| J Korean Neurol Assoc > Volume 42(2); 2024 > Article |
|
Abstract
Vogt-Koyanagi-Harada (VKH) disease is a multisystem inflammatory disease that occurs when body tissues including melanocytes are damaged by autoimmunity. The typical symptoms of VKH are bilateral multifocal uveitis and serous retinal detachment. Our patient was misdiagnosed as idiopathic intracranial hypertension because there were no other characteristic neurological symptoms other than bilateral optic disc edema. However, intracranial pressure was normal and pleocytosis was found, so VKH disease could be diagnosed. Bilateral optic disc edema may be a initial manifestation of VKH disease.
보그트-고야나기-하라다(Vogt-Koyanagi-Harada, VKH)병은 멜라닌 세포(melanocyte)를 포함한 내이(inner ear), 중추신경계, 피부 그리고 눈 등의 신체 조직이 자가면역에 의해 손상을 받아 나타나는 다계통 염증(multisystem inflammatory) 질환이다[1]. 선행 증상으로 두통, 발열, 혼돈 등의 증상이 동반될 수 있고 병이 진행하면서 이명, 현기증, 백반증(vitiligo) 등이 나타나기도 한다[1]. 눈과 관련된 증상이 특징적이고 장애를 유발하는 원인이 되기 때문에 진단과 치료에 있어 가장 중요한 소견이며 양측의 포도막염(uveitis), 망막색소상피(retinal pigmented epithelial)의 손상으로 인해 망막 아래에 삼출액이 축적되고 장액성 망막박리(serous retinal detachment)가 일어나서 시력의 장애를 일으키는 것이 전형적이다[1]. 그러나 VKH병에서 흔히 나타나는 포도막염, 유리체(vitreous body)의 염증 반응과 같은 특징적인 증상이 없이 시신경유두(optic disc)의 부종만이 주된 소견이라면 시신경병이나 두개내압상승(intracranial hypertension)과 같은 다른 질환으로 오인될 가능성이 높다[2]. 저자들은 양측의 시신경유두부종을 주 증상으로 내원한 VKH병 환자를 경험하였기에 문헌 고찰과 함께 보고한다.
57세 여자가 3주 전에 발생한 양쪽 눈의 시력 저하로 내원하였다. 환자는 3주 전에 지역 안과에 방문하여 검사를 받았고 이상 없다는 이야기를 들었으나 증상은 점차 진행하였다. 이후 신경과를 방문하여 뇌 computed tomography (CT)를 촬영하였다. 뇌 CT는 정상이었고 다시 방문한 지역 안과에서 양쪽 눈의 시신경유두부종이 발견되어 본원 안과로 전원되었다. 환자의 최대 교정시력은 오른쪽 눈이 20/50, 왼쪽 눈이 20/125로 측정되었고 안압은 정상이었다. 상대구심동공결손(relative afferent pupillary defect)은 없었으며 색각 검사도 정상이었다. 눈의 앞방(anterior chamber)에 이상은 보이지 않았고 안저 검사에서 양쪽 시신경의 부종과 함께 망막의 부종이 관찰되었다(Fig. 1-A, B). 빛간섭단층촬영(optical coherence tomography, OCT)에서 망막하장액(subretinal serous fluid)을 보였으며 장액성 망막박리(serous retinal detachment)가 관찰되었다(Fig. 1-C, D). 양쪽 눈의 시신경유두부종이 저명하여 두개내압 상승, 시신경척수염(neuromyelitis optica)과 같은 원인에 대한 감별 진단을 위해 신경과로 의뢰되었다. 환자는 시력 저하와 함께 두통도 호소하였는데, 두통은 수치평가척도(numerical rating scale)로 측정하였을 때 4점 정도이고 진통제를 복용해야 할 정도였다. 오심과 구토는 없었으며 감기 증상이나 설사도 없었다. 갑상샘항진증과 고지혈증으로 인해 약을 복용 중이었지만 눈에 외상을 당한 병력이나 유리체나 망막을 수술한 병력은 없었다. 뇌 magnetic resonance imaging은 정상이었으며, 매독혈청 검사(venereal disease research laboratory [VDRL] test), 매독균혈구응집 검사(Treponema pallidum hemagglutination assay, TPHA), 형광매독항체흡수 검사(fluorescent treponemal antibody absorption test, FTA-ABS), 결핵 검사, 톡소플라즈마(toxoplasma), 개회중증(toxocariasis), 수두대상포진바이러스(varicella zoster virus), 단순포진바이러스(herpes simplex virus), 거대세포바이러스(cytomegalo virus)는 모두 음성이었고 류마티스인자(rheumatoid factor), 항핵항체(antinuclear antibody), 안지오텐신전환효소(angiotensin converting enzyme), 사람백혈구 항원(human leukocyte antigen, HLA) B27, B61도 모두 정상이었다. 항아쿠아포린-4 면역글로불린 G항체(anti aquaporin-4 immunoglobulin G antibody, anti AQP4 IgG Ab)도 음성으로 확인되었다. 척수천자를 시행하였고 압력이 16.5 cmH2O, 백혈구 240 cells/μL (다핵구[polycytes] 10%, 림프구[lymphocytes] 90%), 단백질 48 mg/dL, 당 97 mg/dL, 혈청 당 173 mg/dL로 확인되었다. 바이러스, 세균, 결핵균, 곰팡이균에 대한 뇌척수액 배양 검사와 항원 검사 그리고 중합효소사슬반응 검사(polymerase chain reaction)는 모두 음성이었다. 두개 내 압력이 정상이고 뇌척수액세포증가증(pleocytosis) 소견을 보였으며 OCT에서 망막하장액과 장액성 망막박리가 관찰되었고 감염, 염증, 탈수초(demyelination) 등의 다른 질환들이 배제되었기 때문에 VKH병으로 진단할 수 있었다. 치료를 위해 스테로이드제인 덱사메타손(20 mg/day)을 정맥 내 투여하다가 프레드니솔론 경구 치료(60 mg/day)로 전환하였다. 치료 2주 후에 시행한 안저 검사에서 양쪽 눈의 시신경유두부종이 없어진 것이 확인되었고(Fig. 2-A, B) OCT 검사에서도 장액성 망막박리의 호전이 관찰되었다(Fig. 2-C, D).
VKH병은 확진할 수 있는 고유의 생물학적 지표나 검사가 없기 때문에 진단이 어렵다. 일반적으로 VKH병은 전구 증상으로 감기 같은 증상이 발생하여 수일에서 수주간 지속된다. 전구 증상으로는 두통, 발열, 오심, 뇌막자극징후, 목의 경직 등이 있으며 시간이 지남에 따라 특징적인 눈과 신경학적 증상을 동반하게 된다[1]. 그중 특히 눈에서 발생하는 이상이 특징적이며 진단에 중요한 단서를 줄 수 있다. VKH병에서 볼 수 있는 특징적인 눈의 이상은 양측에 발생하는 다발성의 포도막염과 망막색소상피(retinal pigmented epithelial)의 손상으로 인한 시력의 이상이다[1]. 초반에는 시력의 감소로 시작하지만 병이 진행될수록 시야(visual field)와 색의 지각(color vision)까지 영향을 받는다[1]. 하지만 저자들의 증례처럼 시신경유두부종이 주 증상으로 발생한다면 VKH병을 바로 진단하기는 쉽지 않다. 양측 시신경유두부종은 두개내 압력의 상승, 염증, 감염, 탈수초, 허혈 그리고 침윤(infiltration) 등의 다양한 원인에 의해 발생하기 때문에 VKH병을 포함하여 여러 가지 원인들에 대한 감별이 필요하다[2]. 또한 VKH병은 안과적 증상뿐만 아니라 신경학적 이상 소견도 나타날 수 있으며, 멜라닌 세포를 포함한 구조물의 침범 정도에 따라 그 중증도가 결정된다[1]. 예를 들어 내이(inner ear)를 침범하여 청각 이상과 이명이 발생할 수 있고 중추신경을 침범하여 뇌염이나 횡단성척수염이 발생할 수도 있다[1]. VKH병에서 다른 신경학적 이상 소견 없이 양측성 시신경유두부종이 주 증상으로 오는 경우는 드물다. 2014년에 다른 신경학적 증상과 장액성 망막박리를 동반하지 않은 양측성 시신경유두부종이 보고된 적이 있으며[2] 2021년에 두통과 양측성 시신경유두부종이 초기 증상으로 나타난 VKH병이 보고된 정도이다[3]. VKH병의 진단은 제시된 진단 기준을 따른다. 1978년 미국포도막염학회(American Uveitis Society)에서 처음으로 진단 기준이 제시된 이래[4] 많은 시간이 흘러 2001년에 개정된 국제적 진단 기준이 발표되었고[5] 2021년에 이제까지의 연구를 토대로 포도막염 용어의 기준을 정하는 모임(Standardization of Uveitis Nomenclature Working Group)에서 국제적 협업을 통해 VKH병의 새로운 진단 기준을 발표하였다(Tables 1, 2) [6]. 새로운 진단 기준은 초기 병기와 후기 병기를 나누어 기술하였고 장액성 망막박리와 신경학적 증상을 동반한 포도막염이 진단에 있어 핵심적인 요소라고 하였다. 본 증례의 환자는 눈에 외상을 당한 병력, 유리체나 망막을 수술한 병력은 없었고 양측성 시신경유두부종이 뚜렷하게 관찰되었으나 VKH병에서 가장 흔한 포도막염 소견은 보이지 않았다. 하지만 두개내압상승의 확인을 위해 시행한 척수천자에서 압력은 정상이었고 백혈구가 240 cells/μL로 증가된 뇌척수액세포증가증이 보였으며 OCT에서 장액성 망막박리를 보여 2021년에 새로 제시된 진단 기준에 따라 초기 병기의 VKH병이라고 할 수 있을 것으로 생각된다. 치료는 스테로이드 정맥 주사를 사용하는 것이 널리 이용되어 왔으며 스테로이드를 얼마나 오래 사용하는가하는 것은 재발의 위험과 그로 인한 시력의 소실과 연관되어 있다. 명확한 기준은 없지만 과거의 연구에서 보면 치료 후 첫 3개월 이내에 재발이 많았다고 하며 43%의 환자가 재발하였다[7]. 재발은 스테로이드를 빨리 감량한 것과 관련이 있었고 맥락막(choroid)에 혈관 신생(neovascularization)이 발생하거나 만성 포도막염이 보이는 경우는 예후가 좋지 않았다[7]. 스테로이드는 평균 6개월간 사용하였고 재발의 위험성이 높거나 증상이 심한 경우에는 48개월까지도 유지한 경우가 있었다[7]. 저자들의 경우에도 1주일간 덱사메타손(20 mg/day)을 정맥 내 투여하다가 프레드니솔론 경구 치료(60 mg/day)로 전환하였다. 그 후 환자는 안과로 전과되어 치료를 지속하였다. 양측성 시신경유두부종이 주 증상이라면 신경과 의사들은 흔히 두개내압상승으로 생각하는 경우가 많다. 하지만 양측 시신경유두부종은 두개 내 압력의 상승, 염증, 감염, 탈수초, 허혈 그리고 침윤(infiltration) 등의 다양한 원인에 의해서 나타날 수 있기 때문에 정확한 감별이 필요하다. 특히 포도막염이 있거나 두통, 오심, 뇌막자극징후 등의 신경학적 이상이 동반된 경우에는 VKH병을 의심하여야 하며 OCT에서 양측의 장액성 망막박리 소견을 보인다면 반드시 VKH병의 가능성을 고려하여야 한다.
REFERENCES
2. Yang HK, Park KH, Kim JS, Hwang JM. Bilateral disc edema in a patient with Vogt-Koyanagi-Harada disease. Can J Ophthalmol 2014;49:e54-e56.


3. Nichani P, Christakis PG, Micieli JA. Headache and bilateral optic disc edema as the initial manifestation of Vogt-Koyanagi-Harada disease. J Neuroophthalmol 2021;41:e128-e130.


5. Read RW, Holland GN, Rao NA, Tabbara KF, Ohno S, Arellanes-Garcia L, et al. Revised diagnostic criteria for Vogt-Koyanagi-Harada disease: report of an international committee on nomenclature. Am J Ophthalmol 2004;31:647-652.

Figure 1.
(A, B) Fundus photography showed bilateral optic disc edema with a small amount of hemorrhage. (C, D) Edema around the macular was also suspected. In optical coherence tomography (OCT) performed by an ophthalmologist, subretinal serous fluid was seen, and serous retinal detachment was also confirmed. HD; high definition, OD; oculus dexter, OS; oculus sinister.
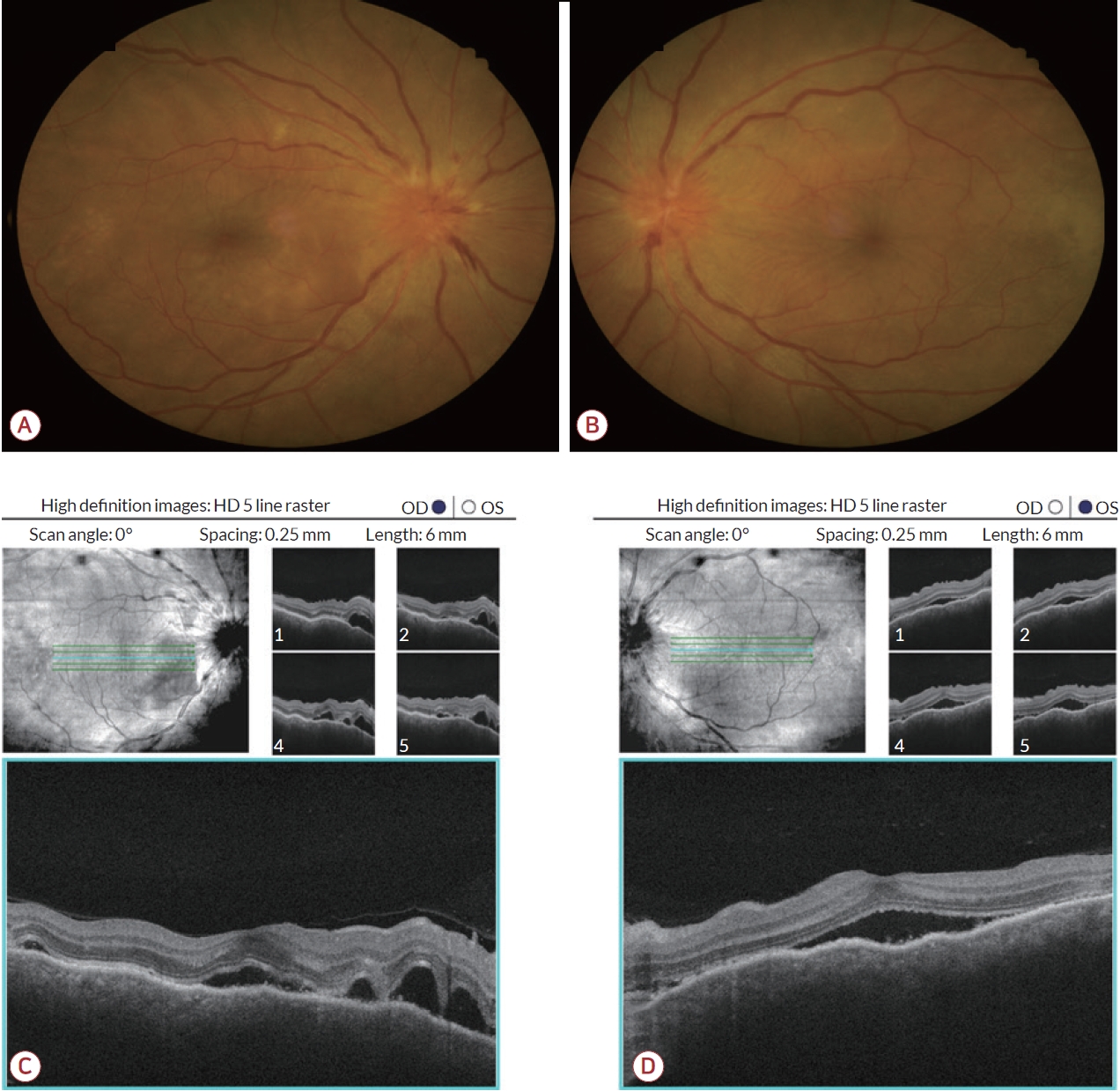
Figure 2.
(A, B) Fundus examination performed 2 weeks after treatment confirmed that the optic disc edema in both eyes had disappeared. (C, D) OCT examination performed 2 weeks after treatment confirmed that serous retinal detachment in both eyes had improved. OCT; optical coherence tomography, HD; high definition, OD; oculus dexter, OS; oculus sinister.
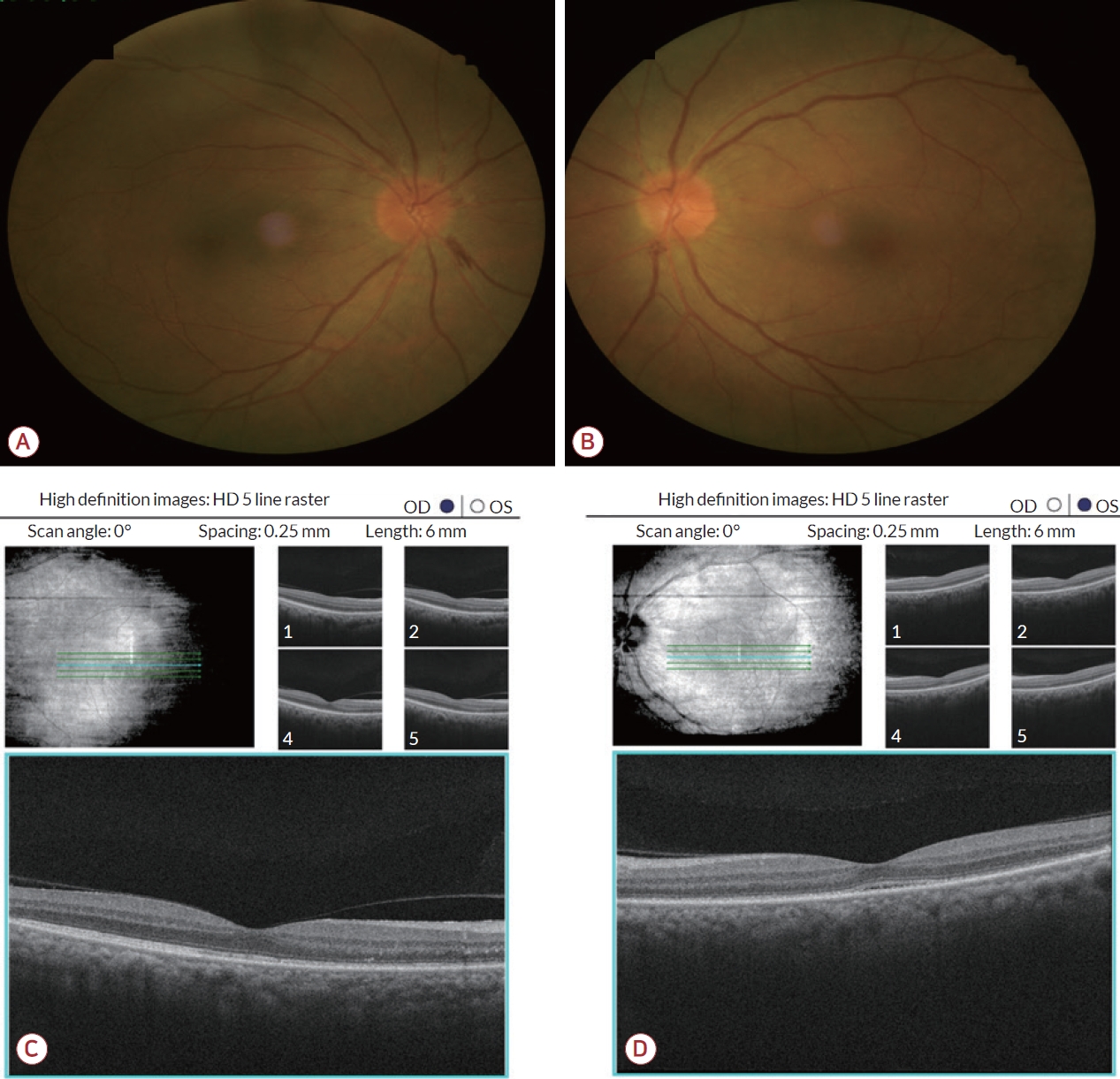
Table 1.
Diagnostic criteria for early-stage Vogt-Koyanagi-Harada disease
- TOOLS
-
METRICS

-
- 1 Crossref
- 0 Scopus
- 5,652 View
- 46 Download
- Related articles
-
Neuronal Intranuclear Inclusion Disease Presented with Acute Aphasia2024 November;42(4)
Systemic Sarcoidosis Presenting as Bilateral Optic Neuritis2022 February;40(1)
Myasthenia Gravis Presenting with Isolated Facial Diplegia2015 May;33(2)
Moyamoya Disease Associated with Optic Disc Coloboma2012 ;30(1)
Neurosyphilis Presenting with Unilateral Tonic Pupil2011 ;29(3)



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



