| J Korean Neurol Assoc > Volume 42(1); 2024 > Article |
|
Abstract
Anti-N-methyl-D-aspartate (NMDA) receptor encephalitis is known to have various clinical symptoms, but usually shows acute behavioral changes, memory deficit, speech problems and dysregulation of autonomic nervous system. Recently, it has been found that NMDA receptors perform important roles not only in central nervous system but also in peripheral organs, like control the cardiac rhythm by located in the myocardium and cardiac conduction system. The authors would like to report a case of bradycardia accompanied by anti-NMDA receptor encephalitis.
항N-methyl-D-aspartate (NMDA)수용체뇌염은 임상 증상이 다양한 것으로 알려져 있으나[1] 대개의 경우 경련, 기억상실, 이상운동, 언어장애, 자율신경계 및 호흡 조절 불능을 포함하여 급성 행동 변화, 정신질환 및 긴장증을 보인다[2]. 최근 NMDA수용체가 중추신경계뿐만 아니라 말초 장기에서도 중요한 기능을 수행하며, 심장의 전도 시스템과 심근에 위치하여 심장의 리듬과 박동을 조절할 수 있음이 밝혀졌다[3]. 저자들은 항NMDA수용체뇌염에 동반되어 서맥이 발생한 증례를 보고하고자 한다.
32세 남자가 실어증, 실서증, 기억상실로 응급실에 내원한 후 입원하였다. 환자는 특이 내과적 과거력이 없는 운동선수로, 내원 3주 전 감기에 걸려 기침, 콧물, 가래가 심하였으나 발열은 심하지 않았다고 하였다. 내원 2주 전부터 단어 찾기에 어려움이 생겨 대체어를 골라 말해야 하는 상황이 반복되었고, 내원 4일 전 몰디브 여행 중 기억상실이 발생하여 방금 들은 말을 계속 되물었으며, 내원 전일에는 실서증이 생겨 집 주소를 제대로 쓰지 못하였다.
응급실 내원 당시 활력징후는 혈압 175/87 mmHg, 맥박 57회/분, 호흡수 16회/분, 체온은 36.8℃였고, 이름대기, 쓰기, 따라 말하기 기능이 소실되어 있었다. 환자는 대학을 졸업한 오른손잡이로 간이 정신상태 검사에서 시간 지남력 1점, 장소 지남력 1점, 주의 집중 및 계산 3점, 기억 회상 1점, 이름 대기 1점, 쓰기 1점 감점으로 총 30점 중 22점을 획득하였다. 뇌 computed tomography (CT)상에서는 특이 소견이 관찰되지 않았으며, 심전도에서는 맥박 36회/분, 동성부정맥, QRS 연장을 동반한 좌심실비대, 방실전도장애가 확인되었다.
뇌척수액 검사에서는 압력 170 mmCSF, 백혈구 41/μL, 적혈구 1,000/μL, 단백 25.2 mg/dL, 포도당 71 mg/dL, 말초 혈액 포도당 120 mg/dL로 백혈구가 증가되어 있었다. 일반 혈액 검사, 소변 검사, 일반 화학 검사 및 흉부방사선 검사 결과는 정상이었다. 뇌척수액 검사에서 진균, 세균 배양 및 염색은 음성이었으며 젖산, 아데노신탈아미노효소는 정상 범위였다. 지카바이러스, 치쿤구니야열, 일본뇌염 검사는 음성이었으며 뇌척수액의 바이러스 중합효소사슬반응은 모두 음성이었다. 종양표지자와 신생물딸림항체 모두 정상 범위였으며, 흉부 및 복부 CT에서 원발 종양이 의심되는 병변은 없었다. 그러나 추후 이날 채취한 뇌척수액 검체에서 항NMDA수용체항체 양성이 확인되었다. 수면 중 맥박 29회/분으로 시행한 일반 심전도 검사에서 1도방실차단을 동반한 동성서맥, 조기 재분극 소견이 확인되었고 경흉부심초음파에서 좌심방비대, 좌심실비대 소견이 확인되었으며 뇌파 검사에서 좌반구의 델타-세타파가 지속적으로 관찰되었다. 조영증강 액체감쇠역전회복(fluid attenuated inversion recovery, FLAIR) 자기공명영상에서 좌반구앞고랑과 좌측 후섬엽의 고신호강도로 수막뇌염을 시사하는 소견을 보였다(Fig. 1-A, C).
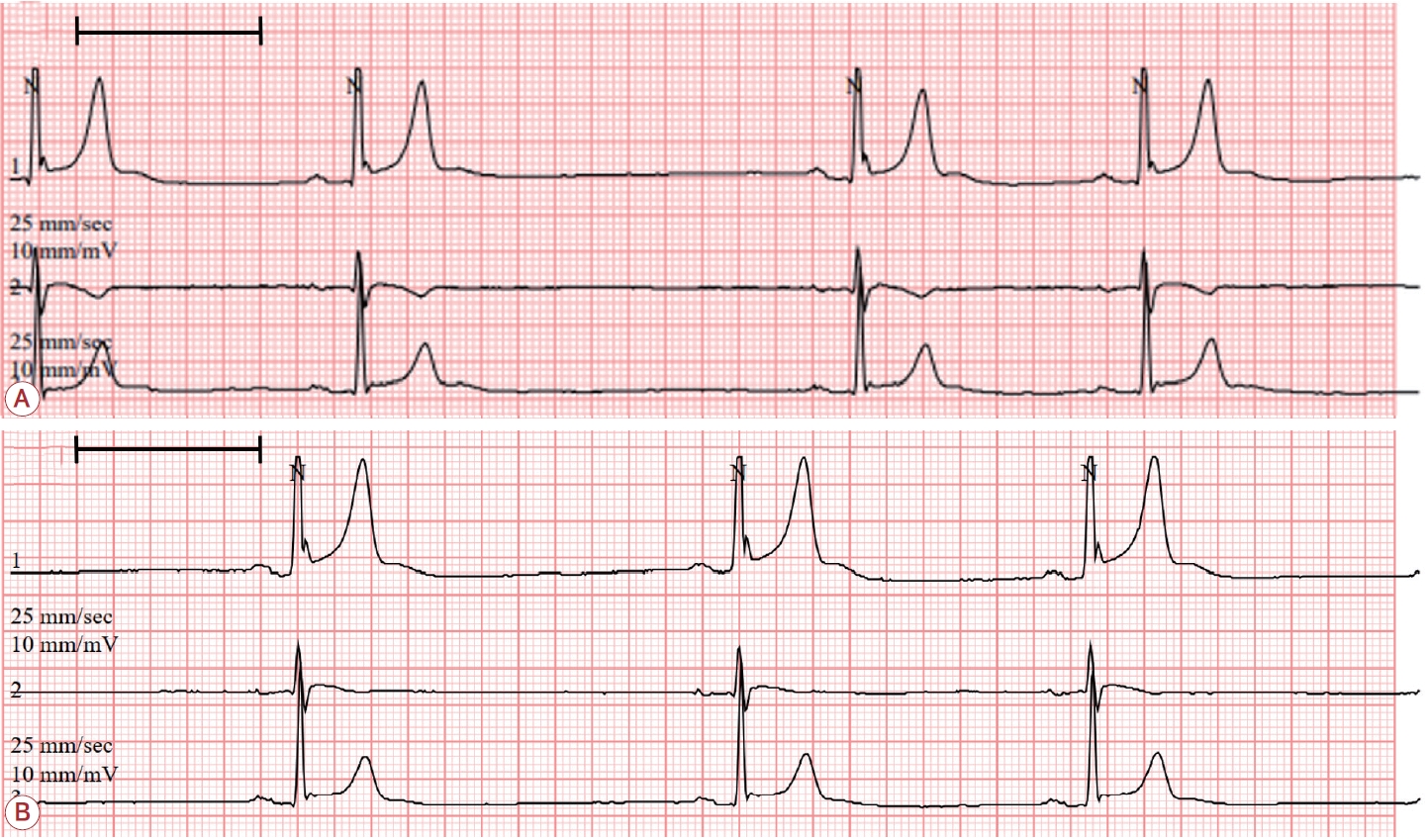
뇌척수액 검사 직후부터 acyclovir 정맥 주사를 하루 3회, 회당 10 mg/kg로 시작하였으며, 2일 뒤부터 5일간 정맥 면역글로불린 주사를 하루 1회, 회당 400 mg/kg로 시작하였다. 지속적인 서맥으로 시행한 24시간 심전도 검사상 최저 맥박 23회/분, 평균 46회/분으로 중등도의 서맥 및 동기능부전증후군 소견이 확인되었다(Fig. 2). 면역글로불린 주사 이후 시행한 추적 검사를 보면, 뇌파 검사에서는 좌반구 델타-세타파의 양이 이전에 비해 줄었으며(Fig. 1-E, F) 조영증강 FLAIR 자기공명영상에서 호전된 것을 확인할 수 있었다(Fig. 1-B, D). 뇌 척수액 검사에서는 압력 120 mmCSF, 백혈구 31/μL, 적혈구 0/μL, 단백 22.6mg/dL, 포도당 62 mg/dL, 말초혈액 포도당 136 mg/dL로 호전을 보였다. 한국판-웨스턴실어증 검사의 실어증 지수(aphasic quotient)는 83.2, 언어 지수(language quotient)는 85.1로 경한 수준의 명칭실어증이 관찰되었다. 보스턴이름대기 검사의 60문항 중 31개의 항목에만 정반응을 보였고, ‘선인장’을 ‘선인풍’으로, ‘에스컬레이터’를 ‘엘레비트’로 대답하는 등의 음소착어증을 주로 보였으며, 전반적인 단어 인출 속도가 느렸다. 쓰기 과제 시 '날씨를 보니까 너무 좋았다'라고 적어 문장 구조가 맞지 않는 양상을 보였고, 받아 쓰기 시 '까마귀'를 '까마기'로 적는 오류를 보였다. 서울 신경심리선별 종합 검사(Seoul neuropsychological screening battery, SNSB)상에서도 언어, 시공간, 기억, 전두엽수행기능의 저하, 계산 능력의 뚜렷한 저하, 관념운동행위상실증을 보였다. 정맥 면역글로불린 주사 5회 시행에도 불충분한 반응을 보여 리툭시맙 주사를 주 1회당 375 mg/m2로 시작하였다. 본 증례의 환자는 환자 감시 장치를 이용하여 모니터링 유지 중이던 환자로 리툭시맙 주사 시작 이후로 맥박은 30-50대/분으로 확인되고 실어증, 실서증, 기억상실이 호전되는 추세로 총 4회의 리툭시맙 투여를 계획하여 퇴원하였다. 리툭시맙 4회 주사가 끝난 후 환자는 임상 증상의 호전과 함께 40회/분 이상으로 맥박이 유지되고 있음을 보고하였다.
본 환자는 상기도감염 증상 발생 일주일 뒤부터 발생한 실어증, 기억상실로 방문한 환자로 뇌척수액 검사에서 백혈구 상승 및 항NMDA수용체항체가 확인되었고, 자기공명영상에서 수막뇌염 소견이 있었다. 정맥 면역글로불린 5회 주사 후 리툭시맙을 1회 주사한 상태에서 임상 증상 호전과 함께 맥박 상승이 있음을 고려할 때, 환자의 서맥은 항NMDA수용체항체와 유관한 것으로 생각해 볼 수 있다. 항NMDA수용체뇌염에서 보이는 서맥은 외국에서 세 차례 증례가 보고된 바 있는데 모두 여성이었으며, 종래에는 기도 삽관을 요하였다[1,4,5]. 이 중 한 증례에서는 서맥이 심장무수축으로 진행하여 심폐소생술을 하였다.
기존의 연구에서 왼쪽 섬엽을 자극하는 경우 서맥이 유발될 수 있음이 밝혀졌다[6]. 특히 본 증례에서 침범이 확인된 후섬엽에는 심혈관 압력수용기의 자극에 반응하는 신경세포가 존재하는 것으로 알려져 있으며, 심장 부정맥은 경련성 뇌전증의 임상 증상일 수 있음이 밝혀진 바 있다[7]. 이전에 보고된 증례에 따르면 경련에 의한 활성과 심장 자율 방전 간의 동기화로 인해 치명적인 서맥 또는 심장무수축이 유발될 수 있지만, 모든 서맥 삽화가 경련 유발 자극에 의해 촉진되는 것은 아니다[4]. 본 증례에서는 기존에 보고된 증례들과는 달리 서맥이 삽화로 나타나지 않고 두 차례 시행한 24시간 심전도 검사에서 지속적으로 확인되는 특징이 있었다. 뿐만 아니라 추적 뇌파 검사에서 델타-세타파의 양이 감소하였고 실어증 증상도 호전 추세를 보였지만, 심박수는 지속적으로 30대/분 내외로 확인된 것을 고려할 때, 본 증례의 환자에서 나타난 서맥은 비단 수막뇌염이 좌측 섬엽을 침범하여 발생한 것으로만 간주하기는 어렵다. 최근의 연구에서 쥐의 심방심근과 인간 유도 만능줄기세포 유래 심근세포 단층에 존재하는 NMDA 이온성리간드 개폐 이온채널에 억제제를 사용하거나 채널을 녹다운시키는 경우 심근세포 단층에서 전도 속도와 흥분성이 감소됨을 통해 심방심근세포가 글루탐산성 신경세포와 신호 특성을 공유하고 있음을 밝혀낸 바 있다[8]. 이후의 연구에서는 쥐의 신경절을 차단 한 후 NMDA 공급 시 심박수가 증가하는 것을 관찰하였으며, 글루탐산과 NMDA수용체에 기반한 흥분성 신경전달 시스템이 심박수, 심장 전도 및 심근 수축을 조절할 수 있음을 다시금 확인하였다[3]. 이와 같이 NMDA수용체가 심근에 위치하며 심박수 및 심장 박동 조절에 관여함을 고려할 때, 본 증례의 환자에서 발생한 서맥은 항NMDA수용체항체와 관련되어 있으며, 반복된 면역 치료에 따라 심박수 상승의 효과가 발생했다고 해석하는 것이 보다 합당할 것이다. 저자들은 국내에서 처음으로 항NMDA수용체뇌염 환자에서 서맥이 동반된 1예를 관찰하여 이에 보고하는 바이다.
REFERENCES
1. Steeman A, Andriescu I, Sporcq C, Mathieu D, Meurant V, Mazairac G. Case report of anti-NMDA receptor encephalitis in a 24-yearold female: an uncommon presentation. Egypt J Neurol Psychiatr Neurosurg 2022;58:79.



2. Titulaer MJ, McCracken L, Gabilondo I, Armangué T, Glaser C, Iizuka T, et al. Treatment and prognostic factors for long-term outcome in patients with anti-NMDA receptor encephalitis: an observational cohort study. Lancet Neurol 2013;12:157-165.



3. Soda T, Brunetti V, Berra-Romani R, Moccia F. The emerging role of N-methyl-D-aspartate (NMDA) receptors in the cardiovascular system: physiological implications, pathological consequences, and therapeutic perspectives. Int J Mol Sci 2023;24:3914.



4. Mehr SR, Neeley RC, Wiley M, Kumar AB. Profound autonomic instability complicated by multiple episodes of cardiac asystole and refractory bradycardia in a patient with anti-NMDA encephalitis. Case Rep Neurol Med 2016;2016:7967526.



5. Sansing LH, Tüzün E, Ko MW, Baccon J, Lynch DR, Dalmau J. A patient with encephalitis associated with NMDA receptor antibodies. Nat Clin Pract Neurol 2007;3:291-296.



6. Oppenheimer S. The insular cortex and the pathophysiology of stroke-induced cardiac changes. Can J Neurol Sci 1992;19:208-211.


Figure 1.
Longitudinal FLAIR enhanced MRI and EEG of the patient. Sulcal hyperintensity (arrows) at the left cerebral hemisphere was observed in initial MRI (A, C) and improved in follow-up study (B, D). The amount of delta to theta slowing in the initial EEG decreased in follow-up EEG (E, F). FLAIR; fluid attenuated inversion recovery, MRI; magnetic resonance imaging, EEG; electroencephalogram.

- TOOLS
-
METRICS

-
- 1 Crossref
- 0 Scopus
- 4,696 View
- 49 Download
- Related articles
-
Japanese Encephalitis Presenting with Unilateral Medial Temporal Lobe Lesion2019 February;37(1)
Anti-Ma2-Associated Encephalitis Presenting as Hypersomnia 2016 August;34(3)



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



