| J Korean Neurol Assoc > Volume 44(1); 2026 > Article |
|
Abstract
Background
To investigate Korean neurologists' perceptions of the non-standard term ‘jayulsingyeongsiljo’ and their actual evaluation and management of such patients.
Methods
We performed an anonymous web-based cross-sectional survey of board-certified Korean neurologists by Korean Society of Pain and Autonomic Disorders between August 13 and September 10, 2025. A questionnaire sent by e-mail asked about demographics, experience with patients labeled with ‘jayulsingyeongsiljo,’ use and perceived usefulness of autonomic function tests, the impact of coronavirus disease 2019, and opinions on terminology and the role of neurologists.
Results
In total, 109 neurologists responded. Most reported that patients presenting for ‘jayulsingyeongsiljo’ were young or middle-aged adults and that their numbers had increased over the preceding 2 years. Referrals frequently originated from Korean medicine clinics and other non-neurology departments, often after stand-alone heart rate variability testing. Fatigue, orthostatic intolerance, palpitations, sweating abnormalities, gastrointestinal symptoms, and anxiety or insomnia were common, and autonomic testing was generally regarded as helpful. Eighty percent felt that the risks associated with ‘jayulsingyeongsiljo’ are overstated, and 95% preferred replacing the term with standardized expressions such as autonomic dysfunction.
환자들이 흔하게 호소하는 어지럼, 두근거림, 피로, 전(前) 실신 등의 증상은 자율신경계의 생리 변화나 반응과 연관될 수 있다. 임상에서는 이러한 현상을 포괄하여 ‘자율신경계기능장애(autonomic dysfunction)’로 명명할 수 있으며 이후 진단 체계 과정에서 표준화된 평가를 거쳐 구체적인 질환명(기립빈맥증후군, 기립저혈압, 미주신경실신, 소신경섬유병 등)으로 구분한다[1,2]. 그러나 그러한 증상과 징후들이 항상 구조적, 기질적 이상이 있다는 것을 의미하는 것은 아니므로 증상 호소와 진단명은 구분될 필요가 있다.
최근 국내에서는 ‘자율신경실조’라는 용어가 한의학계 진료지침의 배포를 기점으로 언론 및 기관 홍보를 통해 널리 사용되고 있다. ‘자율신경실조’라는 명칭은 직역 시 autonomic ataxia이나 상기 지침의 영문 제목명에는 ‘autonomic dysfunction’ 이라는 용어를 사용하고 있다[3]. 의학용어위원회의 검증을 거친 ‘자율신경계기능장애’라는 명칭이 있음에도 현재는 비표준 용어인 ‘자율신경실조’가 더 널리 통용되고 있는 상황이다. 이러한 용어의 불균형은 표준화된 진단명, 경로를 이용하는 의료인들에게 의사소통의 제한을 일으킬 뿐 아니라 과도한 환자 정체성을 부여하여 불필요한 검사, 치료를 야기하고 환자 안전과 의료 자원 배분에 부정적 영향을 줄 수 있다.
대한신경과학회 및 대한통증 · 자율신경학회에서는 자율신경계 질환의 적절한 진료를 위하여 자율신경계 기능 검사의 표준화된 프로토콜, 정상치를 제시해 왔다[4,5]. 이는 국내 신경과 의사를 포함한 의료진의 과잉 진단 및 진료를 막고 안전한 의료를 구현하려는 목적에 기반한다. 충분한 근거를 바탕으로 제시된 프로토콜과 정상치임에도 해당 내용들은 진료의들에 의하여 꾸준히 적용의 적절성과 유효성이 검증되고 있다. 그러한 반복되는 고찰이 임상 의료의 핵심이기 때문이다. 이러한 맥락에서 현재 폭넓게 사용되기 시작한 ‘자율신경실조’라는 용어에 대한 학회 차원의 타당성 검토가 요구되었고 대한통증 · 자율신경학회는 대한신경과학회의 협조로 국내 신경과 전문의 대상 설문조사를 시행하였다. 본 논문에서는 국내 신경과 의사들의 ‘자율신경실조’ 용어에 대한 인식 및 자율신경계기능장애의 진료 현황에 대해 파악하였고 이에 대한 논의를 시작하고자 한다.
본 연구에서는 2025년 8월 13일부터 9월 10일까지 대한신경과학회 회원들을 대상으로 시행한 횡단면 설문조사를 분석하였다. 학회 회원 중 신경과 전문의를 취득하고 진료 활동을 수행 중인 회원들의 전자메일로 본 조사의 시행을 알린 후 자발적으로 웹 기반(Google Forms; Google, Mountain View, CA, USA) 조사에 참여하도록 하였다. 조사는 무기명으로 이루어졌으며 수집된 설문 연구의 특성상 연구 대상자의 위험이 최소 수준으로 판단되었다. 본 연구는 건국대학교병원 의학연구윤리심의위원회(Institutional Review Board, IRB)로부터 심의 면제 승인을 받았다(IRB No. 2025-11-012). 문항들은 단일, 복수 응답, 순서형 리커트 척도, 자유 서술을 혼합하였고 핵심 문항은 필수 응답으로 설정하였다.
조사에 참여한 신경과 전문의들의 응답자 특성을 파악하였다. 근무 기관 유형, 위치, 전문의로서 진료 기간, 평소 진료를 하게 되는 환자들의 주 연령대를 조사하였다. 또한 ‘자율신경실조’로 진료를 보게 되는 환자들의 연령대와 최근 2년간의 해당 환자들 수의 변화, 진료를 시작하는 경로를 물었다. 이 환자들의 진료 흐름은 자율신경계 기능 검사 시행 여부, 검사를 한 후 진료가 시작되었다면 시행하였던 검사 종류, 진료의가 처방한 자율신경계 기능 검사의 내용을 통해 파악하였다. 환자들이 주로 호소하는 증상과 참여자들이 주목하는 기능 이상의 유형, 치료 내용과 결과를 확인하였다. 또한 코로나바이러스감염증-19(coronavirus disease 2019, COVID-19)와 연관된 자율신경계기능장애 환자의 진료 경험을 조사하여 만성 코로나-19증후군(post-COVID-19 condition), 일명 롱코비드에 대한 신경과 의사들의 관점을 알아보았다.
총 109명의 신경과 전문의가 조사에 응하였다(Table 1). 참여자들의 근무 기관은 상급종합병원 혹은 수련병원 45명, 의원 32명, 종합병원 22명, 병원 8명 순이었다. 근무 지역은 수도권 63명, 영남권 18명, 충청권 14명, 호남권 7명, 제주권 5명, 강원권 2명이었다. 전문의로서 진료 경력은 10년 이상 54명, 5-10년 19명, 20년 이상 19명, 2년 이내 10명, 2-5년 7명이었다. 응답자들의 진료를 시행하는 주 연령대는 60-70대가 52명, 40-50대가 43명으로 주로 중장년층이었다.
전체 109명의 응답 가운데 ‘자율신경실조’를 주소로 내원하는 환자의 연령 분포는 20-30대 환자라고 한 응답이 45명으로 가장 많았고 40-50대가 40명, 60-70대가 15명 순이었다. 80대 이상이 4명, 관련 환자 없음이 4명, 10대라고 응답한 경우가 1명이었다(Table 2). 진료 경험이 2년 이상 된 응답자들 중(총 99명 응답)에서 최근 2년간 ‘자율신경실조’를 주소로 진료한 환자 수 변화는 20-30% 증가가 36명으로 최다였고 10%대 증가와 40-60% 증가가 각각 18명, 2배 이상 증가는 15명, 증가 없음은 10명, 70-90% 증가는 2명이었다. 관련 환자의 월 평균 진료의 직접적인 규모에 대해서는 총 105명이 답변하였으며 환자 수 1-5명이 53명, 6-10명이 34명, 11명 이상이 16명, 0명이 2명으로 응답하였다.
‘자율신경실조’의 진료가 시작되는 경로에 대해서는 총 105명이 159건의 복수의 응답으로 설문에 응하였다. 타 과/기관 의뢰 73건, 환자 자가 판단 및 의심 67건, 본인 진료 이후 판단 13건, 상급의료기관 회송 6건의 순으로 파악되었다. 타 과/기관 경유의 경로를 물었을 때 총 95명이 196건의 경로를 표시하였다. 주된 의뢰 기관은 한의원 62건, 내과 52건, 기능의학클리닉 28건, 정신건강의학과 27건, 건강검진센터 19건, 기타 8건이었다. 타기관에서 진료 의뢰의 근거가 된 자율신경 관련 검사를 이미 받고 왔는지 대해서 물었을 때 전체 95명 중 58명이 그렇다고 하였다. 타 기관에서 시행하였던 검사 도구에 대한 질문에는 총 78명이 99건 답변하였으며 이 중 심박 변이도 분석기(박동 간 혈압 측정 불가) 71건, 설문조사 15건, 근전도 기반의 검사(박동 간 혈압 측정 불가) 10건, WR Tilt Table (WR Medical Electronics, Maplewood, MN, USA) 및 Q-Sweat (Mayo Clinic Autonomic Laboratory, Rochester, MN, USA) protocol 기반의 자율신경계 기능 검사 시스템(박동 간 혈압 측정 가능) 3건이었다.
신경과 의사 응답자들의 소속 기관의 자율신경기능 검사 장치 구비 여부에 대해서 105명의 응답자 중 ‘있다’가 93명, ‘없다’가 12명이었다. 검사 도구 종류에 대한 물음에 대해서는 99명이 144건 답변하였으며 심박 변이도 분석기가 50건, 근전도 기반 검사 장치가 42건, 자율신경계 기능 검사 시스템이 33건, 설문지 이용이 16건으로 집계되었다.
‘자율신경실조’ 환자들이 보고한 대표 증상에 대하여 질문하였다. 총 105명이 316건의 증상들을 표시하였으며 피로/무기력 74건, 기립못견딤(어지럼/실신 포함)이 68건, 불면/불안 48건, 두근거림/빈맥 44건, 발한 이상 37건, 위장관 증상 32건, 식후 저혈압 5건, 성기능/배뇨장애 4건, 기타 4건 순이었다. 이에 반해 진료의가 가장 주목한 증상(총 응답자 105명, 총 답변 311건)은 기립못견딤 98건, 두근거림/빈맥 72건, 발한 이상 46건, 피로/무기력 31건, 위장관 증상 20건, 불면/불안 19건, 성기능/배뇨장애 14건, 식후저혈압 11건 순이었다(Fig.).
신경과 의사들이 ‘자율신경실조’ 환자들에게 적용한 검사 종류에 대해서 105명이 317건 답변하였으며 심박 변이도 검사가 93건, 기립경사 검사 90건, 발살바수기 검사가 72건, 정량땀분비축삭반사 검사(quantitative sudomotor axon reflex test, QSART) 37건, 전기피부저항 검사 20건, 체온조절발한 검사 2건, 기타 3건이었다. 검사의 유용성에 대해서는 총 105명 중 ‘매우 도움이 된다’가 55명, ‘가끔 도움이 된다’가 30명, ‘중간 정도이다’가 14명, ‘거의 도움 안 됨’이 6명이었다.
‘자율신경실조’로 진료를 본 환자들 중 실제 원발성 또는 기질적 질환이 있다고 판단한 경우에 대해 105명이 답변하였다. ‘간혹 있다’가 48명(45.7%), ‘거의 없다’가 46명(43.8%), ‘절반가량’이 6명(5.7%), ‘거의 그렇다’가 5명(4.8%)으로 확인되었다. ‘자율신경실조’로 온 환자에게서 실제 자율신경계기능장애를 확인한 105명, 190건의 응답 중 기립저혈압/기립빈맥증후군이 97건으로 가장 많았으며 신경매개실신 48건, 발한장애 27건, 소화 기능장애 7건, 기질적 이상 징후는 없고 증상만 있음이 2건, 성 기능장애는 0건이었다. 이 환자들에게 적용한 치료에 대해서는 105명이 229건 답변을 표시하였다. 미도드린 53건, 항우울제/항불안제 48건, 베타차단제 44건, 비약물 요법 36건, 플루드로코르티손 포함 스테로이드 24건, 정신건강의학과 협진 14건, 교감신경차단술 3건, 도파민작용제 3건, 소화기계 약물 2건, 기타 2건, 면역치료제 0건이었다. 가장 중요시하는 비약물 요법에 대한 질문에 105명이 225건 답변하였으며 염분/수분 보충이 75건, 체위 훈련 57건, 스트레스 조절/인지행동 치료 44건, 수면 개선 20건, 압박 스타킹 19건으로 응답하였다. 이들 환자의 치료 결과에 대해서는 총 응답자 105명 중 ‘중간이다’ 51명, ‘잘 되는 편 이다’ 33명, ‘잘 안 되는 편이다’ 16명, ‘매우 잘 안 됨’ 3명, ‘매우 잘 됨’ 2명 순으로 나타냈다. 타 기관을 경유하여 진료가 시작된 ‘자율신경실조’ 환자들에 실제 자율신경질환이 아님에도 과잉 진단되었다고 판단한 경험이 자주 있는지 물었을 때 97명이 답변하였으며 ‘자주 있다’가 60명, ‘간혹 있다’가 33명, ‘드물다’가 3명, ‘없다’가 1명이었다.
COVID-19 팬데믹(감염 이후 또는 백신 접종 이후)과 연관하여 ‘자율신경실조’를 포함하여 ‘자율신경계기능장애’를 주소로 내원하는 환자 수 변화에 대해서 전체 105명 중 ‘증가한 편이다’ 52명, ‘매우 증가’ 10명으로 증가 경향이라고 한 답변자가 총 62명이었다(Table 3). ‘변화 없음’은 38명, ‘줄은 편이다’는 3명, ‘매우 줄었다’는 2명이었다. 만성 코로나-19증후군(롱 코비드)으로 자율신경계기능장애가 있다고 판단한 경험은 ‘있다’가 46명, ‘없다’가 59명으로 조사되었다. COVID-19 관련 자율신경계기능장애에서 관찰된 이상 증상/징후에 대해서는 63명이 172건의 답변을 보였다. 항목별로 기립못견딤(어지럼/실신 포함) 43건, 피로감/무기력 41건, 불면/불안 26건, 두근거림/빈맥 22건, 위장관 증상(변비/설사/소화불량) 16건, 발한 이상(과다/감소) 14건, 식후저혈압 4건, 성기능/배뇨장애 4건, 기타(브레인 포그 등) 2건(1.2%)이었다.
‘자율신경실조’로 진료할 때 어려움에 대해서 105명 209건의 답변을 주었다(Table 4). ‘의료진의 인식 부족’이 45건, ‘진단 기준/가이드라인 부족’이 44건, ‘치료 선택지 부족’이 42건, ‘환자/보호자의 인식 부족’이 37건이었다. 이어 ‘신경과 의료진의 인식 부족’ 16건, ‘검사 인프라 부족’ 14건, ‘상기 모두 다 어려움’ 9건, ‘어려움 없음’이 2건으로 확인되었다.
‘자율신경실조’라는 용어에 대해서는 105명의 응답자 중 한의 표준 임상 진료지침에서 ‘autonomic dysfunction’을 ‘자율신경실조증’으로 명명하여 발간된 사실을 ‘몰랐다’가 84명, ‘알았다’가 21명으로 나타났다. 명칭의 적절성에 관해서는 의학 용어 원칙을 반영하여 ‘자율신경기능장애/기능 이상’으로 변경이 필요하다고 한 응답자가 100명이었고 변경이 불필요하다는 응답자가 5명이었다.
‘자율신경실조’ 진료 행태에 대해서 총 105명이 답변하였으며 ‘위험성이 과장되어 있다’가 80명으로 가장 많았고 ‘실제 위험에 비해 과소평가’ 16명, ‘적절한 수준’ 5명, ‘관심 없음’ 1명 순이었다. 기타 의견 3건 중에는 ‘정확한 진단 기준 없이 진단 남발’, ‘기관 간 편차 큼 - 상급병원은 오히려 과소평가’ 등이 있었다. 이러한 가운데 ‘자율신경실조’에 대한 신경과 의사들의 적절한 대응에 대한 질문에는 105명이 123건의 답변을 표시하였으며 ‘과잉 진료를 막고 불필요한 위험성을 제어하기 위하여 신경과 전문의의 진료가 필수적임을 알림’이 93건으로 최다였고 ‘기질적 · 희귀 질환 여부의 신경과적 확인이 필요할 때 개입’이 26건이었다. ‘아직 근거/실체 불명확하므로 일체 개입하지 않음’과 ‘연구적 내용 위주로만 개입’이 각각 2건 있었다. 그 외 기타 서술 의견으로 ‘해당 환자들의 신경과 접근성을 높여 불필요한 진료비 상승을 예방하자’는 것, ‘용어 정리와 진료지침 제정’과 같은 전문적이고 적극적인 활동을 주장하는 내용 등이 있었다.
근래 ‘자율신경실조’가 유행하고 주목받는 데는 여러 이유가 있다. 첫째, COVID-19의 대유행 이후에 만성 코로나-19증후군과 관련해서 자율신경계 이상 증상들에 대한 관심이 높아졌다. 선행 연구들에서는 심혈관계 자율신경계기능장애, 그중에서도 기립빈맥증후군이 대표적인 것으로 언급하였다[6,7]. 이에 만성 코로나-19증후군의 가능한 원인으로 COVID-19 감염 자체 뿐 아니라 감염에 비해 훨씬 낮은 확률임에도 백신 역시 가능할 수 있다는 연구 결과도 영향을 미쳤을 것이다[8]. 만성 코로나-19 증후군에 대한 더 많은 연구들이 축적되어야 하는, 확실하지 않은 상태에서 다소 단정적인 방식으로 몇 개의 연구들이 급격하게 알려졌고 자율신경계기능장애가 있는 환자들은 불안이 가중될 수밖에 없는 환경이었을 것으로 짐작할 수 있다.
둘째, 해당 용어의 사용이 의료진 간, 의료진과 환자 간, 환자 간 소통을 다소 원활히 하였을 수도 있다. 의학적으로 해석이 불가능한 여러 증상들을 호소하는 경우에 더욱 그러하다. 작은 진전들이 있어 왔으나 자율신경계 이상에 대한 의학적 평가나 처치가 여전히 부족하다는 것은 전 세계적인 문제이다[9]. 질환의 역학적 정보도 부족하여 진단과 치료의 지연이 빈번하며 해당 질환에 대한 홍보, 교육을 진행할 의료인조차 적은 것이 현실이다[9]. 이러한 상황에서 해당 용어의 활용이 자율신경계 질환에 대한 관심의 시작점이 되었을 수 있다.
셋째, 뉴미디어의 발전과 언론은 ‘자율신경실조’라는 용어를 주류의 표현으로 만들었다. 진료지침 발간 후 많은 기사와 기사 형식을 가진 광고들을 통해 자율신경계기능장애 증상을 가진 환자들을 ‘특정 질환’으로 진단할 수 있으며 그에 표준화된 맞춤 치료가 가능한 것으로 홍보되었다. 특히 다수가 이용하는 동영상 플랫폼 등은 정보 제공자와 수용자 간의 즉각적인 상호 작용이 가능하다[10]. 기존 미디어에 비해 확산이 매우 빠른 미디어를 이용하여 최근 다양한 의료진들이 여러 형식으로 홍보를 진행하고 있다. 그러나 해당 미디어는 팩트 체크나 편향성 방지에서는 취약할 수 있다[11]. 이러한 요소들이 표준화되지 않은 의학용어가 대중에게 보편적으로 받아들여지는 데 일조하였던 것으로 추정한다.
그러나 이러한 흐름들이 부적절하게 환자들을 과잉 생산하고 있는지 전문가들의 감시가 필요하다. 환자들이 호소하는 자율신경계기능장애의 증상의 정도와 실제 기능 평가 결과와 상관성이 낮을 수 있으며 증상 기반의 설문지를 통한 진단의 한계는 이미 제기된 바 있다[12]. 더욱이 자율신경계 질환이 없음에도 과호흡이나 신체화 증상들만으로도 검사실에서 의미 있는 심박수 변화를 보일 수 있다는 보고들이 있었다[13-15]. 이는 자율신경계 질환의 진단은 고도의 소양을 요하는 과정임을 시사한다.
용어의 사용과 선택은 단순한 명명 행위를 넘어 환자라는 정체성을 부여하고 이후의 검사, 치료, 추적을 견인하는 시발점이다. 따라서 불분명한 명칭을 활용하면 한정된 의료 자원의 배분 측면에서 해가 된다. 특히 자율신경계기능장애는 이러한 부분에서 취약할 수 있다[15]. 자율신경계 증상들은 보통 전신에 걸쳐 발생하므로 의학적 분류에서 소외되는 경향이 있으며 평가 방법들 역시 비교적 근래에서야 구체화되고 있기 때문에 숙련된 의료인도 불분명한 용어를 쓰는 경우가 많다[16]. 표준화되지 않은, 공인되지 않은 용어의 위험 중 하나는 적확한 의사소통의 실패이다. 의료진 상호뿐 아니라 환자와 의료진 사이의 소통을 방해할 수 있다. 한국어를 포함한 동아시아의 언어는 분명히 다른 대륙의 언어들과 독특한 특성을 가지고 있다. 그러나 표준화된 의료 처치를 하는 것이 안전을 위한 가장 중요한 원칙이라는 것을 고려하면 진단명 역시 표준화된 원칙을 따르는 것이 가장 효율적이다. ‘자율신경실조’라는 용어가 어떻게 시작하였는지는 확실치 않으나 1960년대 국내 의학 학술지에서 첫 언급을 찾을 수 있다[17]. 이후로는 ‘의학’ 관련 학술지에서는 언급이 없으나 한의학 관련 학회지에서 2004년부터 현재까지 보고들을 찾을 수 있다[18]. 의학계에서의 ‘자율신경실조’ 용어의 비사용 이유는 다음과 같이 예상할 수 있다. ‘실조’와 상응하는 영문은 ‘ataxia’이다. ‘실조’는 국문 정의로 의학적 의미 외에도 부조화나 불균형한 상태 전반을 가리키는 포괄적인 의미를 가진다. 반면 ‘ataxia’는 영문 정의로 근육 조절의 이상으로 인한 정교한 움직임 이상을 의미하여 대개 의학적 상태를 표현할 때 사용한다. 이에 한글 의학 용어로 ‘실조(ataxia)’를 사용할 때는 운동실조, 소뇌실조 등 움직임의 장애를 일으킬 때로 한정하고 ‘dysfucntion’은 ‘실조’가 아닌 ‘기능장애’나 ‘기능 이상’으로 치환한다. 따라서 ‘dysfucntion’을 ‘실조(ataxia)’로 대체하는 것은 한글 의학 용어 정비의 가장 큰 목표인 영문/한글 용어의 1:1 대응 원칙에 크게 반한다[19]. 물론 대표적인 예외로 ‘malnutrition’을 현재까지도 ‘영양실조’로 치환하는 경우가 있으나 이는 국내에 보건의료 개념과 원칙이 온전히 정립되기 전부터 광범위하게 사용되었고 의학계에서조차 관행적 사용의 빈도가 압도적으로 많았던 특이한 이력이 있다. 언어의 운명은 사용자들에 의하여 결정되는 것이 자연스럽다. 그러나 비약적인 보건의료 발전과 의학 용어의 표준화를 이룩한 현재에도 예외적 상황이 합리적인지에 대해서는 논의가 필요하다. 이에 대해 대다수 신경과 의사들은 자율신경계 질환을 명명하고 평가하는 과정 전반에 전문과의 감독 아래 개선이 필요하다는 의견을 표했다. 또한 이러한 개선이 이후의 불필요한 사회적 비용의 상승의 막을 수 있다는 인식을 보였다.
효율적인 자율신경계기능장애 환자들의 진료를 위해서는 신경과 자체적으로 주목해야 하는 부분들이 있다. 환자들이 주로 호소하는 증상과 의사들이 주목하는 증상의 차이는 평가 지연을 야기할 수 있다. 현재 적용되는 자율신경계 기능 평가의 대부분이 심혈관계 이상을 초점으로 설정되어 있다는 한계에 대한 염두가 항상 필요하다. 다양한 증상 확인과 그에 대한 계획 수립이 병행되어야만 전문과로서 평가 가치를 높일 수 있겠다. 또한 관련 근거 수립을 위한 더 많은 연구 활동이 필요하다. 해당 근거들의 확보 과정에서 진단 방법의 개선이 이뤄질 것이며 자연스레 역학이 파악될 것이다. 이를 통해 향후 정보들을 축적하여 급여 및 심사에 이르는 효율적인 자원 배분의 성취를 도모할 수 있을 것이다. 또한 대중적인 관심이 높아지고 있는 때에 적절한 정보가 제공될 수 있도록 홍보하고, 환자와 의료진 간 의사소통 지침 등에 대한 요구는 빠른 실행이 필요한 부분이겠다.
본 연구의 한계는 자발적 참여에 따른 자기 선택 편향, 설문 특유의 사회적 바람직성 편향 및 회상 편향, 웹설문 기반에서 비롯되는 표본 대표성 제한이 존재한다. 그러나 국내 신경과 전문의들의 실제 진료 경험을 통해 형성된 자율신경기능장애 환자에 대한 의견을 확인한 첫 시도이다. 본 조사를 통해 치료자의 입장에서 실감하는 자율신경계기능장애 증상, 진단, 검사, 치료 및 사회적 인식과의 불균형은 무엇이며, 해소 방안이 무엇인지 알아보고자 하였다. 본 내용이 ‘자율신경실조’를 호소하는 환자의 증가라는 사회 현상에 대해 학회 차원에서 지속적인 고찰을 시작하는 계기가 되길 바란다.
REFERENCES
1. Thijs RD, Brignole M, Falup-Pecurariu C, Fanciulli A, Freeman R, Guaraldi P, et al. Recommendations for tilt table testing and other provocative cardiovascular autonomic tests in conditions that may cause transient loss of consciousness: consensus statement of the European Federation of Autonomic Societies (EFAS) endorsed by the American Autonomic Society (AAS) and the European Academy of Neurology (EAN). Auton Neurosci 2021;233:102792.


2. Devigili G, Rinaldo S, Lombardi R, Cazzato D, Marchi M, Salvi E, et al. Diagnostic criteria for small fibre neuropathy in clinical practice and research. Brain 2019;142:3728-3736.



3. National Institute of Korean Medicine. Clinical practice guideline database. [online] [cited 2025 Oct 31]. Available from: https://nikom.or.kr/nckm/module/practiceGuide/view.do?guide_idx=352&menu_idx=14.
4. Park KH, Kim BJ, Kim SY, Oh SY, Seo EH, Shin KJ, et al. Reference range of autonomic function test in Korean healthy adults. J Pain Auton Disord 2017;6:6-10.
5. Park KJ, Lee H, Kim HA, Kim SY, Kim BJ, Nam TS, et al. Guidelines for autonomic function test. J Pain Auton Disord 2013;2:55-65.
6. Fedorowski A, Sutton R. Autonomic dysfunction and postural orthostatic tachycardia syndrome in post-acute COVID-19 syndrome. Nat Rev Cardiol 2023;20:281-282.


7. Raj SR, Arnold AC, Barboi A, Claydon VE, Limberg JK, Lucci VEM, et al. Long-COVID postural tachycardia syndrome: an American Autonomic Society statement. Clin Auton Res 2021;31:365-368.



8. Kwan AC, Ebinger JE, Wei J, Le CN, Oft JR, Zabner R, et al. Author correction: apparent risks of postural orthostatic tachycardia syndrome diagnoses after COVID-19 vaccination and SARS-CoV-2 infection. Nat Cardiovasc Res 2023;2:956.

10. Jeong JW, Lee JY, Leem CS. An analysis of characteristics and user reactivity by video categories on YouTube. J Digit Contents Soc 2019;20:2573-2582.

11. Hwang J. The effect of YouTube’s personalization algorithm on perceptions of disinformation experiences. Int Telecommun Policy Rev 2022;29:177-213.

12. Novak P, Systrom DM, Marciano SP, Knief A, Felsenstein D, Giannetti MP, et al. Mismatch between subjective and objective dysautonomia. Sci Rep 2024;14:2513.



13. Stewart JM, Pianosi P, Shaban MA, Terilli C, Svistunova M, Visintainer P, et al. Hemodynamic characteristics of postural hyperventilation: POTS with hyperventilation versus panic versus voluntary hyperventilation. J Appl Physiol 2018;125:1396-1403.



14. Niwa S, Fila-Pawłowska K, Van den Bergh O, Rymaszewska J. Respiratory dysfunction in persistent somatic symptoms: a systematic review of observational studies. J Psychosom Res 2024;181:111607.


15. Chen J. What is in a name? Autonomic imbalance and medically unexplained symptoms in Taiwan. Sociol Health Illn 2021;43:881-894.



17. Kim IS. Sequelae following induced abortion excluding severe disability. Korean J Obstet Gynecol 1960;3:126-131.
18. Kim DF, Choi YS, Park YH, Keum DH. A case report evaluated by heart rate variability in a patient with autonomic nervous system dysfunction. J Orient Rehabil Med 2004;14:173-185.
19. Korean Medical Association. Medical terminology database. [online] [cited 2025 Oct 31]. Available from: https://term.kma.org/rull/list.asp.
Figure.
Comparison of patient-reported and physician-prioritized symptoms of patients visiting for ‘autonomic ataxia (literal Korean translation of an unrecognized medical term)'.
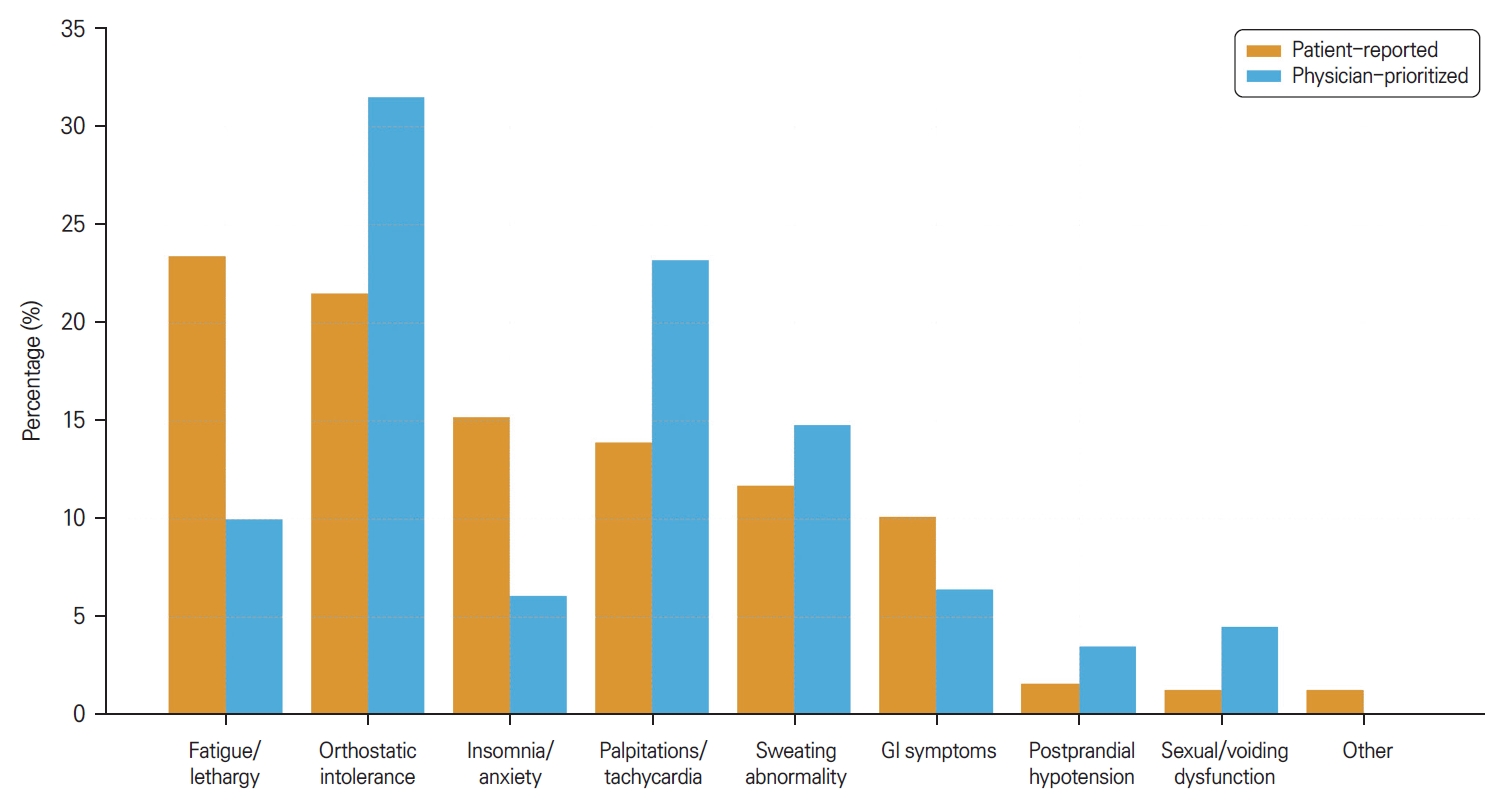
Table 1.
Characteristics of respondents
Table 2.
Characteristics of patients visiting for ‘autonomic ataxia’, literal Korean translation of an unrecognized medical term
| Characteristic | Value |
|---|---|
| ‘자율신경실조'를 호소하는 환자들의 주 연령대 | |
| 2-30대 | 45 (41.30) |
| 4-50대 | 40 (36.70) |
| 6-70대 | 15 (13.80) |
| 80대 이상 | 4 (3.70) |
| 관련 환자 없음 | 4 (3.70) |
| 10대 | 1 (0.90) |
| Total | 109 (100.00) |
| 근래 2년 '자율신경실조'를 주소로 내원하는 환자 수 증가 정도 | |
| 2-30%대 증가 | 36 (36.40) |
| 10%대 증가 | 18 (18.20) |
| 4-60%대 증가 | 18 (18.20) |
| 2배 이상 증가 | 15 (15.20) |
| 증가 없음 | 10 (10.10) |
| 7-90%대 증가 | 2 (2.00) |
| Total | 99 (100.00) |
| 월평균 '자율신경실조' 주소로 내원하는 환자 수 | |
| 1-5명 | 53 (50.50) |
| 6-10명 | 34 (32.40) |
| 11명 이상 | 16 (15.20) |
| 0명 | 2 (1.90) |
| Total | 105 (100.00) |
| ‘자율신경실조' 환자의 진료 시작 경로 | |
| 타 과 | 73 (45.91) |
| 환자의 자가 판단 및 의심 | 67 (42.14) |
| 나의 진료 이후 판단 | 13 (8.18) |
| 상급의료기관에서 회송 | 6 (3.77) |
| Total | 159 (100.00) |
| 타 과, 타 병원 경유 답변자 중 연관 진료과 및 기관a | |
| 한의원 | 62 (31.60) |
| 내과 | 52 (26.50) |
| 기능의학클리닉 | 28 (14.30) |
| 정신건강의학과 | 27 (13.80) |
| 검진센터 | 19 (9.70) |
| 기타 | 8 (4.10) |
| Total | 196 (100.00) |
| 타 과, 타 병원 경유 답변자 중 자율신경계기능 검사를 시행하였는가 | |
| 그렇다 | 58 (61.10) |
| 아니다 | 37 (38.90) |
| Total | 95 (100.00) |
| 외부에서 자율신경기능 검사를 시행해서 왔을 때 시행하였던 검사a | |
| HRV 기반 스트레스 분석 기기 | 71 (71.70) |
| 설문 기반 | 15 (15.20) |
| 근전도 검사 기기 기반 | 10 (10.10) |
| Mayo Clinic Autonomic Laboratory protocol 기반 검사 | 3 (3.00) |
| Total | 99 (100.00) |
| 답변자는 자율신경계기능 검사를 시행 중인가 | |
| 그렇다 | 93 (88.60) |
| 아니다 | 12 (11.40) |
| Total | 105 (100.00) |
| 답변자가 시행 중인 자율신경계 기능 검사a | |
| HRV 기반 스트레스 분석 기기 | 50 (34.70) |
| 근전도 검사 기기 기반 | 42 (29.20) |
| Mayo Clinic Autonomic Laboratory protocol 기반 검사 | 33 (22.90) |
| 설문지 | 16 (11.10) |
| 기타 | 3 (2.10) |
| Total | 144 (100.00) |
| ‘자율신경실조'로 내원한 환자에게 적용한 검사a | |
| HRV | 93 (29.30) |
| HUTT | 90 (28.40) |
| 발살바 검사 | 72 (22.70) |
| QSART/발한 검사 | 37 (11.70) |
| 전기 피부저항 검사 | 20 (6.30) |
| Thermoregulatory sweat test | 2 (0.60) |
| 기타 | 3 (0.90) |
| Total | 317 (100.00) |
| 시행한 검사들은 진료에 도움이 되는지 | |
| 매우 도움이 된다 | 55 (52.40) |
| 가끔 도움이 된다 | 30 (28.60) |
| 중간 | 14 (13.30) |
| 거의 도움이 되지 않음 | 6 (5.70) |
| Total | 105 (100.00) |
| '자율신경실조'를 주소로 온 환자에게서 실제 원발성 혹은 기질적 질환이 있다고 판단한 경우 | |
| 간혹 있다 | 48 (45.70) |
| 거의 없다 | 46 (43.80) |
| 절반 가량 | 6 (5.70) |
| 거의 그렇다 | 5 (4.80) |
| Total | 105 (100.00) |
| '자율신경실조'를 주소로 온 환자들에게서 실제 자율신경계기능장애가 있다고 판단된 경우 해당 이상은 주로 무엇이었나a | |
| 기립저혈압/기립빈맥증후군 | 97 (51.10) |
| 신경매개실신 | 48 (25.30) |
| 발한장애 | 27 (14.20) |
| 식후저혈압 | 9 (4.70) |
| 소화기능장애 | 7 (3.70) |
| 기질적 이상 징후는 없고 증상만 있음 | 2 (1.00) |
| 성기능장애 | 0 (0.00) |
| Total | 190 (100.00) |
| ‘자율신경실조'로 내원한 환자에게 적용한 치료a | |
| 미도드린 | 53 (23.10) |
| 항우울제/항불안제 | 48 (21.00) |
| 베타차단제 | 44 (19.20) |
| 비약물 요법 | 36 (15.70) |
| 플르드로코르티손 포함 스테로이드 | 24 (10.50) |
| 정신건강의학과 협진 | 14 (6.10) |
| 교감신경차단술 | 3 (1.30) |
| 도파민작용제 | 3 (1.30) |
| 소화기계 약물 | 2 (0.90) |
| 기타 | 2 (0.90) |
| 면역치료제 | 0 (0.00) |
| Total | 229 (100.00) |
| ‘자율신경실조'로 내원한 환자에게 적용한 비약물 치료a | |
| 염분/수분 보충 | 75 (34.10) |
| 체위 훈련 | 57 (25.90) |
| 스트레스 조절/인지행동 치료 | 44 (20.00) |
| 수면 개선 | 20 (9.10) |
| 압박 스타킹 | 19 (8.60) |
| 기타 | 5 (2.30) |
| Total | 220 (100.00) |
| ‘자율신경실조'로 내원한 환자들의 치료 결과 | |
| 중간 | 51 (48.60) |
| 치료가 잘 되고 있는 편 | 33 (31.40) |
| 치료가 잘 안되고 있는 편 | 16 (15.20) |
| 매우 잘 치료가 되지 않음 | 3 (2.90) |
| 매우 잘 치료되고 있음 | 2 (1.90) |
| Total | 105 (100.00) |
| 타 과, 타 병원을 경유하여 온 환자들의 자율신경계기능장애가 병적인 상태로 과잉 진단되었다고 생각한 적이 있는지 | |
| 자주 있다 | 60 (61.90) |
| 간혹 있다 | 33 (34.00) |
| 드물다 | 3 (3.10) |
| 없다 | 1 (1.00) |
| Total | 97 (100.00) |
Table 3.
Autonomic dysfunction in patients with COVID-19
| Characteristic | Value |
|---|---|
| COVID-19 대유행 후 자율신경계기능장애를 호소하는 환자의 증가 여부 | |
| 증가한 편이다 | 52 (49.50) |
| 변화 없다 | 38 (36.20) |
| 매우 증가하였다 | 10 (9.50) |
| 줄은 편이다 | 3 (2.90) |
| 매우 줄었다 | 2 (1.90) |
| Total | 105 (100.00) |
| COVID-19의 후유증으로 자율신경계기능장애가 생겼다고 판단한 경험 | |
| 없다 | 59 (56.20) |
| 있다 | 46 (43.80) |
| Total | 105 (100.00) |
| COVID-19의 후유로 자율신경계기능장애가 생겼을 때 관련 증상a | |
| 기립못견딤(어지럼 혹은 실신) | 43 (25.00) |
| 피로감/무기력 | 41 (23.80) |
| 불면/불안 | 26 (15.10) |
| 두근거림/빈맥 | 22 (12.80) |
| 위장관 증상(변비/설사/소화불량) | 16 (9.30) |
| 발한 이상(과다/감소) | 14 (8.10) |
| 식후저혈압 | 4 (2.30) |
| 성기능/배뇨장애 | 4 (2.30) |
| 기타 | 2 (1.20) |
| Total | 172 (100.00)b |
Table 4.
Neurologists’ perceptions of care and terminology for patients presenting with ‘autonomic ataxia’, literal Korean translation of an unrecognized medical term
| Characteristic | Value |
|---|---|
| ‘자율신경실조'로 온 환자의 진료 시 어려움a | |
| 비신경과 의료진의 인식 부족 | 45 (21.50) |
| 진단 기준/가이드라인 부족 | 44 (21.10) |
| 치료 옵션 부족 | 42 (20.10) |
| 환자/보호자의 인식 부족 | 37 (17.70) |
| 신경과 의료진의 인식 부족 | 16 (7.70) |
| 검사 인프라 부족 | 14 (6.70) |
| 모두 다 | 9 (4.30) |
| 어려움 없음 | 2 (1.00) |
| Total | 209 (100.00) |
| ‘Autonomic dysfunction’에 대한 한의 표준 임상 진료지침이 발간되면서 해당 용어가 ‘자율신경실조증’으로 명명된 것에 대해 알고 있는가 | |
| 몰랐다 | 84 (80.00) |
| 알았다 | 21 (20.00) |
| Total | 105 (100.00) |
| ‘자율신경실조'라는 용어의 변경 필요성 | |
| 의학 용어 원칙을 반영하여 자율신경기능장애/기능 이상으로 변경 필요 | 100 (95.20) |
| 이미 통용되고 있으므로 변경 불필요 | 5 (4.80) |
| Total | 105 (100.00) |
| ‘자율신경실조'라는 병명으로 이루어지는 진료에 대한 의견 | |
| 위험성이 과장되어 있다 | 80 (76.20) |
| 실제 위험에 비해 아직도 과소평가 | 16 (15.20) |
| 적절한 수준으로 진료가 이뤄지고 있음 | 5 (4.80) |
| 기타 | 3 (2.80) |
| 관심 없음 | 1 (1.00) |
| Total | 105 (100.00) |
| ‘자율신경실조'에 대한 신경과 의사의 적절한 대응a | |
| 과잉 진료를 막고 불필요한 위험성을 제어하기 위하여 신경과 전문의의 진료가 필수적임을 알림 | 93 (75.60) |
| 기질/희귀 질환 여부 신경과적 확인 필요시 개입 | 26 (21.10) |
| 아직 근거/실체 불명확하여 일체 개입하지 않음 | 2 (1.60) |
| 연구적 내용 위주로만 개입 | 2 (1.60) |
| Total | 123 (100.00) |
- TOOLS



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print




