장기간 치료되지 않은 건선 환자에서 발생한 중증근무력증 환자의 성공적인 치료
Successful Treatment of Myasthenia Gravis in a Patient with Long-term Untreated Psoriasis
Article information
중증근무력증(myasthenia gravis, MG)은 골격근의 피로와 약화가 주요 증상인 만성 자가면역질환으로 갑상샘염, 류마티스질환 등 다른 자가면역질환 15%에서 동반될 수 있지만[1] 건선(psoriasis)이 MG와 공존하는 경우는 드물게 보고되고 있다[1–5]. 또한 건선이 MG에 선행한 증례는 2건에 불과하였으며[4] 저자들이 아는 범위에서 국내 보고된 사례는 없었다. 저자들은 30년 이상 건선을 앓던 환자가 수주간 지속된 눈꺼풀 처짐과 복시로 MG를 진단받았고 면역억제제 투약 이후로 근무력증 증상의 호전과 함께 피부 증상도 호전된 증례를 보고하고자 한다.
증 례
65세 남자가 오후에 더 악화하는 눈꺼풀 처짐과 복시로 병원에 왔으며 해당 증상은 한 달 전부터 점차 악화되었다고 하였다. 환자는 30년 이상의 건선 병력이 있었고 치료를 받았으나 증상 관리가 만족스럽지 못하여 지난 10년 동안 건선 치료제를 거의 사용하지 않았다. 고혈압이나 당뇨병과 같은 다른 내과질환은 없었다. 신경계진찰에서는 좌측 제6뇌신경 마비가 확인되었으며 그 외의 뇌신경 장애나 사지의 근육 쇠약 또는 감각 이상은 나타나지 않았다.
촬영한 뇌자기공명영상 검사에서는 급성 뇌경색이나 뇌신경의 이상 징후는 없었다. 조영증강 흉부컴퓨터단층촬영에서 우측 폐 하엽에 작은 말초 결절이 관찰되었으나 악성 종양일 가능성은 높지 않았다. 얼굴신경전도 검사(facial nerve conduction study), 눈깜빡반사(blink reflex), Jolly 검사를 포함한 신경생리학 검사에서 이상은 발견되지 않았다. 검사실 검사에서 아세틸콜린수용체(acetylcholine receptor)결합항체 수치(참고치, <0.5 nmol)는 0.693 nmol로 증가되어 있었고 이에 따라 아세틸콜린수용체항체 양성 MG로 진단되었다. 항핵항체(antinuclear antibody)와 항중성구세포질항체(anti-neurophil cytoplasmic antibody)는 음성이었다.
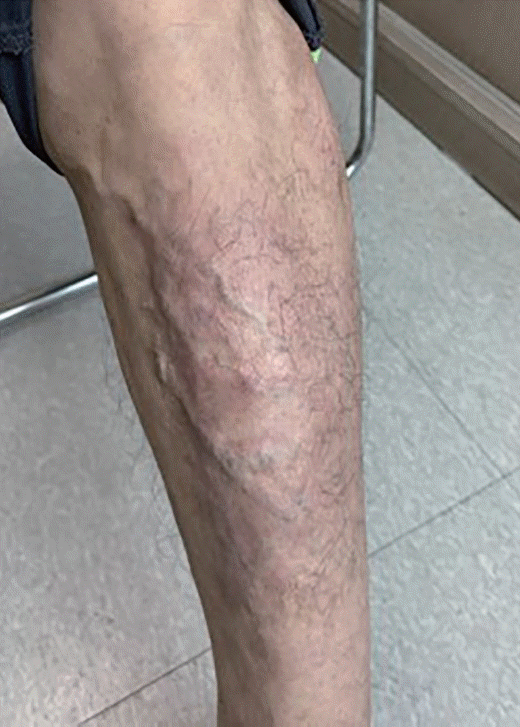
최초 방문 시 MG의 Myasthenia Gravis Foundation of America 임상 분류는 class I으로 분류되었으며 비슷한 시기에 실시한 중증근무력증 삶의 질 점수(MG quality of life 15 revised, MG-QOL15r)는 6점, 중증근무력증 일상생활능력점수(MG activities of daily living, MG-ADL)는 1점으로 확인되었다. 초기 치료로 경구 프레드니솔론(20 mg/day) 및 아자싸이오프린(100 mg/day)을 투약하였으며 3개월 후 MG-ADL 점수가 6점까지 악화되기도 하였으나 약제 사용 7개월 만에 MG-ADL 점수는 0점으로 개선되었고 건선 또한 함께 호전되었다(Fig.).
고 찰
MG와 동반되는 자가면역질환으로 갑상샘염, 쇠그렌증후군, 물집증(pemphigus), 피부경화증(scleroderma), 다발근육염(polymyositis), 다발경화증이 보고된 바 있으나 건선과의 공존은 드물게 보고된다[1,2]. 대부분의 자가면역질환에서 도움 T세포(helper T cell)인 Th1과 Th17은 중요한 염증 기전으로 작용한다. 특히 Th1에서 분비되는 인터페론-감마(interferon-γ, IFN-γ)와 종양괴사인자 알파(tumor necrosis factor-α, TNF-α)는 치료의 중요한 표적이 된다. 건선 또한 Th1과 Th17이 모두 중요한 역할을 수행하지만 IFN-γ와 TNF-α에 대한 표적 약제의 임상시험이 건선에서 실패한 점을 감안할 때[6,7] Th1세포와 관련된 사이토카인은 건선에서 다른 자가면역질환과 비교해 큰 의미가 없을 수 있다. 상기 환자는 Th17 중심의 건선 병리 상황에서 Th1이 분비하는 사이토카인 또한 중요한 역할을 수행하는 상태로 전이되었음을 시사한다. MG는 약 85%에서 신경근육접합부의 아세틸콜린수용체에 대한 자가항체가 존재하는 만성 자가면역질환으로 활성화된 T세포가 신경근육접합부의 염증과 자가항체 생성을 유발한다[1]. 반면 건선은 피부 세포의 성장 주기가 가속화되는 만성 자가면역피부질환으로 피부 표면에 세포가 축적되어 특징적인 비늘 모양의 반(patch)을 형성한다. 건선의 병인은 아직 확실하게 밝혀지지 않았으나 interleukin (IL)-23/IL-17 축에 여러 사이토카인의 상호작용으로 인해 발생하는 것으로 알려져 있으며[1] 특히 유전 경향이 있는 환자에서 T세포를 매개로 한 비정상적인 각질세포 증식으로 생각된다[5].
보고된 두 질환의 공존 증례들을 확인해 본 결과 두 질환의 치료를 위하여 스테로이드와 다른 면역억제제를 사용한 증례는 3건[4], 피리도스티그민(pyridostigmine), 메토트렉세이트(methotrexate), 스테로이드를 함께 사용한 증례는 2건[2,5], 생물학적 제제인 익세키주맙(ixekizumab), 스테로이드를 함께 사용한 증례는 1건[1]이 있었다. 본 증례의 경우 스테로이드와 면역억제제인 아자싸이오프린을 사용하여 MG와 건선 모두에 효과를 보였다. 장기간의 고용량 스테로이드 사용에 따른 부작용을 최소화하기 위해 일반적으로 MG 환자에게 사용되는 아자싸이오프린은 림프구의 기능을 저하하는 약리작용을 하여 치료 효과를 보일 수 있으나 일반적으로 건선 치료에 사용되는 약제는 아니다. 건선의 치료는 활성비타민D3 연고, ultraviolet B 요법, 스테로이드 제제 등이 일차적으로 선택되나 전신 치료가 필요할 경우 메토트렉세이트, 사이클로스포린(cyclosporine) 혹은 생물학적 제제가 사용된다. 7건의 증례 중 두 질환을 모두 치료했음을 직접적으로 보고한 증례는 생물학적 제제인 항 IL-17항체인 익세키주맙을 사용한 경우지만 이 환자는 증상의 악화로 인하여 혈장분리교환(plasmaphresis)과 면역글로불린 정맥 주사(intravenous immunoglobulin)를 받은 후 리툭시맙(rituximab)을 추가로 사용하였기 때문에[1] 일반화하기는 어렵다고 생각된다.
본 증례의 경우 경구 스테로이드와 아자싸이오프린을 함께 사용하여 두 질환을 성공적으로 치료한 예로 약제 선택을 위한 유용한 치료 증례로 고려될 수 있다. 건선의 발병에 T세포가 관여하는 기전이 여러 연구를 통해 밝혀지고 있으며[2] 서로 다른 병리 기전을 가진 자가면역질환의 공존 상황은 추가적인 연구 주제가 됨과 동시에 이러한 연구가 이 분야에 대한 이해를 도울 것이다. 두 질환의 공존 증례에 대한 효과적인 약제 선택과 이를 위한 추가적인 치료 증례 보고와 병인에 대한 연구가 필요할 것으로 사료된다.