파킨슨병에서 보이는 위장관기능장애
Gastrointestinal Dysfunctions in Parkinson’s Disease
Article information
Trans Abstract
Gastrointestinal symptoms are a frequent but usually underreported constituent of the clinical spectrum of Parkinson’s disease (PD), and they contribute significantly to the disease-related morbidity and mortality. Virtually all parts of the gastrointestinal tract can be affected, even in the premotor stage. Weight loss, salivary excess, dysphagia, nausea/gastroparesis, constipation, and anorectal dysfunction can all occur. Gastrointestinal symptoms may result from the involvement of either the central or enteric nervous system in the disease process, or be a side effect of antiparkinsonian medications. Awareness of the various gastrointestinal manifestations of PD can facilitate the prompt recognition of and effective therapeutic intervention for these potentially distressing symptoms.
서 론
파킨슨병에서 위장신경계(enteric nervous system)를 ‘작은 뇌(little brain)나 두 번째 뇌(second brain)’라고 부를 만큼, 소화기계의 이상은 가장 흔하고 심각한 비운동증상 중 하나이다. 소화기계증상은 파킨슨병 환자에서 더 심각한 삶의 질 저하를 유발하며 이에 따른 의료비상승을 유발한다[1]. 여기에는 예측할 수 없는 체중감소부터 삼킴곤란, 위식도역류, 구역, 상복부팽만감, 변비 등의 소화기계증상이 포함된다[2,3]. 연구에 따라 다르지만 40-70%의 환자들이 다양한 소화기계장애를 동반하게 된다[4,5].
파킨슨병 환자에서 이러한 소화기계증상은 위장신경계 손상에 의해 나타날 수 있고, 파킨슨병을 치료하는 과정에서 약물에 의해 발생하기도 한다. 이 중 일부 증상은 파킨슨병의 운동증상 전에 나타날 수도 있다. 운동증상이 나타나기 전에 보이는 위장신경계의 이상은 파킨슨병의 진단과 치료의 패러다임에 영향을 미치며, 질환 발생과 병태생리 이해의 생물표지자(biomarker)로서 적용될 수 있다. 본 논문에서는 파킨슨병에서 소화기계 각 증상의 빈도와 이러한 증상이 환자에게 미치는 영향을 알아보고, 각 증상에 대한 병리학적 연관성 및 치료방법에 대해 고찰해 보고자 한다.
본 론
1. 체중감소
환자가 의도하지 않은 체중감소가 빈번히 관찰된다. 한 연구에 의하면 파킨슨병 환자의 52%가 체중감소를 경험하며, 이 중 22%의 환자는 12.7 kg 이상의 체중감소를 겪게 된다[6]. 체중감소는 여자에서 남자보다 더 뚜렷이 보인다[7]. 이러한 원인은 아직은 명확하지 않지만, 전반적으로 줄어든 열량흡수와 늘어난 에너지소비가 연관될 것으로 추정되며, 그 밖에 삼킴곤란, 후각장애와 동반된 입맛의 변화(식욕의 저하), 항도파민 약물의 소화기부작용 등이 원인으로 지적되고 있다[7].
2. 침과다증(sialorrhea)
침흘림(drooling)의 동반 여부와 상관 없이, 침과다증은 파킨슨병 환자의 70% 이상에서 보이는 흔한 증상이며 삼킴곤란과 동반되어 흡인폐렴의 원인이 되기도 한다[8,9]. 이러한 침과 다증은 자동적인 침삼킴기능의 저하에 의한 2차적인 현상이며[10], 실제 파킨슨병 환자에서 침생산은 줄어들어 있다고 한다[11,12].
증상이 가벼운 경우에는 껌이나 사탕이 도움이 되지만, 증상이 심한 경우에는 약물치료를 시도한다. 항콜린제 복용은 도움이 되지만, 변비, 요잔류, 인지기능저하 등의 부작용이 나타날 수 있으므로 주의 깊게 사용해야 한다. 국소적으로 사용하는 항콜린제는 이러한 전신 부작용을 최소화할 수 있기에 효과적으로 이용될 수 있다[13]. 귀밑샘(parotid gland)과 턱밑샘(submandibular gland)의 주기적인 보톡스주사가 도움이 되기도 한다[14,15].
3. 삼킴곤란
연구방법에 따라 다르지만 설문연구에서는 30-80%의 환자가[9,10,16,17], 변형바륨삼킴검사에서는 75-97%의 환자에서 삼킴곤란이 있다고 한다[18-20]. 물론 질환 이환 기간이 길수록 증상의 빈도가 늘어 나지만, 초기 환자에서도 상당수에서 보이며 심지어 최초의 증상으로 보이기도 한다[21-24]. 삼킴곤란은 단지 삼키는 하나의 과정의 문제가 아니라 입 안에 음식을 넣기 전부터 하부 식도괄약근에 음식이 통과되기까지의 이상을 의미하며, 각각의 기능이상에 따라 다양한 원인을 동반하게 된다(Fig.).
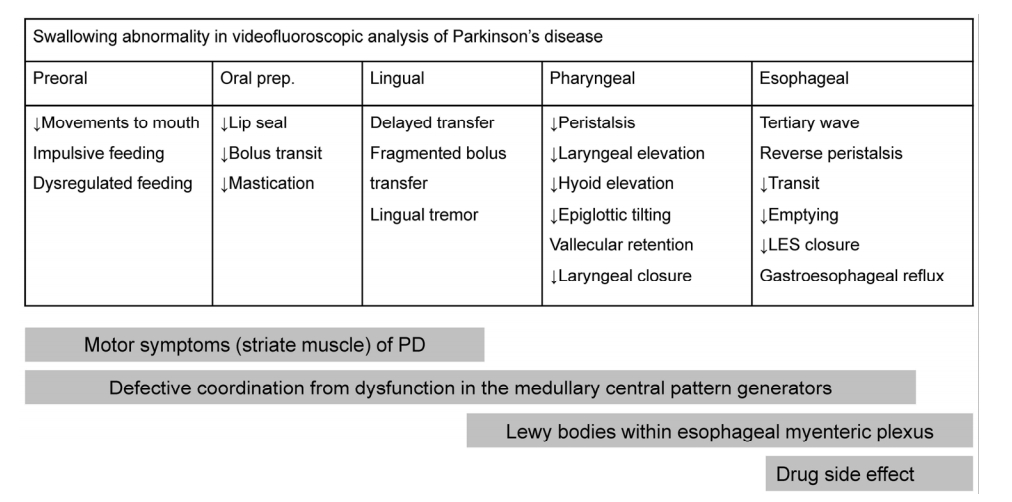
Swallowing abnormality and their possible mechanisms in Parkinson’s disease (PD). Dysphagia in PD can result from motor symptoms of PD involving oral & pharyngeal muscles, Defective coordination of the oral, pharyngeal, and esophageal musculature, resulted from dysfunction in the medullary central pattern generators. Both Lewy bodies within esophageal myenteric plexus and loss of the neurons have been reported by a number of investigators. Dysphagia also occurs as a side effect of the drug. LES; lower esophageal sphincter.
이러한 기능이상을 확인하는 검사는 변형바륨삼킴검사가 상대적으로 광범위하게 사용되고 있지만, 근전도나 인두식도내압검사 또한 유용하며, 비디오형광투시법이나 내시경이 직접 흡인을 확인하는 데 도움이 된다.
일부 환자에서 도파민치료가 구강-인두부위의 이상이 있는 삼킴곤란 환자에서 도움이 된다고 하지만, 대개의 경우 특별한 치료방법은 없다. 비약물치료로 턱을 아래로 당겨서 식사를 유도하는 방법이나 삼킴곤란식이 도움이 될 수도 있다[25]. 윤상연골 인두의 이완을 위해 보톡스나 근절개술을 하기도 하지만, 선택적으로 도움이 될 뿐이다[26,27]. 심한 삼킴곤란이 있는 환자에서는 피부경유내시경위조루술을 통한 위관삽입이 필요하다.
4. 구역/위마비(gastroparesis)
구역은 대개 레보도파 등의 항파킨슨병 약제의 부작용으로 나타나지만, 약물치료를 받지 않은 파킨슨병 환자의 약 16%에서 위마비와 동반하여 나타날 수 있다[28]. 위마비는 식후 더부룩함, 복통, 조기팽만감 등의 증상을 나타낸다. 파킨슨병 환자에서 위내 물질의 절반이 비어지는 시간은 59분으로 정상인의 44분에 비하여 늘어나 있으며, 이러한 양상은 레보도파의 흡수에 영향을 미친다[29].
비약물치료로 환자에게 적은 양을 여러 번 식사하도록 권하고 지방이 많은 식사를 피하고 음식을 먹을 때 물을 많이 먹도록 교육하며, 식후 1-2시간 정도 서있거나 걷도록 권유한다. 이러한 비약물치료와 더불어 증상이 심한 경우 사용할 수 있는 가장 좋은 약물은 이론적으로 말초에 작용하는 도파민수용체차단제인 돔페리돈이다. 하지만 심전도에서 QTc간격을 늘려 심실부정맥을 만들 수 있는 부작용으로 인해 투약에 주의가 필요하다. 일반적으로 최초 심전도에서 남자에서 QTc간격이 450 msec, 여자에서 470 msec 이상인 경우나 저칼륨혈증이 관찰되는 경우 사용하지 않는 것이 좋으며, 사용하더라도 하루에 30 mg 이하의 용량을 권유한다[30].
5. 소장의 세균과도증식(small intestinal bacterial overgrowth)
항파킨슨병 약제의 흡수가 소장에서 이루어지기 때문에 소장의 세균총에 대한 연구가 최근 관심을 받고 있다. 소장의 세균과도증식은 파킨슨병 환자에서 정상대조군에 비해 2.5배 이상 관찰되며 이는 여러 소화기계증상과 연관된다[31,32]. 또한 소장의 세균과도증식이 있을 경우 약효소진(wearing-off) 시간의 증가와 no-on 현상의 빈도증가와 연관되고, rifaximin을 사용하여 제균요법을 시행한 경우 delayed-on과 no-on 현상의 빈도감소 및 off 시간을 줄일 수 있다고 보고되고 있다[32].
6. 변비와 배변장애
변비는 파킨슨병 환자에서 초기부터 말기까지 보이는 증상이다. 파킨슨병 환자에서 감소된 장운동 빈도는 20-89%에서 보고되어 있으며[24,28,33-35], 이에 따른 변비는 환자의 삶의 질과 직접 연결된다. 보통 대장자체의 운동저하로 인한 느린 장내 물질의 수송과 더불어 잘못 조절되는 배변활동에 의해 발생한다. 장운동은 파킨슨병 환자에서 정상인보다 2배 이상 느려져 있으며, 이러한 현상은 80%의 파킨슨병 환자에서 관찰된다[36-38]. 고형표지자대장통과검사(radiopaque colon transit test)를 통하여 쉽게 대장운동속도를 평가할 수 있다[39]. 또한 배변장애는 형광배변조영술이나 항문직장내압검사, 항문괄약근근전도검사로 평가할 수 있는데, 대개 여러 항문근육의 잘못된 운동을 확인하는 목적에서 이용된다[40]. 부적절한 양상의 배변 활동은 괄약근 이완의 장애를 유발하여 근긴장현상을 일으키게 되는데 이는 심한 통증을 수반할 수 있다[41,42].
변비의 치료는 우선적으로 비약물대증요법으로 물을 많이 먹게 하고, 식이섬유의 섭취를 늘리며, 운동량을 증가시키고, 변비를 유발할 수 있는 약물을 끊는다. 이러한 치료가 실패하는 경우, psyllium이나 polyethylene glycol (macrogol)을 사용할 수 있다[43,44]. 위장운동촉진제인 5-HT4효능제 중 최근 개발된 procalupride는 여성의 만성적이고 약물불응변비에 강력한 효능이 입증되어 파킨슨병 환자에서 사용을 권유할 만하다[45]. 배변장애에 대한 특별한 치료는 없지만 바이오피드백훈련이 약간의 도움이 되며, 일부 환자에서 보톡스주사요법이 효과적이라는 보고도 있다[46].
7. 내장신경계의 퇴행과 시누클레인 형성
최근 역학연구에 의하면, 파킨슨병의 운동증상이 발생하기 12년 전부터 환자들은 소화기계 증상을 호소한다고 한다[1]. 이 가운데 변비와 배변장애는 파킨슨병의 발생 위험인자 중 가장 일관된 연구결과를 보이는 위장신경계 증상이다[47,48]. 변비는 파킨슨병 환자의 60-80%에서 관찰된다[48-50]. 파킨슨병과 치매가 없는 노인을 대상으로 시행된 대규모 지역 주민 연구에서는 하루에 한 번 이하의 장운동이 있는 집단이 하루에 한 번 이상의 장운동이 있는 집단보다 파킨슨병의 위험이 4배 높다는 보고도 있다[51]. 이러한 연구결과들은 변비가 파킨슨병의 조기증상으로서 의미가 있고 이는 파킨슨병의 병태생리학적 과정과 연관이 있다는 것을 의미한다. 하지만, 일반적으로 초기 파킨슨병에서부터 내장신경계에서의 시누클레인의 신경병리는 상하 방향의 축으로 존재하고, 상부 위장관에는 15-20%의 도파민신경세포가 있지만 대장 쪽에 2-4%의 적은 양의 도파민신경세포가 있다는 점에서 왜 변비나 배변장애가 파킨슨병의 운동증상에 선행하는지에 대한 이유가 명확하지 않다[52]. 또한 상당수의 파킨슨병 환자에서 대장의 점막하신경얼기(submucosal plexus)나 근육층신경얼기(myenteric plexus), 점막신경섬유(mucosal nerve fiber)에서 레비소체나 알파시누클레인 침착이 관찰되지만, 정상대조군의 절반 정도에서도 동일한 병리소견이 관찰되기 때문에, 내장신경계의 알파시누클레인이 생물표지자로 어떤 역할을 할 수 있는가에 대해 논란이 있다[53,54]. 아마도 이러한 차이는 연구대상군의 차이, 대장내시경을 통해 잘라낸 조직의 두께, 생검부위(상행결장, 횡행결장, 하행결장, 직장), 조직표본 조각의 개수, 대상자 당 표본의 수에 따라 영향을 받는다. 또한 저자들이 시행하고 있는 예비연구에 의하면, 파킨슨병의 발병위험과 연관된 여러 전운동임상소견이 대장의 우연성의 레비소체(incidental Lewy body)와 연관되었다.
결 론
소화기계증상은 파킨슨병 환자에서 매우 흔하게 나타나고 환자의 증상 심각도에 영향을 미치지만, 이를 접하는 의사의 입장에서 간과되기 쉬운 증상이다. 물론 이러한 증상이 중추신경계뿐만 아니라, 내장신경계를 포함한 말초신경계의 퇴행에서 유발되지만, 파킨슨병에서 사용되는 약제에 의해서도 발생한다는 측면에서 좀 더 주의 깊은 관찰과 병력청취가 필요하다. 또한 이러한 증상을 보이는 환자에게 적절한 조치가 선행되어야 파킨슨병 환자의 삶의 질 개선에 도움이 될 것이다. 마지막으로 파킨슨병의 시작과 진행과정에 있어 생물표지자로서 소화기계에 대한 폭넓은 연구가 향후 병태생리를 이해하는 데 도움이 될 것이다.
Acknowledgements
이 논문은 2013년 가톨릭중앙의료원 성의장학 학술연구비에 의하여 이루어졌음