난치삼차신경통 단독으로 발현한 면역글로불린 G4 연관 질환
Immunoglobulin G4-Related Disease Presenting with Isolated, Intractable Trigeminal Neuralgia
Article information
Trans Abstract
Immunoglobulin G4-related disease (IgG4-RD) is an immune-mediated systemic condition affecting diverse organs which lately has been increasingly recognized. A 40-year-old male presents intractable trigeminal neuralgia lasting more than a year even with numerous pain medication, which lead further evaluation. The infiltrative lesion was found involving left pterygopalatine fossa where maxillary nerve locates. We report a case of IgG4-RD with a sole manifestation of intractable unilateral trigeminal neuralgia which was improved by steroid treatment.
삼차신경통은 다양한 원인들에 의하여 발생할 수 있으며 삼차신경뿌리의 혈관 압박에 의한 것이 가장 흔하다. 그 외에 소뇌다리뇌각의 종양이나 다발경화증, 대상포진, 외상 등도 원인이 될 수 있다[1,2]. 면역글로불린 G4 연관 질환(immunoglobulin G4-related disease, IgG4-RD)은 췌장, 담관, 담낭, 간, 위점막, 대장점막, 침샘, 림프절, 골수에 면역글로불린 G4 양성형질세포(IgG4-positive plasma cells)와 T-림프구(T-lymphocyte) 침착을 보이는 전신을 침범하는 질환으로 알려져 있다[3]. 최근 보고된 바에 따르면 눈 주위 조직, 신장, 폐, 뇌수막, 대동맥, 유방, 전립샘, 갑상샘, 심장막, 피부 등 사실상 대부분의 장기들에 침범할 수 있다고 여겨진다[4]. IgG4-RD는 전신을 침범하는 질환으로 국소적인 신경계의 침범으로 발현한 경우는 드물다. 저자들은 난치삼차신경통으로 발현한 국소적인 IgG4-RD 환자를 보고하는 바이다.
증 례
외상이나 특별한 과거력이 없는 40세 남자가 내원 2개월 전 발생한 좌측 얼굴의 감각이상과 찌르는 듯한 통증으로 신경과 외래를 방문하였다. 처음 증상은 코 막힘, 좌측 코의 먹먹한 느낌으로 시작하였다 하며 수일이 경과한 후 좌측 얼굴의 삼차신경의 위턱 분지가 담당하는 부분인 위턱과 입천장에 저린감, 찌르는 듯한 통증, 칼로 베는 듯한 통증이 1-2분 지속되었다가 수초 멈추었다가 다시 반복되는 양상의 통증이 지속되었다. 좌측의 윗니와 주변의 잇몸에도 통증과 이상감각을 호소하였고 입을 벌리거나 좌측 입천장 부위를 만지면 통증이 악화되었다고 하였다. 환자는 타병원 이비인후과를 내원하여 이비인후과 진찰을 하였고 특이 소견은 없었다고 하였다.
내원 시 신경학적 검사에서 좌측 얼굴의 삼차신경의 위턱분지가 분포하는 부분의 얼굴에 감각저하는 없었으나 이상 감각을 호소하였다. 저작근의 근력은 정상이었다. 자율신경증상은 없었으며 얼굴의 피부 병변은 없었다. 증상 발생 2개월 후 시행한 눈깜박반사검사(blink reflex test)는 정상이었다. 증상 발생 4개월 후 시행한 일반혈액검사, 전해질검사, 간기능검사, 갑상샘기능검사, 크레아티닌, 아밀라아제, 리파제 수치는 정상이었으며 C-반응단백질은 0.94 mg/dL였고 조영증강 뇌자기공명영상(magnetic resonance imaging, MRI)은 정상이었다.
특발삼차신경통 진단 하에 약물치료를 시작하였다. 아세트아미노펜(acetaminophen), 트라마돌(tramadol), 프레가발린(pregabalin) 투여 시작 후 3개월 동안은 통증이 감소하였으나 이후 시간이 경과할수록 통증이 심해져 아세트아미노펜 650 mg/일, 트라마돌 525 mg/일, 프레가발린 600 mg/일, 카르바마제핀(carbamazepine) 800 mg/일, 아미트립틀린(amitriptyline) 30 mg/일, 록소프로펜(loxoprofen) 180 mg/일까지 증량하였으며 옥시코돈(oxycodone) 20 mg/일을 간헐적으로 복용하였다. 충분한 약물치료에도 불구하고 환자의 통증이 악화되어 증상 발생 14개월 후 이비인후과 협진 및 부비동 컴퓨터단층촬영(ostiomeatal unit computed tomography)을 시행하였다. 부비동 컴퓨터단층촬영에서 좌측 날개위턱오목(pterygopalatine fossa)과 날개위턱틈새(pterygomaxillary fissure)의 침윤 병변 및 좌측 위턱굴(maxillary sinus)의 골 파괴의 소견이 보였다(Fig. 1). 염증거짓종양(inflammatory pseudotumor) 또는 곰팡이 의심하에 조직검사를 시행하였고 병리 소견상 두드러진 경화(sclerosis)와 림프구의 침윤이 관찰되었고 면역글로불린 G4 양성형질세포가 면역글로불린 G 양성형질세포의 50%에서 관찰되는 소견을 보였다(Fig. 2). 다른 장기의 침범을 감별하기 위하여 시행한 흉부 및 복부 컴퓨터단층촬영에서는 병변은 관찰되지 않았다. IgG4-RD 진단 후 경구용 메틸프레드니졸론(methylprednisolone) 30 mg/일 투여를 시작하였고 환자의 통증은 급격하게 감소하였다. 통증에 대한 약은 지속적으로 감량하여 2개월 만에 중단하였다. 8개월 동안 경구용 메틸프레드니졸론을 투여하였으며 이후 메틸프레드니졸론 용량을 줄이면서 메토트렉세이트(methotrexate)를 10 mg/주 투여하였다. 현재 환자는 발병 후 5년 동안 류마티스내과 진료 중으로 메토트렉세이트만 유지하며 통증은 호소하지 않고 있다.

The ostiomeatal unit (OMU) and neck CT scan with enhancement (upper panel) done 14 months after symptom onset and the follow-up brain MRIs after steroid treatment (lower panel). The ill-margined infiltrative lesion (yellow arrow) involving left pterygopalatine fossa and pterygoid muscle was noted in the OMU CT scan (A, B). The neck CT with enhancement showed a slightly enhancing lesion with destruction of the posterior wall of the maxillary sinus (C, red arrow). The follow-up T2 weighted image of brain MRIs revealed the existence of the lesion (green arrow) after 14 months of steroid treatment (E) although the extent was slightly decreased compared to the previous 6 months of treatment (D). CT; computed tomography, MRI; magnetic resonance imaging.
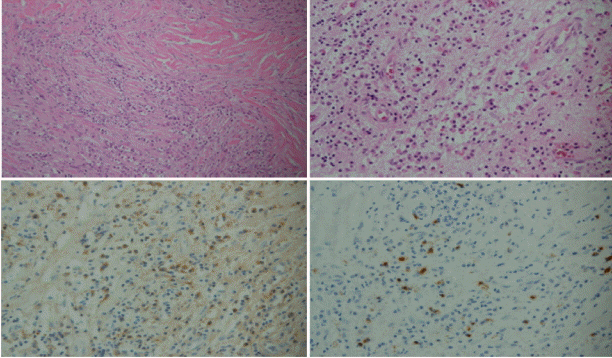
Pathologic finding. The H&E stain (×400) showed marked sclerosis with an extension to bony tissues and diffuse lymphoplasmacytic infiltration (upper panel). The immunohistochemical stain (×400) for IgG (lower left) and IgG4 (lower right) revealed an increased ratio of IgG4+/IgG+ positivity (brown color). The ratio of IgG4+/IgG+ cells was 50%. H&E; hematoxylin and eosin. IgG; immunoglobulin G.
고 찰
이차삼차신경통의 원인들로는 국내 보고된 사례들 중 경막외축농이 동반한 접형동염, 다리뇌경색, 외측연수경색 발병 직전에의 일과성허혈발작, 천막수막종과 관련된 이차삼차신경통은 보고된 바 있으나[5-8], IgG4-RD 같은 전신적인 질환이 삼차신경통 단독으로 발현된 예는 없었다.
IgG4-RD는 비교적 최근에 새롭게 면역 관련 전신질환의 하나로 인식된 질환이다. 신체의 어느 장기도 이환될 수 있으며 한 가지 이상의 장기의 부종으로 인한 증상이 나타나게 된다. 가장 흔하게는 췌장에 이환되어 급성췌장염으로 인한 황달이나 복통, 새로 발병한 당뇨의 증상을 보일 수 있다[3,4,9]. 또한 주요 침샘이 가장 흔하게 이환되는 기관 중의 하나로 침샘염이 잘 발생한다[9]. 그 외에 눈물샘염이나 담도계의 염증, 갑상샘염 및 폐나 신장, 흉막, 혈관 주변, 요도 등 어느 기관에서도 염증으로 나타날 수 있다[9]. 신경계는 비교적 드물게 이환되나 경수막염이나 눈 주변의 종괴로 인한 뇌신경마비를 동반하는 경우가 보고되어 있다[9]. 면역글로불린 G4는 정상인에서는 면역글로불린 중 가장 적은 수를 차지하는 글로불린으로 아직까지 생체 내에서의 기능과 행동 양상이 확실하게 알려져 있지 않다[4]. 염증세포의 침윤으로 인하여 종괴 병변을 형성하고 조직학적으로 면역글로불린 G4 염색에 양성을 보이는 형질세포의 풍부한 침윤과 소용돌이 모양의 섬유화(storiform fibrosis)를 특징으로 하는 섬유염증화(fibroinflammatory) 질환이다[4]. 전신을 침범하는 질환으로 혈청에서 주로 면역글로불린 G4 농도의 상승을 보이기는 하지만 면역글로불린 G4 농도가 정상인 경우도 있다[9]. 본 증례는 IgG4-RD에서 전신적인 증상이나 다른 장기로의 침범 없이 국소적인 삼차신경 병변만을 보이는 매우 드문 증례이다. 최근 우리 증례와 유사하게 IgG4-RD에 의한 삼차신경절공간에서 날개위턱오목으로 연장된 염증거짓종양으로 인한 일측 삼차신경 부위의 감각저하만으로 발현한 사례가 해외에서 보고된 바 있다[10].
IgG4-RD의 치료로는 글루코코르티코이드가 일차약제로 사용되며 초기에는 대다수의 환자들에게 효과가 있다. 리툭시맙(rituximab), 아자티오프린(azathioprine), 미코페놀레이트 모페틸(mycophenolate mofetil), 메토트렉세이트 등과 같은 약제들은 글루코코르티코이드 용량을 줄이거나 완화(remission) 목적으로 사용될 수 있다[9].
본 증례의 환자 증상은 전형적인 삼차신경통에 합당하였고 원인 질환을 감별하기 위하여 시행한 초기 뇌 자기공명영상에서 뚜렷한 이상은 없었다. 초기에는 일반적인 삼차신경통 환자와 마찬가지로 약물에 반응이 좋아 진통제 및 프레가발린 투여 후 3개월 동안은 통증이 감소하였다. 하지만 이후에는 시간이 경과할수록 통증이 심해져 14개월 후에는 카르바마제핀을 비롯한 여러 약물치료에도 통증의 완화가 없는 난치삼차신경통으로 악화되었다. 다른 원인을 감별하기 위하여 시행한 부비동 컴퓨터단층촬영 영상검사 및 조직검사에서 확진되어 원인질환인 IgG4-RD에 대한 치료를 시행하였고 환자의 증상은 호전되었다. 증상만으로는 특발성과 원인질환이 있는 삼차신경통을 감별하기가 쉽지 않고 국내에 발표된 다른 논문들에 나오는 증례를 보면 접형동염, 뇌경색, 뇌종양 등으로 인한 삼차신경통은 증상 발생 후 4주 이내에 뇌 자기공명영상을 시행하였고 첫 검사에서 원인질환을 감별하였다[5,6,8]. 하지만 본 증례에서는 증상 발생 2개월 후 시행한 눈깜박반사검사 및 4개월 후 시행한 뇌 자기공명영상이 정상이었다. 삼차신경의 주행 경로는 다리뇌 중간에서 시작하여 앞다리뇌수조를 지나 삼차신경절공간에서 삼차신경절을 형성한다. 그 후 3개의 주요 신경으로 나뉘게 되고, 그 중 위턱신경은 원형구멍을 통과하여 해면정맥굴의 아래가쪽을 지나 날개입천장오목을 통과한다. 본 증례의 경우에 날개입천장오목 주위로 부비동 컴퓨터단층촬영에서 침윤성 병변이 관찰되었다. 환자의 증상이 삼차신경 중 위턱신경의 분포 부위에만 해당하는 국소증상으로 위턱신경이 지나는 날개위턱부위 및 원형구멍을 잘 관찰하기 위하여 초기부터 부비동이나 경부 컴퓨터단층촬영 또는 경부 MRI를 시행하였다면 병변이 발견되었을 가능성도 있을 것으로 사료된다. 증상 발생 초기에 눈깜박반사검사 및 뇌 자기공명영상에서 정상 소견을 보였다고 하더라도 적절한 약물치료에도 불구하고 조절되지 않고 지속되는 난치삼차신경통은 원인질환을 감별하기 위하여 추가적인 영상검사 및 조직검사 등을 고려하여야 할 것이다. 아직까지 삼차신경통은 명확한 원인이 밝혀지지 않은 사례도 많고 본 증례에서처럼 IgG4-RD 같은 전신질환으로 인하여 발현된 경우도 있기 때문에 원인질환 감별을 위하여 자세하고 반복적인 검사가 필요할 것이다.