보행과 자세불안정의 분석
Quantitative Analysis of Gait and Balance
Article information
Trans Abstract
With developing technology, quantitative analysis of gait and balance has been much interested in last decade. In gait analysis, three-dimensional motions capture and gait analysis using foot pressure is widely used. For measuring balance, posturography with force plate especially dynamic intervention has been developed. Recently wearable device containing accelerometer and gyro-sensor can assess long term monitoring for real living situation beyond lab based environment. Future studies of validity and reliability of quantitative analysis is necessary for clinical implication.
서 론
보행 및 균형장애는 파킨슨병을 비롯한 운동질환과 뇌졸중, 말초신경질환에서 나타날 수 있는 대표적인 신경학적 증상 중에 하나이다. 임상적으로 보행장애는 숙련된 신경과 전문의가 보행과 균형장애를 관찰하고 진단을 하여 그 원인에 대한 감별을 하고 있다. 보행은 신경해부학적인 생리가 복잡하여 정상 보행과 병적 보행의 병리가 정확히 밝혀진 바가 없다. 또 정상적인 자세 유지와 보행을 위해서는 신경학적인 기능뿐 아니라 근골격계, 전정기능, 인지기능, 통증과 관련된 증상 등이 복합적으로 작용해야 가능하다. 따라서 여러 해부학적인 기능 중 하나라도 이상이 발생하면 보행장애가 생기고, 하나의 보행장애에 여러 기능의 이상으로 인해 발생할 수 있다.
따라서 보행 및 균형장애의 특성으로 진단에 있어 주관적인 경험이 많이 작용하여 숙련된 신경과 의사만이 보행 및 균형장애를 관찰할 수 있었다.
하지만 최근 여러 진단기술의 발달로 인하여 숙련된 전문가만의 전유물이라 여겼던 보행 및 균형장애가 객관적인 분석이 가능해지고 있으며, 현재 여러 연구들에 의해서 보행 및 균형장애의 정량적인 분석이 현실화되고 있다. 본 종설에서는 최근 진행되어 온 연구들을 중심으로 각 보행장애 및 균형장애의 분석법에 대해 소개하고, 신경과 의사 입장에서 임상적인 유용성이 있는 검사들에 대해 알아보고자 한다.
본 론
1. 보행의 분석
1) 보행의 생리
보행을 처음으로 분석하게 된 연구는 동영상을 찍어서 보행의 구성을 연구하는 방식이었다. 보행을 이루는 구성은 기본적으로 보행선형지수라고 불리는 시공간적 요소(spatiotempral parameter)와 각 관절별 각도를 측정하는 운동형상학 요소(kinematic parameter) 로 나눌 수 있다. 시공간적 요소는 가장 기본이 되는 보행의 성분으로, stance phase와 swing phase로 이루어지며, 한쪽 발뒤꿈치에서 다음 같은 쪽 발뒤꿈치까지를 활보장(stride length), 한쪽 발뒤꿈치에서 다른 쪽 발뒤꿈치까지를 보장(step width), 1분당 발걸음 수를 분속수(cadence), 보폭을 시간으로 나눈 것을 보행속도(walking speed) 등으로 구성되어 있다. 또 두 발이 모두 땅을 지지고 있는 양하지 지지기(double support), 한발만 지지고 있는 것을 단하지 지지기(single support)라고 한다(Fig. 1)[1].

Parameters of gait cycle. Gait parameters consist of stance phase. swing phase, double support and sign support. Stride length is defined as the length from initial heel contact to next ipsilateral heel contact. Step length is defined as the length from heel contact to next contralateral heel contact.
운동형상학 요소는 각 관절의 움직임의 각도를 시상면(sagittal plane)에서 측정하여 수치화한 기록으로 어깨, 팔꿈치, 팔목, 고관절, 슬관절, 발목관절의 각도를 측정한다.
그 외에도 운동역학 요소(kinetic parameter)는 발바닥에 전해지는 압력을 측정함으로써 관절에 작용하는 힘과 자세 안정 정도를 측정할 수 있다.
최근 여러 진단적인 기술들이 발달하면서 아날로그적인 방식을 벗어나 정략적인 분석까지 가능한 기기들이 개발되고 있다.
2) 실험실 기반 보행분석기기
(1) 현재 활용되고 있는 기기들
보행분석에는 여러 가지 기기들이 개발되어 상용화되고 있으며 신경계 질환 이전에 재활이나 스포츠 영역에서 많이 사용되고 있다.
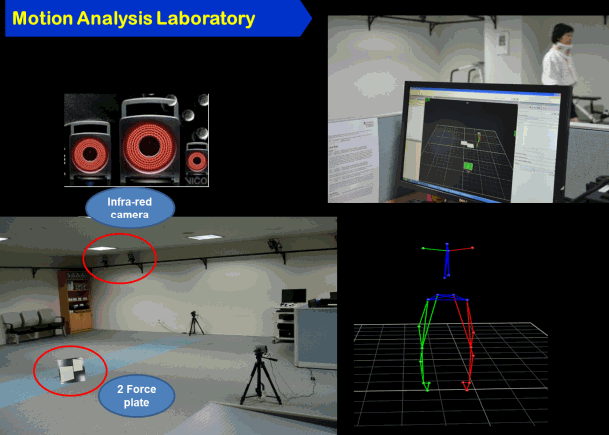
그 대표적인 기기가 적외선 감지를 이용한 3차원 보행분석기기로, 현존하는 기기 중 가장 정밀한 분석 방법이며, 모든 보행분석의 gold standard로 사용되고 있다. 기기의 원리는 몸에 반사 마커를 부착한 후 12대의 카메라에서 적외선을 쏘아 반사되는 정보를 처리하여 시공간 요소와 kinematic parameter를 계산하는 방식이다(Fig. 2). VICON사(Oxford Metrics, Oxford, England)에서 만든 기기가 대표적이며, 최근 국내 제품들도 많이 개발되어 시판되고 있다. 3차원 보행분석의 장점은 수집되는 방대한 데이터로 인해 가장 정밀한 기기로 평가받고 있고, 3차원으로 sagittal plane뿐 아니라 관상면(coronal plane), 횡단면 (transverse plane)까지 측정할 수 있어 보행의 입체적인 구조를 모두 관찰할 수 있다. 또 각 관절별 움직임인 운동형상학적 요소를 측정할 수 있는 유일한 검사이다. 하지만 검사를 위해서 반사되는 적외선을 수집하기 위해 최소 6미터의 공간이 필요하며, 마커 부착을 위해 피검사자가 탈의를 해야 하는 불편함이 있다. 6미터 중 중간의 한 주기의 보행만을 분석할 수 있어 보행의 전반적인 변화를 알기에 어려운 단점이 있다.
이러한 단점을 보완하기 위하여 많이 사용되는 보행분석기기는 발이 닿는 압력을 측정하여 시공간 요소를 정량화하는 기기들이 개발되었으며, 가장 대표적인 기기가 Gaitrite (CIR system, lnc., Franklin, PA, USA)이다. 이 기기는 6미터의 센서를 부착한 장판 위를 걷는 방식으로 개발되었으며, 기본적인 시공간 요소를 모두 구할 수 있다. 이러한 정보는 3차원 보행분석에서의 결과와 거의 비슷한 정확도를 보이는 것으로 보고되고 있다[2]. Gaitrite는 비교적 간단한 보행분석기기로, 저렴한 가격으로 구입할 수 있으며, 환자의 탈의가 필요 없고, 장판을 접을 수 있어 공간적인 제약이 없는 제품이다. 그러나 시공간 요소만 측정할 수 있어 입체적인 보행상태와 운동형상학 요소를 측정하지 못하는 단점이 있다.
(2) 임상적 응용
임상적으로 가장 보편화된 검사로 신경학적 여러 질환에서 보행 분석이 많이 이용되어 왔으며, 가장 대표적인 질환이 파킨슨병이다. 파킨슨병은 떨림, 경직, 운동완만, 보행장애를 증상으로 하는 퇴행성 질환으로, 보행장애는 가장 중요한 증상이다. 파킨슨병은 정상인에 비해 시공간 요소의 변화가 뚜렷이 관찰되고, 운동형상학 요소에서도 현저히 저하됨이 관찰되었다[3]. 3차원 보행분석으로 팔의 움직임도 정량화할 수 있어 파킨슨병의 초기 증상인 팔 운동이 비대칭적으로 떨어지는 증상을 관찰하였다[2]. 또 파킨슨병 환자에서 약물의 치료여부를 판정하는 데 유용하게 사용될 수 있다[4]. 치매 환자에서도 보행연구가 많이 되고 있는데, 인지기능이 저하될수록 보행이 악화된다는 연구는 국내외적으로 많이 보고되고 있다[5]. 치매로 진단되기 이전에 보행분석을 통해서 보행이 먼저 변한다는 보고도 있다[6]. 이외에도 뇌졸중 환자의 보행의 패턴을 분석하는 연구나 증상의 개선 정도를 평가하는 연구에서도 보행분석이 많이 사용되고 있으며, 아날로그적인 측정보다 더 정확한 결과들이 도출되고 있다[7].
3) 웨어러블 보행분석기기
(1) 현재 개발된 상태
실험실 기반의 보행분석기기의 공간적인 한계를 극복하기 위하여 최근 각광받는 기기들이 웨어러블기기이다. 웨어러블기기는 최근 4차 산업 열풍과 맞물려 의료뿐 아니라 정상 움직임, 재활, 스포츠 영역에서 많이 사용되어 왔다. 웨어러블에는 흔히 가속센서(accelerometer)가 장착되어 움직임의 가속도를 분석하여 움직임을 정량화하는 방식이 대표적이고, 최근에는 이러한 기기개발을 통해 일상생활에서의 움직임을 측정하는 의료에 많이 적용되고 있으며, 각 질환별로 임상적인 응용이 시도되고 있다. 웨어러블기기의 가장 강점은 저렴한 가격과 착용이 용이하고, 실험실 기반이 아닌 실생활에 응용할 수 있다는 점, 장기간의 보행을 기록할 수 있다는 점, 지속적인 보행장애가 아닌 일시적이고 간헐적인 보행장애를 측정할 수 있는 점 등이다. 또 가속센서뿐 아니라 자이로센서(gyro-sensor)도 응용되고 있어 단순 속도 움직임의 크기뿐 아니라 위치에 대한 정보까지도 측정할 수 있게 되었다. 그러나 아직 실험적인 단계가 많고, 의료에 이용하기에는 검사기기의 신뢰도나 타당도가 완전히 증명되지 않아 차후 후속연구가 필요한 분야라 하겠다[8].
(2) 임상적 응용
웨어러블기기가 가장 유용하게 사용되는 부분은 파킨슨병에서 대표적인 보행장애인 보행동결이다. 보행동결은 불규칙하고 일시적이며, 일상생활에서 유발되는 경우가 많아 실험실 기반의 보행분석에서는 잘 관찰되지 않는다. 이러한 한계를 극복하기 위해 웨어러블기기가 응용되어 다양한 연구들이 보고되었으며, 보행동결 시 특징적으로 보이는 잔발구름(trembling)의 빈도를 측정하는 방식[9]이나 스펙트럼 분석을 하는 서포트 벡터 머신(support vector machine) 등의 알고리즘이 시도되었고, 수용 가능할 정도의 정확도들이 보고되었다[10]. 웨어러블기기는 실험실이 아닌 집에서의 일상적인 생활에서도 보행동결을 측정할 수 있다고 보고되고 있어 환자 맞춤형 치료의 길을 열어주었다[11]. 보행동결뿐 아니라 장기간 쉽게 착용할 수 있다는 점으로 보행장애에서의 치료 평가에서도 많이 활용되고 있다[12]. 또 신발에도 삽입할 수 있어 일상에서의 보행패턴에 대한 정보를 얻을 수 있다[13].
2. 자세불안정의 분석
자세의 안정은 시각정보, 고유감각기능이 동시에 작용하여야 하며, 신경학적 검사로는 잡아당기기검사(pull test), 롬버그검사(romberg test), 일자보행(tandem gait) 등 비교적 간단한 검사로 측정해야 한다. 자세불안정은 낙상과 가장 밀접하게 연관되어 있는 증상으로, 임상적으로 매우 중요한 평가이나 정량화하는 방법이 없어 낙상자와 비낙상자로 구분하는 것이 전부였다. 최근 여러 측정기기들은 이러한 자세불안정의 한계를 뛰어넘어 정량화가 가능하게 되었으며 연구적·임상적인 응용이 많이 진행되고 있다.
1) 정적 자세측정(static posturography)
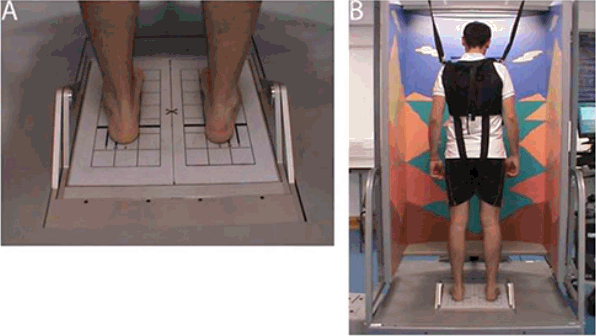
압력을 측정하는 발판에 서서 압력의 중심(center of pressure)이나 무게의 중심(center of mass)을 측정하는 방식이 대표적이며, 압력의 중심이 변화되는 정도의 지름이나 면적 또는 속도를 구해 측정하는 방식이다[14]. 가장 오래되고 쉽게 측정할 수 있는 방식으로 이용되어 왔으나, 자세안정에는 앞서 언급하였듯이 여러 요소가 작용되므로 외부의 중재 없이 단순히 압력중심만을 측정하는 것은 한계가 많다. 따라서 정적 자세측정을 할 때는 눈을 감고 뜨게 함으로써 시각적인 정보를 교란시키는 중재가 필요하다[15].
2) 동적 자세측정(dynamic posturography)
정적 자세측정의 한계를 극복하기 위하여 다양한 연구들이 진행되었고, 몸을 앞뒤로 흔드는 동작을 취하거나 눈을 감고 뜰 때 압력 중심을 측정하는 방식 등이 시도되었다[16]. 자세안정과 연관되는 모든 요소를 종합적으로 개입하여 각 항목별의 자세 정도를 평가하도록 개발된 것이 전산화된 동적 자세측정이며, sensory organization test가 대표적이다(Fig. 3)[17,18]. 이 기기는 시각의 혼돈, 고유감각의 혼돈, 전정기관의 혼돈을 각각 개입시켜 자세 안정에 관여하는 항목 각각을 측정할 수 있도록 고안되었으며, 실제 프로그램 되어 임상의 입장에서는 분석된 결과지만 쉽게 볼 수 있도록 개발되었다.
자세불균형이 가장 심한 파킨슨병 환자에서 많이 연구되었으며, 낙상의 위험과 밀접하게 연관되어 있고 낙상의 예측인자로서도 유용하다고 보고되었다[19]. 현훈 환자에게 있어서 전정기능과 소뇌기능을 정량적으로 평가할 수 있다[20]. 치매 환자에서도 신경학적 검사로서는 확인되기 힘든 자세불균형을 정량화한 연구도 보고되었다[21].
3. 보행 및 자세분석의 한계
대부분의 기술적인 발전은 여러 신경계 질환들의 보행과 자세균형을 측정할 수 있을 정도로 발전되었으나 임상적으로 바로 적용하기에는 한계가 있다. 현재까지의 보행분석 연구는 임상적인 필요에 의해 임상의에 의하기보다는 기술적 단계의 예비 연구가 대부분이다[22]. 약물에서처럼 하나의 의료측정기기가 임상적으로 사용되려면 gold standard를 중심으로 타당도와 신뢰도 검증이 선행되어야 한다. 그러나 연구들간의 타당도와 신뢰도가 일정하지 않으며, 측정기기와 방법 역시 연구마다 달라 신뢰성을 가진 통일화된 방법이 없는 상태이다. 또 대부분 30명 내의 적은 환자수를 대상으로 한 연구가 많아 유효성을 평가하기엔 부족하다.
보행분석을 위해서 지나치게 많은 기기나 복잡한 마커들을 부착하거나 고가의 장비가 사용되는 경우가 많이 비용 대비 효과를 고려하여 볼 때 연구적인 목적을 넘어 임상적인 유용성과 상용화 가능성은 아직 미지수이다.
마지막으로 보행이나 자세불균형이 증상의 정량화라는 장점을 가지고 있어 병의 경과를 모니터할 수 있으나 신경학적 질환의 여러 특성을 고려할 때, 검사만으로 진단적인 가치를 가지거나 감별진단에 중요한 역할을 하는 경우가 많지 않아 진단이나 치료에 있어 보조적인 기능에 그치는 경우가 많다.
결 론
앞서 살펴보았듯이, 보행 및 자세불안정은 대부분 정량적인 평가가 가능하며 실제 임상에 적용할 수 있을 정도로 발전되었다. 이러한 기술의 발전과 함께 다학제 간 교류와 연구를 통한 의생명 분야가 새로운 학문으로 대두되고 있고, 이러한 측면에서 보행과 자세 불안정의 분석은 발전가능성이 많은 분야라 할 수 있다. 기술적인 진보에 맞추어 그 유효성과 안정성을 충분히 검토하고, 강점과 한계점을 충분히 고려하여 임상적으로 도움이 되는 분야를 발굴하여 적용시키는 것이 임상의로서의 중요한 역할이라고 판단된다.