항GT1a 및 항GM1강글리오시드항체 동시 양성을 보인 길랭-바레증후군과 급성파종뇌척수염의 병발
Co-occurrence of Guillain-Barré Syndrome and Acute Disseminated Encephalomyelitis with Dual Positive of Anti-GT1a and Anti-GM1 Antibodies
Article information
Trans Abstract
Acute disseminated encephalomyelitis (ADEM) and Guillain-Barré syndrome (GBS) are both rare post-infectious neurological disorders. The co-existence of these conditions has often been reported despite of low incidence. We describe a 20-year-old male, who presented with acute flaccid paralysis and encephalopathy. The patient showed reversible MRI lesions suggesting ADEM. This case showed anti-GT1a IgG and anti-GM1 IgM antibodies positivity. We suggest that certain immunogenicity within central and peripheral nervous system may share a common autoimmune process during the disease course.
급성파종뇌척수염(acute disseminated encephalomyelitis, ADEM)은 급성염증탈수초 병변으로 발현하는 대표적인 단상성의 중추신경계감염 후 면역질환이다[1]. 반면, 말초신경계를 침범하는 단상감염 후 면역질환으로서 길랭-바레증후군(Guillain-Barré syndrome, GBS)이 있다[2]. 이 두 질환은 침범 부위 외에는 질병의 병태생리, 경과 및 예후 측면에서 유사점이 있으며, 드물지만 두 질환이 병발하는 보고들이 있다[3].
근래 항강글리오시드항체의 발견과 활용은 GBS의 개념을 변화시켰으며, 특히 팔다리의 전형적 말초신경병 형태 외에도 다양한 GBS의 뇌신경 침범 아형에 대한 개념과 임상진단에 기여하고 있다. 그중에서 immunoglobulin G (IgG)항GT1a항체는 입인두근 저하가 우세한 GBS아형에서 양성으로 나타난다[4]. 이와 더불어 ADEM이 GBS와 병발하는 경우들이 드물게 보고된 바 있는데, 캄필로박터제주니에 감염된 후 발생하였거나, GM1강글리오시드 등에 대한 자가항체가 확인된 경우들이었다[5,6].
저자들은 근래 입인두형 GBS와 ADEM의 임상양상이 동시에 발생하고, 입인두근저하를 설명할 수 있는 IgG항GT1a항체가 양성이면서 ADEM의 전형적 뇌척수 magnetic resonance imaging (MRI) 소견을 보이면서 IgM항GM1항체가 동시에 양성으로 나타난 증례를 경험하였기에 이를 문헌고찰과 함께 보고하는 바이다.
증 례
20세 남자가 14일 전 심한 설사 후 발생한 발열과 두통으로 병원에 왔다. 다음 날 남자는 발열은 없었으나, 구음장애, 양다리 위약, 흐려 보임 및 간헐적 복시를 호소하였다. 양다리 근위부에서 medical research council (MRC) 등급 4로 근력이 저하되어 있었고, 양안을 수평주시할 때 자발안진이 관찰되었으나 외안근장애는 보이지 않았다. 감각 이상은 없었고 팔다리의 심부건반사는 감소되었다. 처음 경험하는 증상이었고, 신경계 감염의 과거력 및 가족력은 없었다.
뇌와 척수 MRI 결과는 정상이었다. 뇌척수액검사에서 뇌압이 150 mmH2O였고, 백혈구 0/mm3, 적혈구 0/mm3, 단백 66 mg/dL, 당 63/109 (cerebrospinal fluid/serum) mg/dL으로 측정되었고, 올리고클론띠는 음성이었다. 신경생리학검사에서 양측 H반사소실(Table)과 눈깜빡반사검사에서 좌측 안와상신경자극시 반대측 R2반응, 우측 안와상신경자극시 동측 R2와 반대측 R2반응이 관찰되지 않았다.
급성기 혈청을 이용하여 총 8종의 강글리오시드(GM1, GM2, GD1a, GD1b, GD3, GT1a, GT1b, GQ1b)에 대한 IgG와 IgM항체 검사를 효소면역측정법으로 시행하였고, 모든 검사는 2번 시행하여 일관성 있게 나온 결과를 평균하여 판정하였다. 이들 중 IgG형의 GT1a항체가 2+ 그리고 IgM형의 GM1항체가 2+로 측정되었고, GQ1b를 포함한 다른 모든 항체는 음성이었다(음성 검체로 공제한 광학밀도 0.1을 기준으로, 0.1-0.3: 1+, 0.3-0.5: 2+, 0.5-1.0: 3+, 1.0 이상: 4+로 판정함). 아쿠아포린4 (aquaporin-4)항체를 포함한 항카디오리핀항체, 항중성구세포질항체, 항Hu항체, 항Yo항체, 항Ri항체 등의 면역혈청검사와 단순헤르페스뇌염, 사람면역결핍바이러스, 일본뇌염 등을 포함한 중추신경계감염혈청검사는 모두 음성이었다. 임상증상 및 검사를 바탕으로 뇌신경침범이 우세한 GBS아형으로 진단하고, 면역글로불린을 하루 0.4 g/kg의 용량으로 5일간 정주하기 시작하였다.
증상발생 5일 후 신경계 진찰에서 의식은 졸음(drowsiness) 상태로 변하였고, 양 팔다리 근력은 대칭적으로 MRC 등급 1로 급격히 감소되었다. 양안의 대칭적인 외안근마비(특히 갓돌림신경), 양쪽 얼굴마비, 삼킴곤란을 보이며 배변 및 배뇨장애가 발생하였다. 또한 팔다리와 허리에 심한 통증을 호소하였으나 고유감각, 진동감각을 포함한 감각소실은 없었다. 심부건반사는 모두 소실되었으며 등쪽기둥손상을 의미하는 국소신경학적결손은 보이지 않았다. 폐기능검사에서 중증제한양상을 보였다. 추적한 신경생리학검사에서 좌측 비골 신경과 척골신경의 말단잠복기가 증가되었고, 우측 정중신경의 운동신경전도속도가 감소되었으며, 복합근육활동전위의 진폭은 정상이었으나 현저한 비대칭을 보였다. 양측 F파와 H반사는 모두 소실되었고, 그 외 큰 변화는 없었다(Table). 증상발생 6일 후 뇌, 척수 MRI를 추적검사하였고, 양측 기저핵, 중뇌, 교뇌, 연수 부위에 조영증강되지 않는 T2강조영상 고신호강도병변이 확인되었다(Fig. A, B). 척수 MRI에서는 경연수경계부터 C7분절까지 광범위한 고신호강도병변이 T2강조영상에서 보였고, 해당 병변은 가돌리늄에 조영증강되지 않았다(Fig. C).
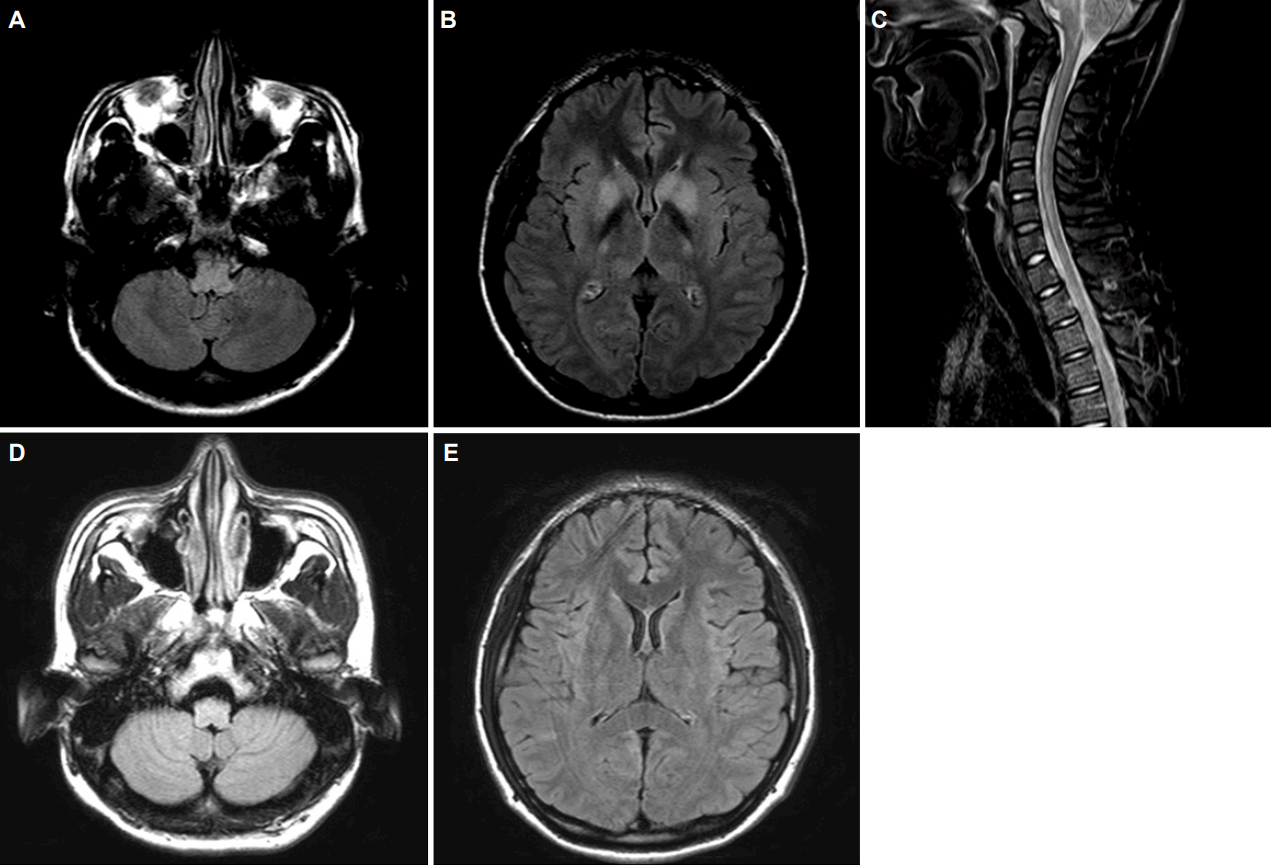
Brain MRI and spine MRI of the patient on 6 days after onset of symptoms. T2 FLAIR images showed high signal intensities in the bilateral medulla (A), pons, midbrain and basal ganglia (B). Sagittal T2-weighted images showed high signal intensities from the cervicomedullary junction to C7 level (C). Axial gadolinium enhanced T1-weighted image did not show any significant abnormal finding. On 34 days (D, E) after onset of symptoms, high signal intensities in the bilateral medulla (D), pons, midbrain and basal ganglia (E) were resolved. MRI; magnetic resonance imaging, FLAIR, fluid-attenuated inversion recovery.
이상의 의식변화를 포함한 증상의 변화 및 추적한 MRI를 바탕으로 저자들은 환자의 신경계 이상의 원인이 GBS뿐만 아니라 ADEM의 병발에 의한 것으로 판단하였고, ADEM의 치료로서 메틸프레드니솔론(methylprednisolone) 1 g을 5일 동안 정주하였다. 이후 프레드리솔론(prednisolone) 60 mg을 1주일 동안 경구 투약하였고, 1주일 간격으로 10 mg씩 감량하였다. 환자의 증상은 정주 시작 다음 날부터 특히 의식이 호전되기 시작하였고, 증상 발현 9일째 양팔 근력 MRC 등급 5로 호전되었으며, 삼킴곤란도 호전되어 비위관을 제거하고 경구식이가 가능해졌다. 증상 발생 15일째 추적한 신경생리학검사에서 양측 H반사와 양측 비골신경의 F파가 여전히 관찰되지 않았으나, 그 외 정상 소견을 보였다.
증상 발생 34일째 시행한 뇌, 척수 MRI 추적검사에서 이전 병변은 모두 소멸되었다(Fig. D, E). 50일째에는 우측의 갓돌림신경의 부분 마비를 제외하고 모두 호전되어 퇴원하였고, 이후 증상의 재발 없이 외래에서 추적관찰 중이다.
고 찰
본 증례는 선행위장관 감염 후 발생한 급성뇌신경증상 및 사지의 이완마비 때문에 처음에는 뇌신경우세형 GBS로 진단하고 치료하던 중, 의식저하 및 발열과 같은 중추신경계 이상 의심징후들이 지속적으로 나타남에 따라 뇌, 척수 MRI 추적검사를 통해 ADEM이 병발한 것을 확인한 후 고용량스테로이드 정주 요법을 시행함으로써 임상호전을 경험한 예이다.
뇌신경우세형 GBS아형은 대표적으로 외안근침범이 우세한 Miller-Fisher 증후군(Miller-Fisher syndrome, MFS)과 의식 및 뇌간증상을 나타내는 Bickerstaff 뇌간뇌염(Bickerstaff’s brainstem encephalitis, BBE)이 있다. 근래에 규명된 항강글리오시드항체의 면역학적 기전에 따라, IgG항GQ1b항체가 이들 질환의 발병항체(pathogenic antibody)로 작용함이 잘 알려져 있다[2,7]. 근래에 입 인두증상과 연관된 GBS아형 또는 표현형에 대한 보고들이 있으며, 이 질환들은 IgG항GT1a항체와 연관되어 있음이 알려졌다[4,8].
ADEM은 T, B세포와 큰포식세포가 중추신경계의 수초에 면역 변화를 유발하여 정맥 주변의 탈 수초에 의해 발생하는 것으로 알려져 있다[1]. GBS 연구와 달리 ADEM의 면역학적 기전은 체액면역인자보다는 세포면역인자 측면에서 더 많이 이루어졌다. 하지만 감염 또는 백신과 같은, 알려진 면역학적 선행인자 외에는 ADEM의 최초 유발인자에 대해서는 규명되지 않고 있으며, 특정 병리학적 항체와 연관된 체액면역의 관여 가능성을 여전히 배제할 수 없다.
중추 및 말초신경계를 함께 침범하는 탈수초증후군의 발생기전은 중추/말초신경계 내 미지의 항원결정인자에 대한 자가반응림프구 혹은 항체들이 혈관-뇌 장벽과 혈관-신경장벽을 침투하고, 염증 반응을 활성화하는 것으로 설명되어 왔다[9]. 그중에서 GBS와 ADEM의 병발 예, 특히 항강글리오시드항체에 대해 양성을 보였던 증례는 ADEM 또는 특발단상중추신경계염증질환의 병태생리에 흥미로운 시사점을 제시한다. Marziali 등은 캄필로박터제주니 위장관감염 후 발병한 ADEM에서 IgG항GM1항체가 말초신경뿐만 아니라 중추신경계의 희소돌기아교세포와 수초의 당단백질에 작용함을 제시하였다[5].
저자들이 처음에 ADEM의 병발 여부를 의심하지 못하고 입인두뇌신경우세형의 GBS를 고려한 이유는 초기 증상이 의식저하보다는 구음장애와 같은 국소뇌신경결손이 우세하였고, 뇌와 척수의 영상검사가 정상이었으며, IgG항GT1a항체가 양성이었던 점에 기인한다. 또한 초기 임상 소견에서 팔다리 근력 저하에도 안구운동마비나 운동실조는 저명하지 않아서 MFS를 감별할 수 있었다. 입인두뇌신경우세형 GBS는 MFS와 중복되는 경우도 보고되며[10], 이들 간에 발현항체뿐 아니라 임상 소견의 차이로 구별해볼 수 있다. 물론 신경전도검사에서의 이상, 뇌척수액검사에서 알부민세포해리도 있었지만 근래의 연구들은 통상적 신경생리학, 검사실검사 소견들만으로는 뇌신경우세 GBS아형에 대한 진단이 과소평가될 수 있음을 제시하고 있다[4,7].
반면 ADEM의 진단은 영상기법 외에는 다른 생물표지자가 없기 때문에 전형적인 영상학적 이상이 발생하기 전인 초기 ADEM의 진단은 역시 본 증례처럼 과소평가될 소지가 있다. 그러나 캄필로박터제주니감염에 의해 유발된 일부 ADEM 증례에서 나타난 것처럼 GM1강글리오시드에 대한 자가항체는 기존에 알려진 순수운동형 GBS뿐만 아니라, 드물게는 ADEM의 병인을 설명하는 지표로 해석할 수도 있다[3,5].
본 증례만을 통해 일반화할 수 없지만, 저자들의 경험은 다음 두 가지 흥미로운 점을 시사한다. 첫째, 이전의 GBS와 ADEM 병발에 대한 보고들과 더불어서 항GT1a항체양성 입인두뇌신경우세 GBS도 ADEM과 병발할 수 있다는 것이다. 이는 MFS 또는 BBE 이외의[6] 뇌신경우세 GBS아형에서도 ADEM과의 병발이 가능함을 확인한 것이다. 두 번째로 항GT1a항체와 항GM1항체의 병인론적 역할에 대한 것이다. 강글리오시드는 말초신경계뿐만 아니라 중추신경계에도 널리 분포하기 때문에 기존의 보고와 본 증례에서 나타난 것처럼 항GM1항체는 ADEM의 흔한 침범 부위인 기저핵 및 척수를 표적으로 하는 중요한 인자로 간주할 수 있다는 점이다.
본 증례는 두 가지 서로 다른 항강글리오시드항체가 입인두형의 GBS아형과 ADEM을 동시에 발병시킨 매우 드문 사례에 해당한다. 이는 임상의들이 드문 이 질환들의 병태생리와 면역학적 특징을 이해하는 데 도움이 될 것으로 생각한다.
Acknowledgements
*이 논문은 2016년도 정부(교육과학기술부)의 재원으로 한국과학재단의 지원을 받아 수행된 연구임(No. 2016R1A5A2007009).