| J Korean Neurol Assoc > Volume 42(1); 2024 > Article |
|
Abstract
The continuing growth of population aged 65 years and above, the socioeconomic burden of long-term care insurance has consistently increased. This study aimed to review the current system and efficiently develop long-term care insurance services according to changes in socioeconomic situations. First, a 21 items questionnaire survey was conducted from August 16 to August 31, 2022, for all members of the Korean Neurological Association. The survey was divided into seven areas, and individualized results were analyzed. Second, cumulative data on long-term care insurance services were collected and analyzed from July 1, 2008 to December 31, 2021, for the National Health Insurance system, and the results were summarized. In the survey, approximately 21% of the neurologists answered a web-based questionnaire survey on current doctors’ referral slips for long-term insurance services. Most (94%) had doctor referral slips for long-term insurance services. However, the authors estimated that doctors’ referral slips did not sufficiently affect the grading of longterm insurance services. The long-term care insurance services data according to several categories were classified and then, we statistically analyzed the socioeconomic burden of long-term insurance. Those cumulative data showed a gradual increase in the recipient number, diversity of geriatric diseases, and socioeconomic burden. We suggested that it is necessary for the government and academic society to continue to cooperate to develop the long-term care insurance systems for elderly.
최근 수십 년간 우리나라는 비약적인 경제 발전과 보건의료기술의 혁신으로 평균 수명과 기대 수명이 증가하여 세계에서 가장 빠른 속도로 고령화 사회에 진입하였다. 2017년 만 65세 인구는 707만 명이었지만 2025년에는 1천만 명을 넘고 2050년에는 1천 9백만 명까지 증가할 것으로 예측된다[1]. 급속한 고령 인구의 증가로 치매, 뇌혈관질환과 다양한 퇴행성 노인질환으로 일상생활을 독립적으로 수행하기 어렵고 돌봄 등 요양서비스가 필요한 노인들의 수는 늘어나게 되었다. 이는 노인을 일차적으로 돌보는 가족들의 심리적 및 경제적 문제 등 돌봄 부담을 가중시키고, 가족 구성원 간의 갈등과 해체 등 여러 사회 문제들을 발생시켰다. 급격한 고령화에 의한 세대 간의 갈등, 뇌졸중 및 치매와 같은 만성질환을 가진 노인 수발의 요구 증가, 가족 부양 의식의 변화와 사회적, 문화적 환경의 변화에 따라 노인 수발에 대한 공적 역할과 책임이 대두되면서, 2008년 7월부터 국가적 차원에서 노인장기요양보험법과 제도를 마련하여 시행해 왔다[2,3]. 현재까지 약 15년 동안 운영되어 온 노인장기요양보험제도는 인정 등급을 세분화하고 대상 인구를 인지 저하 등급까지 확대해 왔으며, 한편으로는 국민들의 다양한 요양서비스 요구에 적합한 제도를 안착시키기 위한 노력이 병행되어 왔다. 그 결과 2021년 말 기준 전체 노인 인구의 12.31%에 해당하는 1,097,462명이 장기요양 등급을 받았을 정도로 양적 측면에서는 괄목할 만한 성장을 이루었다[4]. 노인장기요양보험제도는 소득 수준과 상관없이 65세 이상 노인과 65세 미만의 노인성 질병이 있는 자로 6개월 이상 일상생활을 독립적으로 수행하기 어려워 장기요양서비스가 필요하다고 인정되는 노인을 대상자로 하고 있다. 장기요양 1등급에서 5등급 및 인지 저하 등급, 시설급여, 재가급여, 특별 현금급여 등으로 나누어 제공하는데, 해마다 요양서비스 적용 대상자가 증가하고 그에 따른 장기요양보험급여 재정 지출도 지속적으로 증가하고 있는 실정이다. 실제로 제도 시행 초기인 2009년에는 약 1조 9천억 원이 지출되었으나, 2021년 말에는 약 10조 7천억 원으로 매년 지속적으로 지출이 확대되고 있으며, 건강보험 적용 인구 1인당 월평균 장기요양보험료가 2014년 2,656원에서 2021년 7,413원으로 약 3배 증가하였다[4]. 이에 대한신경과학회에서는 노인 진료에 일선에 있으면서 장기요양 소견서 발급 등에 많은 역할을 하고 있는 신경과전문의들의 장기요양제도에 대한 인식 조사를 시행하고, 이제까지 누적된 노인장기요양제도의 주요 내용과 현황을 살펴본 뒤, 향후 나아갈 방향과 개선점 등을 고찰해 보고자 본 연구를 진행하였다.
2022년 8월 16일부터 8월 31일까지 대한신경과학회 회원들을 대상으로 시행한 설문조사를 분석하였다. 2022년 기준 대한신경과학회 회원은 정회원 2,168명, 준회원 358명, 일반 회원 2명으로 총 2,528명이다. 설문지 배포는 전체 회원을 대상으로 회원 정보에 이메일 및 연락처가 없는 회원을 제외한 2,522명에게 이메일과 문자로 발송하였으며, 웹 기반의 설문에 참여하도록 하였다. 설문지는 근무 지역, 근무 형태, 연령대에 대한 기본 자료와 노인장기요양 소견서 관련, 노인장기요양보험 등급 판정 관련, 노인장기요양보험 신청 관련, 노인장기요양보험 급여 종류 관련, 노인장기요양보험제도의 홍보 및 인식 관련 영역으로 총 21개의 문항으로 구성하였다.
노인장기요양보험제도의 적용 대상자는 전 국민, 즉 장기요양보험 가입자 및 그 피부양자와 의료급여 수급권자이다. 이 중 65세 이상 노인 또는 노인성 질병(치매, 파킨슨병, 뇌혈관질환 등 대통령령으로 정함)을 가진 65세 미만인 자는 장기요양 인정을 신청할 수 있다. 신청자 중 6개월 이상 일상생활을 혼자 수행하기 어려운 자로서 장기요양등급판정위원회에서 1-5등급 및 치매 특별등급에 해당하는 판정을 받은 자는 장기요양급여 수급권자가 될 수 있다.
본 연구에서는 2008년부터 2021년까지 노인장기요양보험 신청자 등급 판정, 보험 가입자 자격 관리, 보험료 부과 및 징수, 급여 관리 및 평가, 급여 비용 심사 및 지급, 서비스 모니터링 등의 역할을 수행하는 국민건강보험공단에서 집행한 자료를 바탕으로 노인장기요양보험 수급권자 연령 및 거주 형태의 변화, 신청의 이유가 되는 노인성 질병의 종류, 등급 분포의 변화 및 특징을 분석하였다. 단 65세 미만 인정 신청자의 노인성 질병 현황의 경우 2013년 6월 10일 노인장기요양보험법 시행 규칙이 일부 개정되면서 의사 소견서 서식이 변경되었기 때문에 2013년에서 2021년까지의 자료를 분석하였다. 또한 2014년 7월 1일 기존의 3등급을 인정 점수 60점을 기준으로 3등급과 4등급으로 구분하고, 5등급(치매 특별등급)을 신설함에 따라 장기요양 등급 판정 체계가 3등급 체계에서 5등급 체계로 개편되었다[5]. 이에 등급 판정 변화의 분포는 2014년에서 2021년까지의 자료를 바탕으로 분석하였다.
총 523명의 대한신경과학회 회원들이 조사에 참여하였다. 근무 지역은 서울, 경기가 전체 51%를 차지하였다. 응답자들의 근무 형태로는 대학병원 또는 수련병원이 전체 43%로 가장 많았고, 종합병원이 28%로 나타났다. 설문 응답자의 연령대 분포는 40대가 43%, 30대가 32%, 50대가 20% 순이었다(Table 1).
노인장기요양 소견서 관련하여 응답자의 491명(94%)이 노인장기요양 의사 소견서를 작성하고 발급한 적이 있다고 하였고, 445명(85%)의 응답자가 노인장기요양 5등급 치매 소견서 작성 위한 치매 전문 교육을 이수하였다고 하였다. 그리고 이 중 421명(80%)이 노인장기요양 5등급 치매 소견서를 작성하고 발급한 적이 있다고 하였다. 외래 진료 환자 중 노인장기요양보험 신청을 위한 의사 소견서 작성을 요구하는 환자의 비율을 조사한 결과 5% 미만이 141명(27%), 10% 미만이 114명(22%), 10-20%가 126명(24%)으로 나타났으며, 소견서 작성 및 이로 인한 진료 시간으로 소요되는 시간은 10-20분이 전체 295명(56%)으로 나타났다. 노인장기요양 소견서나 5등급 치매 소견서를 작성하게 되는 과정의 원인으로는 보호자의 요구(간병 부담의 증가 등)가 396명(76%)으로 가장 많았으며 기타 의견으로 제시된 예시가 모두 포함된다는 답변이 있었다(Table 2). 노인장기요양 의사 소견서와 5등급 치매 소견서의 보험수가에 대하여 다른 종류의 의사 소견서 비용(1만원)에 비해 부족하다는 의견 41%, 보통이라는 의견 34%, 매우 부족하다는 의견 16% 순으로 응답했다.
노인장기요양보험 등급 판정 관련하여 노인장기요양 의사소견서가 노인장기요양 등급 판정에 미치는 영향에 대하여 영향이 적다(38%)가 영향이 있다(30%)보다 높게 나타났다. 응답자의 58%가 현재 5-6개로 나누어진 노인장기요양 등급이 적당하다고 답변하였다.
노인장기요양보험 신청 관련하여 현재의 노인장기요양보험 인정 신청자의 나이 기준인 65세 이상에 대하여 255명(49%)이 적당하다고 하였고, 156명(30%)은 70세 이상으로 기준 나이를 변경하는 것이 적당하다고 답변하였다.
노인장기요양보험 급여 종류에 관련된 질문에서는 247명(47%)이 적정하다고 답변하였으며, 190명(36%)이 급여 서비스의 다양화가 필요하다고 답변하였다. 노인장기요양 급여 체계에 대하여 노인장기요양보험제도의 목적에 부합하다고 생각하는지에 대하여 244명(47%)이 보통, 179명(34%)이 부족하다고 답변하였다.
노인장기요양보험제도의 홍보 및 인식과 관련하여 의사는 이 제도에 대해 알고 있다고 응답한 응답자와 보통이라고 응답한 응답자가 85%, 환자와 보호자는 모른다고 응답한 응답자와 보통이라고 응답한 응답자가 81%로 나타났다. 응답자 중 443명(85%)의 의사가 노인장기요양보험제도를 모르는 환자와 보호자에게 제도를 알려준 적이 있다고 답변하였다. 환자와 보호자들이 인지하고 있는 제도의 인식 중에서 가장 낮은 부분은 등급 판정 기준이 25%, 신청 방법이 21%, 이용 체계가 18% 순으로 나타났다(Table 3). 의사들은 노인장기요양보험 제도의 변경 사항 등의 정보를 각종 홈페이지나 이메일(37%), 학술대회나 학회 교육(36%), 병원 진료 지원팀(15%) 순으로 얻는다고 답변하였다.
이외에도 많은 응답자들이 노인장기요양보험제도의 급여 종류 및 소견서 작성, 제도의 홍보 및 인식 관련 등 다양한 부분에 대하여 기타 의견을 주었다.
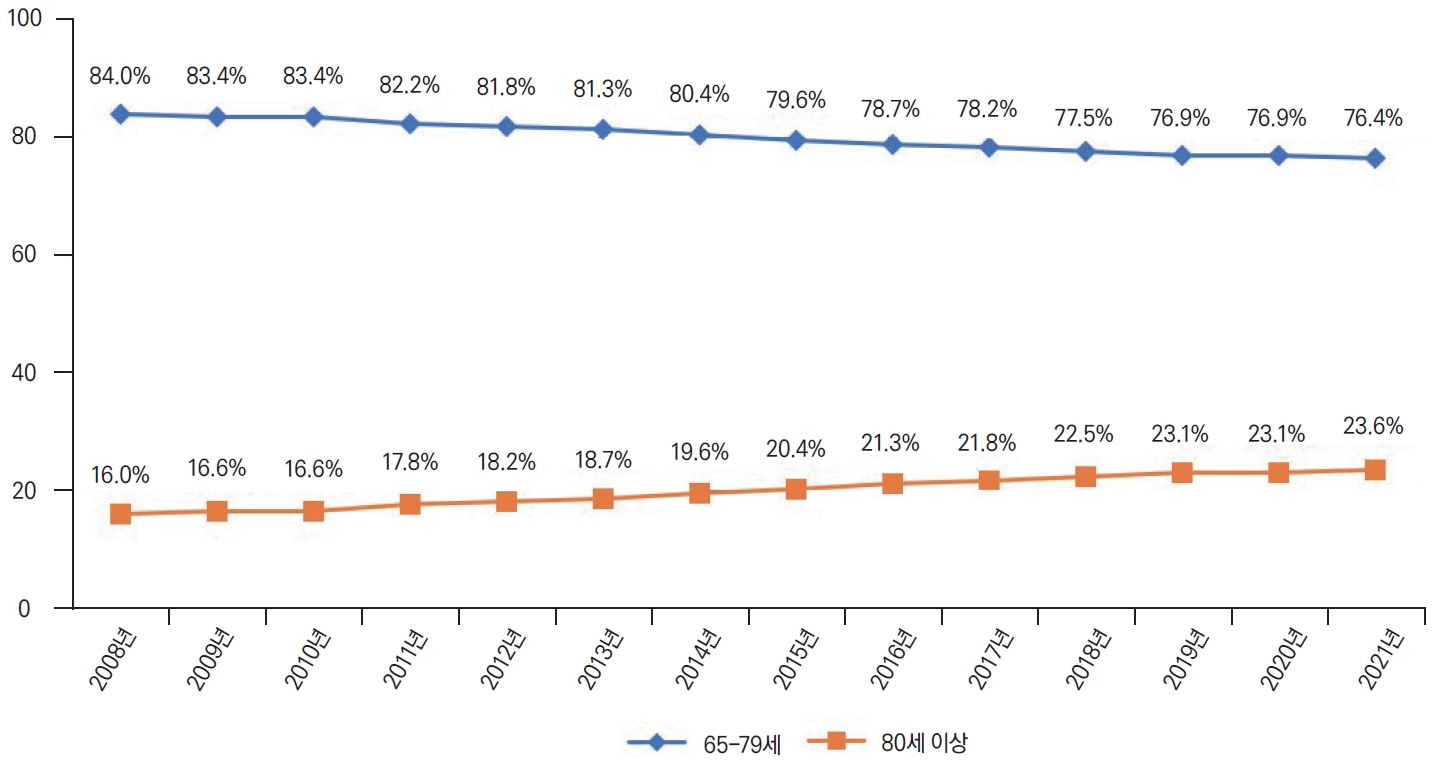
2008년에서 2021년 연도별 65세 이상 의료보장 적용 인구는 매년 꾸준히 증가하여 전체 인구의 16.83%를 차지하고 있다. 80세를 기준으로 연소 노인(65-79세)과 고령 노인(80세 이상)으로 분류하였을 경우, 2008년부터 2021년까지 지속적으로 65-79세 구간 인정자 수(2021년 기준 6,811,211명)가 80세 이상 구간 인정자 수(2021년 기준 2,101,574명)보다 많았다(Supplementary Table 1). 그러나 2021년 80세 이상 인정자 수는 210만 명을 돌파하였고, 비율에 있어서는 점점 증가하고 있다. Fig. 1에서 나타나는 바와 같이 65-79세 구간 인정자 수의 비율은 2008년 84.0%였던 것에 비해, 2021년 76.4%로 7.6% 감소한 반면, 80세 이상 구간 인정자 수의 비율은 16.0%에서 23.6%로 증가하였다.
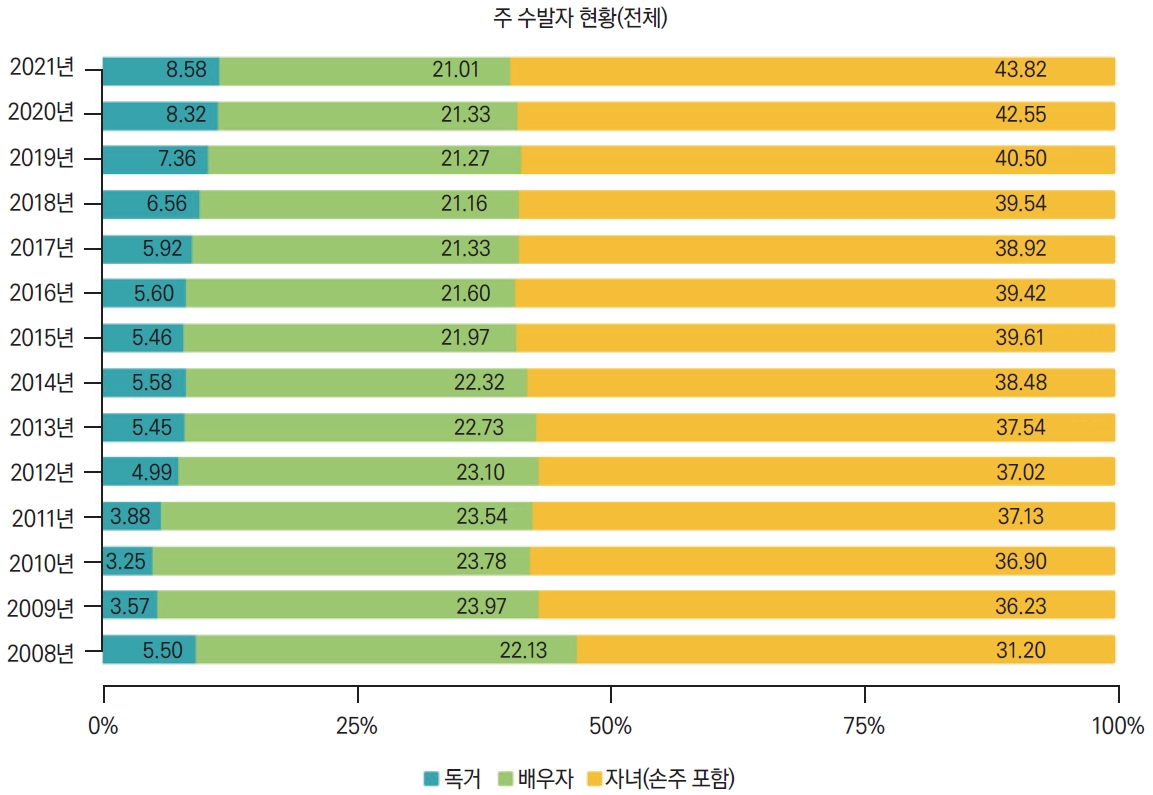
2008년에서 2021년 등급별, 자격별 주 수발자는 각 연도 말 기준, 사망한 자를 제외한 인정 자격 유지자를 기준으로 하여 인정 조사 시 확인한 결과를 토대로 분석하였다. 주 수발자란 함께 거주하며 돌봄을 제공하는 자를 주로 일컬으나, 본 연구에서는 함께 거주하지 않아도 주로 연락이 닿아 돌봄을 제공하는 자로 정의하였다. 주 수발자는 독거, 배우자, 부모, 자녀(며느리 및 사위 포함), 손주, 그 외 친척, 친구나 이웃, 간병인, 자원봉사자, 기타 등으로 나타났으며 무응답도 있었다. 이 중 가장 많은 분포를 차지한 손주를 포함한 자녀, 배우자, 독거를 대상으로 분석을 진행하였다. 전체 자격자를 대상으로 하였을 때, 2021년 기준 기타를 제외하면 자녀 및 손주가 주 수발자인 경우가 41만 7,872명으로 가장 많았으며, 배우자가 20만 369명, 독거가 8만 1,804명으로 그 뒤를 이었다(Supplementary Table 2, Fig. 2). 기초 생활 수급자의 경우에는 전체 자격자들을 대상으로 하였을 때보다 독거가 많은 비중을 차지하였다.
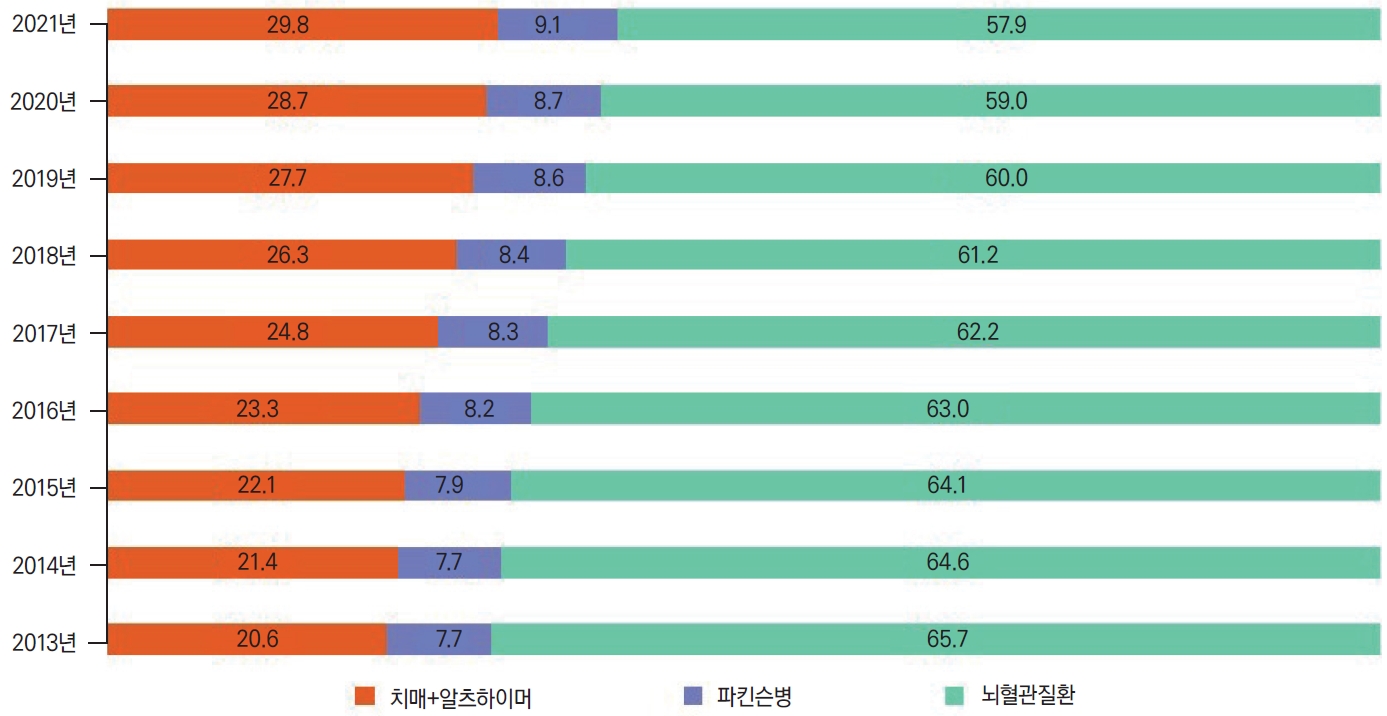
65세 미만인 사람 중 일부 노인성 질병을 가지고 있는 경우 장기요양 인정 신청 자격이 인정된다. 해당되는 질병은 한국표준질병 사인 분류에 따라 알츠하이머병에서의 치매, 혈관치매, 달리 분류된 기타 질환에서의 치매, 상세 불명의 치매, 알츠하이머병, 지주막하출혈, 뇌내출혈, 기타 비외상 두개내출혈, 뇌경색증, 출혈 또는 뇌경색증으로 명시되지 않은 뇌졸중, 대뇌경색증을 유발하지 않은 뇌전동맥의 폐쇄 및 협착, 뇌경색증을 유발하지 않은 대뇌동맥의 폐쇄 및 협착, 기타 뇌혈관질환, 달리 분류된 질환에서의 뇌혈관장애, 뇌혈관질환의 후유증, 파킨슨병, 이차성 파킨슨증, 달리 분류된 질환에서의 파킨슨증, 기저핵의 기타 퇴행성 질환, 중풍 후유증, 진전으로 구분된다. 가장 많은 질병은 치매, 파킨슨병, 알츠하이머병, 기타 뇌질환, 뇌혈관, 중풍 후유증, 진전이었다. 이 중 가장 흔한 치매, 알츠하이머병, 파킨슨병, 뇌혈관 관련 질환군의 연도별 변화 추세를 확인하였다. 치매와 알츠하이머병은 같은 성격을 가지는 것을 고려하여 한 그룹으로 정의하였으며, 뇌혈관 관련 질환군 또한 뇌혈관장애 및 뇌혈관질환군을 한 그룹으로 고려하여 분석하였다. 2013년 치매와 알츠하이머병 그룹에 해당되는 인정 신청자는 7,758명으로 전체의 20.6%를 차지하였으나, 2021년에는 14,318명으로 전체의 29.8%를 차지하였다. 파킨슨병도 2,883명(7.7%)에서 4,375명(9.1%)으로 증가한 반면, 뇌혈관 관련 질환군은 2013년 24,474명(65.7%)에서 2021년 27,880명(57.9%)으로 7.8% 감소하였다(Fig. 3).
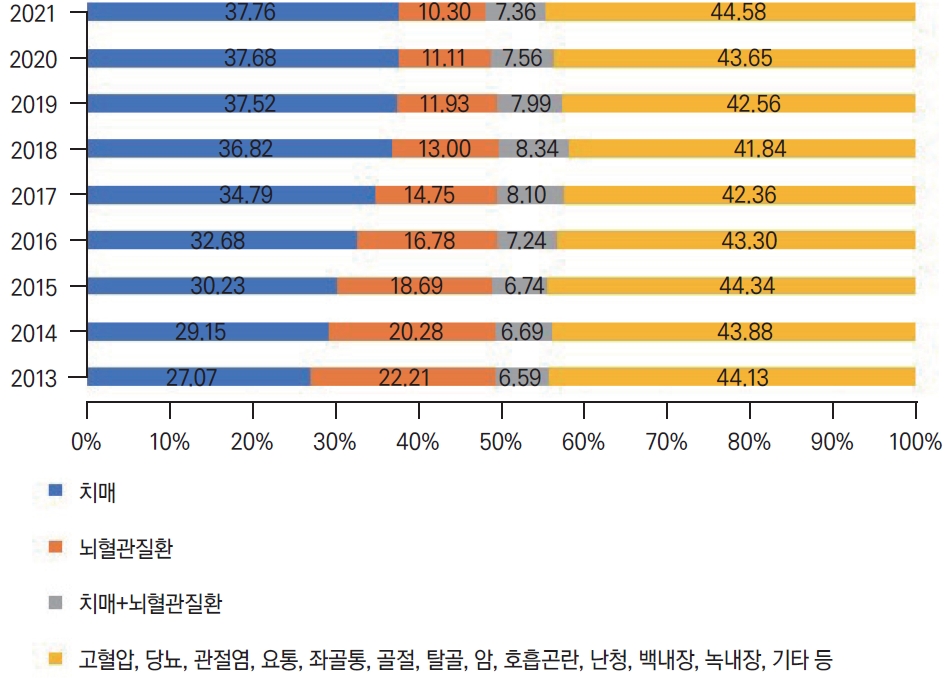
전체 장기요양 등급 중 중증 단계인 1-3등급에 해당하는 주요 질병을 치매, 뇌혈관질환, 치매와 뇌혈관질환 외 다른 기저 질환에 의한 것은 기타로 분류하였다. 65세 미만을 제외하고 65세 이상의 장기요양 인정 질환은 특별히 어떤 질환군에 해당되지 않아도 되므로 여러 가지 질병에 해당되는 경우 인정 조사 결과를 바탕으로 결정하였다. 주요 질병이 치매인 경우는 2013년 102,461명에서 2021년 360,070명으로 지속적으로 증가하는 모습을 나타낸 반면, 주요 질병이 뇌혈관질환인 경우는 2013년 84,079명에서 98,217명으로 전체 인정 신청자는 증가하였으나 백분율은 22.21%에서 10.30%로 감소하는 추세를 보였다. 기타 질환으로는 고혈압, 당뇨, 관절염 등이 포함되어 있었다(Fig. 4).
2014년 5등급(치매 특별등급)이 신설된 이후, 5등급 판정자는 10,456명에서 106,107명으로 10배 이상 증가하였다. 절대 판정자 수의 증가 외에도, 전체 등급 인정자 중에서 5등급이 차지하는 비율도 1.8%에서 9.7%로 증가하였다(등급 외 판정자 제외). 4등급의 경우도 2014년 134,032명(22.9%)에서 423,595명(38.6%)으로 증가한 반면, 중증도 등급인 1, 2, 3등급의 경우는 각각 37,655명(6.4%)에서 47,800명(4.4%), 72,100명(12.3%)에서 92,461명(8.4%), 170,329명(29.1%)에서 261,047명(23.8%)으로 전체 등급에서 차지하는 비율이 줄어들었다(Fig. 5, Supplementary Table 3).
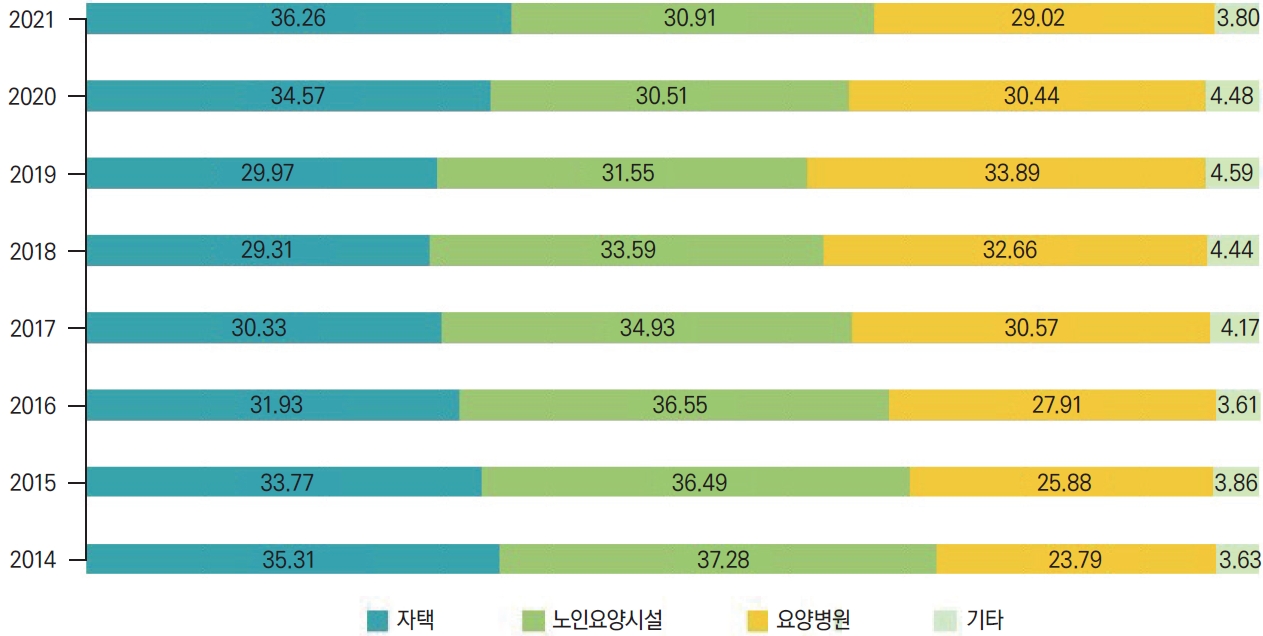
이 중 가장 중등도인 1등급 판정자의 주거 상태 현황을 살펴보았다. 1등급 판정자는 일상생활에서 전적으로 다른 사람의 도움이 필요한 상태이므로 경제적, 사회적, 정서적 돌봄의 필요도가 크고 주 수발자의 부담이 높다. 따라서 주거 상태가 판정자의 삶의 질에 영향을 미칠 수 있다. 1등급 판정자의 주거 상태 현황은 자택, 노인요양시설, 노인요양 공동생활가정, 단기 보호시설, 양로시설, 요양병원 및 기타로 다양하였으나, 노인요양시설, 노인 전문 요양시설, 노인요양 공동생활가정, 단기 보호시설, 양로시설은 노인요양시설로 통합하여 분석을 진행하였다.
2014년에는 1등급 판정자 중 14,037명, 전체의 37.28%가 노인요양시설에 거주하여 가장 많은 비율을 차지하였던 반면, 2021년에는 자택에 거주하고 있는 판정자가 17,334명(36.26%)으로 가장 많았다. 자택 거주자는 2014년 13,296명(35.31%)에서 2018년 13,338명(29.31%)으로 꾸준히 감소하는 추세를 보이다가 2019년부터는 다시 증가하기 시작하였다. 반면, 노인요양시설 거주자는 2014년 14,037명(37.28%)에서 2021년 14,777명(30.91%)으로 지속적으로 감소하였다. 요양병원의 경우 자택 거주자와는 반대로 2014년 8,957명(23.79%)에서 2018년 14,732명(32.66%)까지 증가하다가 2019년부터는 소폭 감소하기 시작하여 2021년에는 13,872명(29.02%)으로 가장 낮은 비율을 차지하였다(Fig. 6, Supplementary Table 4).
우리나라에서 2008년 7월 노인장기요양보험법에 근거하여 시행된 장기요양보험제도는 현재까지 매우 중요한 사회보장보험의 중추적 역할을 하고 있다. 제도 시행 초기부터 65세 이상에서는 기왕력과 무관하게 필요에 따라 장기요양 등급 신청 및 서비스 이용이 가능하였고, 2014년 7월에는 치매 특별등급이 추가되어 인지 저하 대상자에게 서비스를 확대해 왔다[3]. 2022년 12월 20일에는 65세 미만 노인성 질병에 기존의 치매, 뇌혈관질환, 파킨슨병 외에도 척수성 근위축 및 관련 증후군, 다발경화증, 달리 분류된 질환에서의 일차적으로 중추신경계에 영향을 주는 계통성 위축 등의 신경계질환 대상자들로 확대되었다[6]. 지속적으로 노인성 질병에 신경퇴행질환이 편입됨에 따라 신경과가 노인장기요양보험제도 시행에 많은 역할을 담당하고, 따라서 고령화 인구 증가에 따라 향후 신경과의 더 다양한 참여가 필요할 것으로 예측된다. 이런 이유로 저자들은 대한신경과학회 정회원들을 대상으로 설문조사를 기획하였고, 시행한 설문조사에 전체 2,522명 중 523명(20.7%)의 회신을 얻었다. 이는 기존의 타 설문조사 연구와 비교하면 상대적으로 아주 높은 응답률로 신경과전문의들이 노인장기요양제도에 대한 지대한 관심을 나타내는 것으로 판단할 수 있겠다. 본 연구의 분석 대상은 2022년 8월 중에 시행된 설문조사로 개정 전 서식으로 조사가 이루어졌다는 한계가 있으나, 노인장기요양 의사 소견서와 5등급 치매 소견서의 보험수가에 대하여 부족하다는 응답자와 매우 부족하다는 응답자가 57%로 보험수가의 조정이 필요함을 알 수 있었다. 2023년 3월 개정된 소견서에서 서식이 변경 및 추가되면서 수가가 다소 조정되었는데, 적정수가인지는 차후 다시 평가가 필요할 것으로 보인다. 대부분 노인장기요양 및 치매 소견서는 보호자의 요구에 의해 등급 신청된 후 발급(약 76%)되었고, 그 외 질병 진단과 동시에 진행되는 예도 있었는데, 이는 공적 요양보험제도에 관하여 국민의 관심과 인식이 크게 높아진 것으로 볼 수 있겠다. 노인장기요양 의사 소견서가 노인장기요양 등급 판정에 미치는 영향에 대하여 영향이 적다는 응답자와 없다는 응답자가 44%, 영향이 있다는 응답자와 매우 영향을 미친다는 응답자가 33%, 보통이라는 응답자가 23%였다. 그러나 노인장기요양 의사 소견서는 대상자의 진단명, 이환 상태, 예후, 환자에게 필요한 서비스 등 전문가의 종합적인 판단이 들어 있기 때문에 노인장기요양 등급 산정에 매우 중요한 근거 자료이다. 그런데 이러한 전문가들의 67%가 작성하는 의사 소견서가 요양 등급 판정에 미치는 영향이 보통 또는 미흡하다고 판단하고 있는 실정이다. 소견서 발급 절차 및 소요 시간, 비용 등을 고려하면 의사 소견서가 등급 판정 과정에 어떻게 하면 좀 더 효율적인 자료로 활용될 수 있을 것인지에 대한 지속적인 모니터링과 판정 결과에 대한 체계적인 피드백이 필요할 것으로 생각된다. 현재 노인장기요양보험 인정 신청자의 나이 기준이 65세 이상으로 되어 있는데, 기준 나이의 적정성에 대한 질문에 49%가 적당하다고 하였고, 30%는 70세 이상으로 상향하는 것이 적당하다고 답변하였다. 독일은 유럽 국가들 중 고령화 사회로 가장 먼저 진입하였고, 1995년 세계 최초로 장기요양사회보험제도를 도입하여 이후 지속적인 제도 개혁을 실행하고 있다. 독일의 장기요양제도는 한국과 달리 노인의 장기요양에 한정되어 있지 않고 요양이 필요한 전 연령을 급여 대상으로 적용하고 있다[7]. 한편 이미 초고령화 사회로 진입한 일본은 우리나라와 마찬가지로 65세 이상으로 되어 있는데, 2016년 12월에 일본 내각부가 고령자 정의 재검토 제안서를 경제자문회의(정부자문기구)에 제출하였고, 여기에서 고령자 연령을 현재 65세에서 70세로 상향 조정하는 등의 내용을 공식적으로 제안하였다[8]. 우리나라의 경우, 2021년 기준으로 65세 이상의 노인 인구는 전체 인구의 16.83%로 처음 노인장기요양보험제도가 시행된 2008년의 10.17%와 비교하여 크게 증가하였다. 우리나라 또한 노인 인구의 비율이 증가하고 있는 것을 고려할 때, 기준 나이의 적정성에 대한 논의가 필요할 것으로 판단된다. 노인장기요양 급여 체계에 대하여 노인장기요양보험제도의 목적에 부합하는지에 대하여 34%가 부족하다고 답변하였다. 따라서 좀 더 다양한 의견을 수렴하여 급여 체계에 대해서도 수정이 필요할 것이다. 한편, 노인장기요양보험제도의 홍보 및 인식 관련하여 의사들은 이 제도에 대해 알고있다는 응답자와 보통이라는 응답자가 85%, 환자와 보호자는 모른다는 응답자와 보통이라는 응답자가 81%로 나타났다. 환자와 보호자들이 이 제도에 대하여 충분히 모르고 있고, 특히 등급 판정 기준, 신청 방법, 이용 체계 순으로 인식하지 못하고 있었다. 따라서 이에 대한 적극적인 인식 개선 홍보가 필요할 것으로 보인다.
노인장기요양보험제도의 주요 내용 및 현황에서 관찰되는 특징은 크게 네 가지로 볼 수 있다. 첫째, 수급권자 연령 및 거주 형태의 변화에서 80세 이상의 고령 인구가 증가하고 있으며, 실제로 2021년 80세 이상 인정자 수는 2,101,574명으로 전체 65세 노인 인구의 23.6%를 차지하였다. 일본의 경우에도 마찬가지로 60세 이상의 노인 인구의 증가와 특히 80세 이상의 고령 노인 인구의 비율이 증가하고 있다. 현재 가장 많이 사용되는 노인의 연령 기준은 60세 혹은 65세 이상으로, 기준 나이 이상부터 약 100세까지 약 40세 정도 차이가 나는 모든 사람들을 한 그룹으로 묶고 있다. 따라서 현재는 노인 연령 기준의 재설정 및 노인을 연령에 따라 연소 노인, 중고령 노인, 고령 노인, 초고령 노인 등으로 분류하고자 하는 노력이 지속되고 있다. 이러한 상황에서 80세 이상의 고령 인구가 증가하고 있다는 사실은 추후 노인장기요양서비스가 나아갈 방향에 있어 고려해야 할 중요한 사항이다. 본 연구에서 주 수발자가 없는 독거 환자의 경우는 2008년 3.25%에서 2021년 8.58%로 아직은 낮은 비율을 차지하고 있으나 13년간 약 2.5배 증가하였다. 이전 보고에서도 알 수 있듯이 연령이 증가할수록 가구원의 수는 감소하는 형태가 나타난다[9]. 중년기에 비해서 노년기에서 가구원의 감소 폭이 둔화되나, 노년에서 독거 노인 가구가 증가되는 경향은 우리나라의 코호트 연구에서도 공통적으로 관찰되는 항목이다. 이에 따라 독거 노인 가구에 대한 대책이 필요할 것으로 생각된다. 또한 주 수발자가 자녀 및 손주인 경우는 비교적 그 비율이 유지되고 있는 반면, 주 수발자가 배우자인 비율은 뚜렷하게 줄어들고 있어 고령의 경우 배우자 또한 노인성 질병을 앓는 등 수발이 불가능한 노인 부부의 가구 비율도 증가할 것으로 예상되므로 이에 대한 대책이 시급하다고 판단된다.
둘째, 장기요양 인정 주요 질병의 변화에서는 치매의 증가가 뚜렷하고, 이에 반해 뇌혈관질환의 비율이 감소 추세에 있음을 확인할 수 있었다. 우리나라의 경우 이미 2018년 기준으로 65세 이상 노인 인구 중 추정 치매 환자는 74만 8,945명으로 평균 치매 유병률이 약 10.0%에 달하고 있으며, 2024년에는 100만 명을 돌파할 것으로 예상되고 있다. 이에 따라 장기요양 인정 주요 질병의 원인 역시 치매일 가능성이 매우 높다. 따라서 치매의 조기 발견 및 치료 등을 통해 치매로 인한 일상생활장애가 심해지기 전의 기간을 증가시킬 필요가 있다. 현재 광역치매센터 및 치매안심센터 설립과 장기요양서비스 확충 등으로 치매의 조기 발견, 돌봄 및 요양 등은 일정 부분 성과를 보여주고 있으나, 정작 근본적 치료에 대한 체계가 갖추어 있지 않은 것이 현실이다. 앞으로 신약 출시에 따른 검사 및 약제비 보험 급여화, 인지 중재 치료의 체계화 등 체계적인 치매 치료를 위한 치매전문치료센터 지정 사업 등이 필요하다. 더구나 지금과 같은 치매 환자의 증가 속도가 유지된다면 장기요양 서비스 이용자가 급속히 증가함에 따라 장기요양 급여 지출도 증가할 것으로 예상되므로, 이에 대한 정책을 선제적으로 준비하고 대응할 필요가 있다.
셋째, 5등급인 치매 특별등급의 뚜렷한 증가가 관찰되었다. 2008년 7월 노인장기요양보험제도 시행 이후, 고령화에 따른 치매 환자 급증, 요양서비스 질 향상 요구 등 정책 환경 변화에 따라 제도의 지속 가능성 및 안정적 운영을 위해 2014년 7월 장기요양 등급 체계가 개편되었다. 이때 신설된 치매 특별등급으로 그간 비교적 양호한 신체 기능 상태로 인해 장기요양서비스를 받을 수 없었던 경증 치매 환자 중 인지기능장애와 문제 행동으로 일상생활 수행에 어려움을 겪는 노인(65세 미만 치매 환자 포함)이 혜택을 받을 수 있게 되었다. 치매 특별등급 판정자들은 인지기능 악화 방지 및 잔존 능력 유지를 위해 인지활동형 프로그램을 주 3회 또는 월 12회 이상 제공받을 수 있다. 인지활동형 프로그램은 치매 전문 교육을 이수한 장기요양 요원이 회상 훈련, 기억력 향상 활동, 수단적 일상생활을 함께 하기(장 보기, 요리하기, 전화하기 등) 등 인지기능 관련 활동을 제공하고, 사회복지사 등 기관의 관리자가 프로그램 제공 계획(케어 플랜) 작성 등 서비스 제공을 모니터링하는 맞춤형 프로그램이다. 여기에 인지 중재 치료 등이 추가되면 더욱 시너지 효과가 있을 것을 보인다. 그러기 위해서는 임상 진료 시 적용 가능한 인지 중재 치료의 체계화와 보험급여가 반드시 필요하다. 인지기능 악화 방지 및 잔존 능력 유지를 목적으로 하는 치매 특별등급의 증가는 본 연구에서 분석된 두 번째 특징인 치매의 증가를 고려하였을 때 바람직한 현상으로 보이며 앞으로도 이를 유지하는 것이 장기적인 노인 인지 건강을 위해 도움이 될 것으로 생각된다.
마지막 특징은 일상생활에서 전적으로 다른 사람의 도움이 필요한 중증 상태인 장기요양 1등급 판정자의 자택 거주 비율의 증가이다. 2014년부터 장기요양 1등급 판정자의 가장 많은 거주 형태는 노인요양시설이었으나, 2020년 그 비율이 30.5%로 점차 감소되고 같은 해 자택 거주 비율이 34.57%로 증가함에 따라 가장 많은 거주 형태는 자택 거주로 바뀌게 되었다. 자택 거주 비율의 증가에는 다양한 원인이 있을 수 있으나 크게 두 가지 원인을 생각해 볼 수 있다. 첫째, 노인요양시설 입소에 지출되는 경제적 부담이 원인일 수 있다. 노인요양시설은 장기요양 1등급 판정자의 건강보험 수급권자의 경우에는 매월 약 44만 9,100원으로 본인 부담금이 정해져 있으나 1-3인실 이용 시 추가 금액이 발생하며, 민간 요양 시설의 경우는 기타 여러 항목의 추가 금액을 더 부담해야 하는 경우가 많다. 진료 및 약제비도 기본 금액 외에 추가적으로 부담해야 하는 항목이다. 이러한 경제적 부담은 경제력이 없는 고령 노인의 증가와 맞물려 노인요양시설의 입소가 줄어드는 원인이라고 할 수 있다. 또 다른 원인으로는 재가급여의 선호가 있을 수 있다. 재가급여에는 방문서비스, 주야간 보호, 단기 보호, 기타 재가급여(복지 용구 등)의 네 가지가 있다. 여기서 방문서비스는 장기요양서비스의 가장 기본이 되는 서비스로 방문 요양, 방문 목욕, 방문 간호의 세 가지가 있다. 방문 요양은 서비스 제공자가 대상자를 방문하여 신체 활동 지원(배설, 식사) 및 일상생활 지원(조리, 세탁, 청소) 서비스를 제공하고, 방문 목욕은 적정 도구를 이용하여 신체 청결 활동을 돕는 서비스이다. 방문 간호는 의사의 지시에 따라 간호사 등이 건강 관리를 제공하는 서비스이다[10]. 노인 환자들은 대부분 자택에서의 요양을 선호하는 경향이 매우 크다. 여러 선행 연구에서 노인장기요양보험 이용자인 노인은 가족 수발자에 의해 보호를 받을 때 사회체계에 의한 수발에 비해 더 높은 만족감을 느낀다고 보고하였다. 2017년 노인 실태 조사 결과에 따르면 57.6%가 거동이 불편해도 살던 곳에서 여생을 마치고 싶다고 대답하였다. 노인들은 돌봄을 제공하는 사람과의 관계, 정서적 공감을 중시하므로 공식 수발보다 가족과 친구들의 비공식 수발을 선호한다고 한다[11]. 따라서 이용자의 입장에서는 재가급여의 만족도 및 선호도가 높으므로 자택 거주 비율이 높아졌을 가능성이 있다. 자택 거주 비율의 증가 원인이 후자인 경우는 바람직한 변화 방향이라고 할 수 있으나, 전자의 경우라고 한다면 현재의 자택 거주 비율의 증가는 앞으로 더 큰 사회적 문제를 일으킬 수 있다.
정부는 2018년 11월 지역사회 통합 돌봄 기본 계획을 발표하였고, 그 1단계는 노인 커뮤니티 케어이다[12]. 이는 지역사회 일차 의료기관을 중심으로 돌봄이 필요한 노인이 살던 곳에서 지역사회와 함께 어울려 여생을 마칠 수 있도록 주거, 보건의료, 요양, 돌봄 등을 통합적으로 지원하는 지역 주도형 사회서비스 정책이다. 2021년을 기준으로 16개 자치구에서 선도 사업을 시행하고 있다. 장기요양 1등급, 2등급 판정자가 자택에 거주하는 경우 지역 의사회를 중심으로 하는 지역사회 통합 돌봄을 적용함으로써 시설화를 줄이고 적절한 의료 서비스를 제공하는 모델을 제시하는 것이 중증 요양 등급 판정자의 올바른 대안으로 생각된다(Fig. 7).
노인장기요양보험제도에서 치매, 뇌혈관질환, 파킨슨병, 척수성 근위축 및 관련 증후군, 다발경화증, 중추신경계에 영향을 주는 계통성 위축[6] 등은 요양서비스를 필요로 하는 대표적인 질병으로, 이러한 질환과 관련하여 신경과는 어떤 과보다 더 중요하다고 할 수 있다. 따라서 노인장기요양보험제도의 개선이 있을 때, 각 지역 국민건강보험공단의 등급판정위원회 등에서 신경과전문의의 더욱 적극적인 참여가 필요하다. 신경과 전문의들의 67%가 요양 등급 판정에 미치는 의사 소견서의 영향이 보통 또는 미흡하다고 판단하고 있어 2023년 3월 1일자로 개정된 의사 소견서가 등급 판정 과정에 효율적인 자료로 활용될 것인지에 대한 지속적인 모니터링과 판정 결과에 대한 체계적인 피드백이 필요할 것으로 판단된다. 노인장기요양보험 제도 및 추진 중인 노인 관련 정부 정책에서 65세 이상의 노인 인구 증가와 함께 80세 이상의 고령 노인 인구의 증가, 장기요양 1등급 판정자의 자택 비율의 증가에 따른 지역사회 통합 돌봄 정책과의 연계, 장기요양 인정 주요 질병에서 치매의 비율 증가 등을 고려하는 정책을 세워 나가야 할 것이다. 이와 함께 현실적인 의료수가 개선으로 지역사회 통합 돌봄 정책의 주요한 의료 정책인 재택 진료에 신경과전문의들의 적극적인 참여를 이끌어 내는 것이 중요할 것으로 여겨진다.
Supplementary Material
Supplementary Table 1.
연령별 의료보장 적용인구 연도별 현황(65세 이상 대상, 단위: 명, 연도말 기준)
REFERENCES
1. Korean Statistical Information Service (KOSIS). KOSIS. [online] [cited 2021 Dec 9]. Available from: https://kosis.kr/index/index.do.
2. Central Dementia Center. 2021 Korean dementia observatory. [online] [cited 2022 Apr 21]. Available from: https://ansim.nid.or.kr/community/pds_view.aspx?bid=243.
3. Ministry of Health and Welfare. National long-term insurance service 2022. [online] [cited 2022 Jan 6]. Available from: https://blog.naver.com/mohw2016/222852757195.
4. National Health Insurance Service (NHIS). Long-term care insurance statistical yearbook 2021. [online] [cited 2022 Jul 30]. Available from: https://www.nhis.or.kr/nhis/together/wbhaec07200m01.do?-mode=view&articleNo=10820535.
5. Kwon JH. Protection status and policy issues for the elderly with dementia in long-term care insurance. Health and Welfare Policy Forum 2019;276:19-30.
6. Ministry of Health and Welfare. Long-term care act for the elderly. [online] [cited 2022 Jul 22]. Available from: https://www.nhis.or.kr/lm/lmxsrv/law/lawFullView.do?SEQ=31&SEQ_HISTORY=24101.
7. Oh SY, Kim MH. Current status and implications of Germany’s public and private long-term care insurance system. Korea Insurance Research Institute (KIRI); 2015. 20-38 Available from: https://www.kiri.or.kr/publication/list.do?docId=235&catId=26&parent-CatId=0&searchCon=&searchWord=&page=1.
8. Lee SW. Major discussion on the revision of the standard age for the elderly in Japan. Korea Insurance Research Institute (KIRI); 2017. 26-28 Available from: https://www.kiri.or.kr/publication/list.do?docId=614&catId=40&parentCatId=0&searchCon=&search-Word=&page=10.
9. Kim KR, Hwang NH, Jin HW, Yoo JO. Diversity and Sociopolicy response of the elderly in post-aged society. 1st ed. Sejong: Korea Institute for Health and social affairs (KIHASA), 2020;41-52.
10. Cho YW. Comparison of long-term care service supply systems between Korea and Japan and the case of entering insurance companies. Korea Insurance Research Institute (KIRI); 2022. 41-52 Available from: https://www.kiri.or.kr/report/downloadFile.do?docId=119239.
11. Lee HJ. Evaluation of policy effects of long-term care insurance system for the elderly: focusing on the quality of life of users and dependents [master’s thesis]. Seoul: Seoul National University, 2019.
12. inistry of Health and Welfare, Ministry of the Interior and Safety, Ministry of Land, Infrastructure and Transport. A healthy old age in the place where one’s life. Building community care. [online] [cited 2018 Nov 20]. Available from: https://www.korea.kr/news/policyNewsView.do?newsId=148855680.
Figure 7.
Integrated in the community care for long-term care grade 1 and 2 (state of residence by own home). Illustrated by the author.

Table 1.
Background characteristics of participants
| Characteristic | Value |
|---|---|
| 근무 지역 | |
| 강원 | 8 (2) |
| 경기b | 114 (22) |
| 경남 | 25 (5) |
| 경북 | 20 (4) |
| 광주 | 13 (2) |
| 대구 | 38 (7) |
| 대전 | 24 (5) |
| 부산 | 36 (7) |
| 서울a | 153 (29) |
| 세종 | 3 (1) |
| 울산 | 10 (2) |
| 인천 | 23 (4) |
| 전남 | 14 (3) |
| 전북 | 15 (3) |
| 제주 | 1 (0) |
| 충남 | 15 (3) |
| 충북 | 11 (2) |
| 근무 형태 | |
| 대학병원 또는 수련병원a | 226 (43) |
| 종합병원b | 148 (28) |
| 개인의원 | 78 (15) |
| 요양병원 | 47 (9) |
| 기타 | 24 (5) |
| 연령대 | |
| 30대 미만 | 2 (0) |
| 30대b | 165 (32) |
| 40대a | 224 (43) |
| 50대 | 106 (20) |
| 60대 이상 | 26 (5) |
Table 2.
Proportion of patients and request process of doctor’s referral slip
| Characteristic | Value |
|---|---|
| 진료 환자 중 소견서 작성을 요구하는 환자의 비율 | |
| 5% 미만a | 141 (27) |
| 10% 미만 | 114 (22) |
| 10-20% | 126 (24) |
| 20-30% | 77 (15) |
| 30-40% | 40 (8) |
| 50% 이상 | 25 (5) |
| 소견서를 작성하게 되는 과정 | |
| 선생님의 권유(보호자의 부재 혹은 부족한 보호자의 돌봄 등) | 41 (8) |
| 보호자의 요구(간병 부담의 증가 등)a | 396 (76) |
| 노인성 질환(치매 등)의 진단과 함께 장기 요양 동시 진행 | 67 (13) |
| 기타 | 19 (4) |
Table 3.
Knowledge of long-term care insurance services: doctors, patients and caregivers
| Characteristic | Value |
|---|---|
| 의사 선생님의 제도에 대한 인식 | |
| 전혀 모른다 | 1 (0) |
| 모른다 | 31 (6) |
| 보통이다b | 200 (38) |
| 알고 있다a | 244 (47) |
| 매우 잘 알고 있다 | 47 (9) |
| 환자와 보호자의 제도에 대한 인식 | |
| 전혀 모른다 | 5 (1) |
| 모른다b | 179 (34) |
| 보통이다a | 247 (47) |
| 알고 있다 | 89 (17) |
| 매우 잘 알고 있다 | 3 (1) |
| 환자와 보호자들의 인식 정도가 가장 낮은 부분 | |
| 목적과 취지 | 141 (11) |
| 대상자 | 162 (13) |
| 이용 체계 | 224 (18) |
| 신청 방법 | 269 (21) |
| 등급 판정 기준a | 318 (25) |
| 급여 종류 | 140 (11) |
- TOOLS




 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Supplement1
Supplement1 Print
Print




