대뇌실질을 광범위하게 침범한 신경베체트병 증례
Neurobehcet’s Disease with Extensive Invasion of Cerebral Parenchyma
Article information
Trans Abstract
Neuro-Behcet’s disease (NBD) is defined as a combination of neurologic symptoms and/or signs in a patient with Behcet’s disease. A 38-year-old woman was admitted due to sensory aphasia. She had past medical history of generalized tonic-clonic seizure, retinal vasculitis, oral ulcer and cerebral vasculitis. Brain magnetic resonance imaging showed broad lesion in the left parieto-occipital lobe. Brain biopsy was performed to differentiate between central nervous system lymphoma and NBD. We report a rare case of NBD with extensive involvement of cerebral parenchyma.
베체트병은 자가면역 질환으로 반복적인 구강궤양과 생식기궤양, 포도막염 발생을 특징으로 하나 심혈관, 장, 뇌신경계도 침범할 수 있는 전신 질환이다[1]. 베체트병이 있으면서 다른 질환으로 설명할 수 없는 뇌신경계 침범이 있을 때, 이를 신경 베체트병이라 한다[2]. 신경베체트병은 희귀한 질환으로 그만큼 진단이 어렵고, 다발경화증, 암, 염증 질환으로 쉽게 오진될 수 있다[3]. 저자들은 자기공명영상(magnetic resonance imaging, MRI)에서 광범위한 뇌 영역을 침범하여 뇌종양 혹은 염증 질환으로 의심했던 신경베체트병 증례를 경험하여 이를 보고하고자 한다.
증 례
38세 여자 환자가 갑자기 발생한 언어장애로 응급실에 내원하였다. 내원 시 혈압은 138/83 mmHg, 심박동수 78회/분, 호흡수 20회/분, 체온 36.8℃였으며 심전도는 정상이었다. 신경계진찰에서 의식은 명료하였으나, 말귀를 잘못 알아듣고 엉뚱한 대답을 하는 등 감각실어증 소견이 확인되었다. 뇌신경 검사에서 동공 크기는 양측 3 mm 대칭적이고, 빛반사는 정상이었으며, 시야 결손은 보이지 않았으나 글자나 물체의 경계가 흐려 보인다는 호소가 있었다. 감각은 양측 대칭적이었으나 우측 상하지 근력이 medical research council 4+ 등급으로 저하되어 있었다.
환자는 내원 4년 전, 양측 전두엽의 아급성 뇌경색(Fig. 1)과 전신근간대경련으로 입원한 적 있었고, 당시 카다실(cerebral autosomal dominant arteriopathy with subcortical infarcts and leukoencephalopathy, CADASIL) 의심 소견으로 NOTCH3 유전자 검사를 했으며 음성 확인되었던 병력이 있었다.

(A) T1-weighted MRI with contrast enhancement obtained 4 years ago, revealing multifocal subacute to remote infarctions in both frontal lobes. (B) T1-weighted MRI with contrast enhancement obtained a year ago, revealing multiple rim-enhancing and irregularly enhancing lesions in both cerebral hemispheres (right < left). Current hospitalization brain MRI show the following. (C) T2-weighted image displaying a high signal intensity lesion and edematous lesion in the left temporo-parieto-occipital lobe, (D) diffusion-weighted imaging and (E) enhanced FLAIR show a high signal intensity lesion in the same region. MRI; magnetic resonance imaging, FLAIR; fluid-attenuated inversion recovery.
내원 1년 전에는 두통과 빙글 도는 양상의 어지럼증, 우측 팔 감각 이상으로 재입원하였다. 당시 시행했던 뇌 MRI에서 좌측 후두엽을 포함한 대뇌 전반의 다초점조영증강 병변(Fig. 1)에 대하여 신경낭미충증을 감별하기 위해 뇌조직 검사를 시행하였고, 다발혈관주위 림프구 침윤이 확인되어 뇌혈관염 진단으로 스테로이드 치료 후 퇴원한 병력이 있었다. 당시 시행했던 뇌혈관염 관련 혈액 검사와 결체조직 검사에서 이상 소견은 없었다.
이번 입원 후 시행한 혈액 검사에서 적혈구침강속도가 23 mm/h (참고치, 0-20)로 경미하게 상승한 소견이 있었으나 일반 혈액 검사, 혈액응고인자, C-반응단백(C-reactive protein, CRP) 검사는 정상이었다. 루푸스항응고인자, C단백 항원, S단백 항원, 류마티스양인자, C3, C4, 항중성구세포 질항체(antineutrophil cytoplasmic antibodies), 이중가닥 DNA, 카디오리핀(cardiolipin), beta 2-glycoprotein I 등의 결체조직 검사에서는 이상을 보이지 않았으나 항핵항체(antinuclear antibodies)가 1:40으로 경미하게 상승한 것으로 나타났다. 뇌 MRI에서 좌측 측두-후두부 영역으로 광범위한 고신호강도가 T2 강조영상에서 확인되었고, 같은 영역의 중심 부위로 확산강조영상(diffusion weighted image, DWI)에서 고신호강도와 조영증강이 동반되었다(Fig. 1). DWI 고신호강도가 T2 강조영상 및 조영증강영상의 병변보다 작고 뇌혈관에서 협착이나 폐색은 없었기 때문에 허혈뇌졸중 가능성은 높지 않았다. 뇌 MRI 이상 소견이 바이러스 혹은 기생충에 의한 뇌염 가능성이 있어 이를 감별하기 위해 뇌척수액 검사를 시행하였고 백혈구 5/μL, 적혈구 10/μL, 단백수치 59.2 mg/dL, 당 77 mg/dL로 정상이었다. 혈청과 뇌척수액의 바이러스 중합효소사슬반응(polymerase chain reaction) 검사(단순포진바이러스 I, II, 수두대상포진바이러스, 엔테로 바이러스, 볼거리바이러스, 거대세포바이러스) 및 기생충항원 검사(간흡충, 폐흡충, 유구낭미충, 스파르가눔) 결과는 모두 음성이었다. 전이성 종양을 의심하여 시행한 종양표지자 검사와 신생물딸림증후군항체 검사(항Hu, 항Yo, 항Ri, 항Ma2, 항LGI1, 항CV2/CRMP5, 항amphiphysin, 항recoverin, 항SOX1, 항titin)에서도 이상 소견은 없었다. 시신경척수염 및 다발경화증 감별을 위해 시행한 anti-aquaporin 4 antibody, 올리고클론띠(oligoclonal band) 검사는 음성이었다.
저자들은 전이 혹은 원발뇌종양, 중추신경계림프종 등을 배제할 수 없어 추가 검사를 진행하였다. 뇌를 포함한 전신 양전자방출단층촬영을 시행하였고, 전신 원발암 가능성은 높지 않은 것으로 확인되었으며, fluorodeoxyglucose 흡수가 뇌병변 부위에서 증가하지 않았고, 오히려 좌측 측두-후두부 영역에서 감소한 것으로 나타났다(Fig. 2). 뇌조직 검사를 시행하였고, 이전에 시행했던 뇌조직 검사 결과와 같은 다발혈관 주위 림프구 침윤이 재확인되었으며 국소적 궤사를 확인하였다(Fig. 3). 이로써 전이 혹은 원발뇌종양, 중추신경계림프종 가능성은 배제되었다.
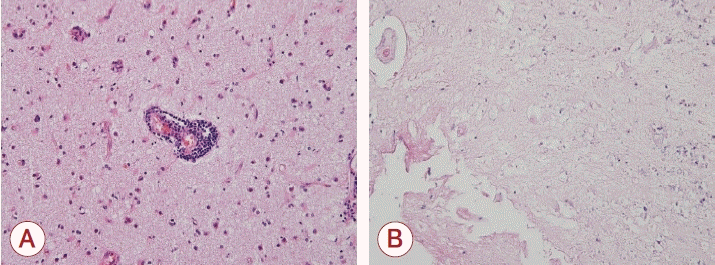
Histological images of brain biopsies showing (A) lymphocytic perivascular cuffing, (B) focal necrotic change (Hematoxylin & Eosin staining, 20×).
환자의 과거력을 면밀히 파악한 결과, 반복적인 구강궤양의 과거력과 망막혈관염에 대해 류마티스내과에서 진료를 본 적이 있었으며, 외음부궤양과 피부 병변이 없어(pathergy test, negative) 베체트병 진단 기준을 완전히 충족하지는 못하지만, 사람백혈구항원(human leukocyte antigen, HLA-B51) 유전자 검사 양성에 대해 베체트병 의증으로 추적 관찰 중이었다. 환자의 베체트병을 시사하는 임상 양상과 혈청 검사에서 확인된 HLA-B51 양성, 뇌 MRI에서 확인된 병변과 일치하는 신경계 증상, 뇌조직 검사 결과를 종합하여 신경베체트병으로 진단하였다.
환자는 메틸프레드니솔론(64 mg/day)과 아자티오프린(100 mg/day)으로 치료받고 증상이 호전되어 퇴원했으나, 고용량의 면역억제제 사용으로 인한 기회 감염으로 인해 퇴원 6개월 후 사망하였다.
고 찰
베체트병은 일년에 세 차례 이상 발생하는 구강궤양과 반복되는 생식기궤양, 포도막염 혹은 망막염 같은 안구 병변, 피부 병변, pathergy 검사 양성 반응 중 2가지 이상 만족할 경우 진단할 수 있다[1]. 신경베체트병은 위의 베체트병 임상 양상에 신경계 증상과 더불어 신경계 침범을 시사할 만한 영상 소견이 있고, 다른 질환으로 설명할 수 없을 경우 진단할 수 있다[2].
본 증례의 환자는 반복되는 구강궤양과 망막염이 있었으나 외음부궤양이 없어 베체트병 임상 진단 기준을 완전히 충족하지는 못하였다. 하지만 혈액 검사 및 뇌척수액 검사, 뇌 MRI, 뇌조직 검사를 통해 다른 질환을 배제할 수 있었으며, HLA-B51 양성으로 베체트병을 의심할 수 있었다. HLA-B51 양성 반응은 다른 질환과의 감별에 도움이 되며 임상 증상, 신경영상 검사, 뇌척수액 검사, 신경생리 검사 중 하나 이상에서 이상 소견이 관찰되면 신경베체트병으로 추정이 가능하다[4]. 본 증례는 좌측 측두-후두엽으로 광범위한 대뇌 실질의 침범을 보인 신경영상 검사 이상 소견과 그 병변과 상관관계가 있는 감각실어증, 우측 편마비의 신경계 증상이 있었으므로 신경베체트병으로 진단이 가능하다.
본 증례의 환자에서 진단이 늦어졌던 이유는 내원 1년 전과 이번에 발생한 신경계 증상과 뇌 MRI에서 보였던 병변이 신경베체트병에서 보일 수 있는 전형적인 임상 양상이 아니었기 때문이다.
중추신경계에서 신경베체트병의 가장 흔한 침범 부위는 뇌간으로 알려져 있으며, 그 외 기저핵, 대뇌반구, 척수 순이다[3]. 임상 양상 또한 뇌간 증후군이 가장 흔한 것으로 알려져 있다[3]. 뇌 MRI에서 보일 수 있는 전형적인 급성 신경베체트병의 병변은 중뇌변연(mesodiencephalic) 영역이며 시상에서 중뇌에 걸쳐 위에서 아래로 내려오는 폭포 모양 병변(cascade sign)을 보일 수 있다고 알려져 있다[3].
환자는 1년 전 뇌 MRI에서 확인된 다초점 테두리 조영증강(multifocal rim enhancing)을 보인 뇌 병변에 대해 영상의학과 전문의 판독에서 배제 진단으로 기생충에 의한 염증/감염(R/O inflammation/infection including parasite)과 아급성 뇌경색(R/O subacute infarctions)이 제시되었다. 감별을 위해 뇌조직 검사를 시행하였고, 기생충 감염은 배제되었으나 혈관주위 염증 소견이 확인되어 뇌혈관염으로 진단받고 스테로이드 치료 후 호전되어 퇴원하였다.
1년 후, 이번 입원 시점에서는 좌측 측두-후두엽을 광범위하게 침범한 뇌 병변이 뇌 MRI에서 확인되었고, 전이 혹은 원발뇌종양, 중추신경계림프종을 감별하기 위해 뇌조직 검사를 다시 시행하였다. 1년 전과 같은 혈관주위 염증 소견과 국소 괴사 변화를 확인하였고, 신경베체트병에서 보일 수 있는 조직병리 소견임을 확인하였다. 뇌실질을 침범한 신경베체트병의 조직병리 소견으로는 소혈관의 염증 침윤이 있을 수 있으나 혈관벽의 침윤이나 내피세포 괴사에 대한 증거 등의 섬유소성 괴사가 보이지 않으며[5,6], 대부분의 조직병리 보고에서 다형핵세포와 단핵세포의 혈관주위 침윤이 관찰된다고 보고하였다[3,5,6].
본 증례의 환자에서 1년 전 보였던 다초점 뇌 병변이 사실은 뇌혈관염보다는 베체트병의 신경계 침범이었고, 신경베체트병의 치료 역시 뇌혈관염과 같은 스테로이드 치료이므로 효과를 보였던 것으로 추정할 수 있다. 이번에 발생한 광범위한 뇌 병변에서 시행한 조직 검사 결과와 1년 전 다초점 뇌 병변에서 시행했던 조직 검사 결과가 뇌혈관주위 림프구 침윤이라는 동일한 결과였으므로 한 질환(신경베체트병)의 다른 양상의 침범이라고 볼 수 있을 것이다.
대한신경과학회에 보고된 신경베체트병 증례 중 사건 후 기억상실을 주 증상으로 중뇌변연 영역을 침범한 전형적인 증례[7]와 대뇌피질에 다발 병변을 가진 증례[8]는 있었으나, 본 증례처럼 대뇌실질을 광범위하게 침범한 신경베체트병 증례는 이전에 보고된 적이 없었고, 다초점성으로 침범했다가 1년 후 광범위하게 다른 양상으로 침범한 증례 역시 보고된 적이 없었다. 본 증례와는 반대로 광범위한 대뇌 병변에 대해 신경베체트병을 의심하였다가 뇌조직 검사를 통해 중추신경계림프종을 확진한 단신보고[9]가 있었다. 또한 신경베체트병에 대한 외음부 병변 조직 검사[7]를 시행한 증례와 맹장에 대한 조직 검사를 시행한 증례[8]는 보고된 적 있으나, 뇌조직 검사를 통해 신경베체트병에서 보일 수 있는 뇌혈관주위염을 직접 보고한 증례는 없었다.
본 증례를 통해 신경베체트병에서 뇌조직 병리 소견인 혈관 주위 림프구 침윤 및 괴사성 변화를 직접 확인하였고, torso positron emission tomography (PET)를 이용한 대사 저하 소견을 보고하여 신경베체트병에 대한 조직학 및 대사적 이해에 기여할 수 있으리라 생각한다.
본 증례는 대뇌실질을 침범하는 신경베체트병의 한 증례로 한 환자에게서 전혀 다른 양상의 비전형적인 신경베체트병의 침범을 확인하였고, 두 차례의 뇌조직 검사로 신경베체트병에서 보일 수 있는 조직 병리 소견을 확인하였다. 따라서 진단과 치료 측면에서 예시적 가치가 있을 것으로 기대한다.
