이돌기의 골수염에 의한 재발 세균수막염
Recurrent Bacterial Meningitis due to Osteomyelitis of the Odontoid Process
Article information
Trans Abstract
Recurrent meningitis is defined as more than one episode of meningitis that is separated by an entire recovery period. Causes of recurrent meningitis include anatomical defects, immune deficiency, and parameningeal infections. A thorough investigation of the underlying causes of recurrent meningitis is required for proper treatment. Herein we report a case of recurrent bacterial meningitis caused by osteomyelitis of the odontoid process.
세균수막염은 적절한 치료에도 불구하고 사망률이 약 20%에 이르는 질환이다[1]. 재발 세균수막염(recurrent meningitis)은 세균수막염이 완전히 회복된 후 다시 발생하는 경우를 말한다. 재발 세균수막염은 서로 다른 원인균에 의해 발생할 수도 있고, 같은 원인균에 의해 발생할 수도 있다. 그러나 한 환자에서 불충분한 치료로 동일한 원인균에 의하여 짧은 기간 내에 다시 증상이 나타나는(relapsing meningitis) 경우와는 구분된다. 두 경우의 엄격한 구분은 어렵지만, 일반적으로 첫 번째 치료 종결 후 증상이 다시 나타날 때까지의 간격이 3주를 초과하면 재발 세균수막염으로 간주한다[2]. 세균수막염의 재발률은 6% 정도이며, 첫 번째 감염에 비해 사망률이 더 낮은 편이나, 원인 병소를 적극적으로 확인하여 충분한 기간 동안 치료를 해야 신경계증상의 악화나 반복적인 발병을 막을 수 있다[2]. 저자들은 재발 세균수막염 환자에서 화농성 골수염이 자기공명영상(magnetic resonance imaging, MRI)과 뼈 스캔에서 확인된 증례를 보고하는 바이다.
증 례
59세 남자가 2일 전부터 발생한 발열과 두통, 경부통을 주소로 응급실에 왔다. 내원 시 혈압은 130/79 mmHg, 체온은 39.4℃, 맥박수는 130회/분, 호흡수는 18회/분이었다. 신경학적 검사에서 의식은 명료하였고 지남력은 정상이었다. 뇌신경 검사는 정상이었고 사지의 근력, 감각, 심부건 반사도 정상이었다. 경부 강직이 확인되었고 케르니크 징후와 브루진스키 징후는 관찰되지 않았다. 최근 호흡기나 소화기, 비뇨기계 등의 감염을 시사하는 증상은 없었고 두부 외상이나 침습적 시술 혹은 수술의 병력은 없었다. 당뇨를 비롯한 특이 내과적 과거력은 없었으나 5개월 전 경부통, 발열, 두통으로 타 병원에서 메티실린내성황색포도알균(methicillin susceptible Staphylococcus aureus, MSSA)에 의한 세균수막염으로 진단받고 2주간 항생제 및 스테로이드 치료 후 퇴원하였던 과거력이 있었다. 당시 퇴원 2일만에 고열 및 두통이 다시 발생하여 동일한 병원에 재입원하였고, 뇌척수액 검사상 백혈구 증가가 확인되어 세균수막염의 재발(relapse)로 진단 후 2주간 항생제 치료 후 호전되었다. 이후 3개월간 지속적인 중등도 이하의 경부통 이외에는 증상 없이 지내다가, 내원 2개월 전 두통 및 고열이 발생하여 이전에 치료를 받았던 병원으로 재입원하였다. 뇌척수액 검사에서 세균수막염 양상을 확인하여 재발 세균수막염으로 진단하였다. 이번에는 특정 원인균이 동정되지 않아 2주간 경험적 항생제 치료 후 증상이 모두 소실되었으며, 뇌척수액 검사도 정상화되어 퇴원하였다. 타 병원에서 퇴원 전 환자가 지속적으로 경부통을 호소하여 단순 X-ray, 컴퓨터단층촬영(computed tomography, CT) 검사를 하였고 C1-2의 아탈구에 의한 증상으로 진단하여 추가적인 검사를 진행하지는 않았다. 그러나 항생제 중단 및 퇴원 후 일주일만에 두통과 고열이 다시 나타나 본원에 내원하였다(Fig. 1).
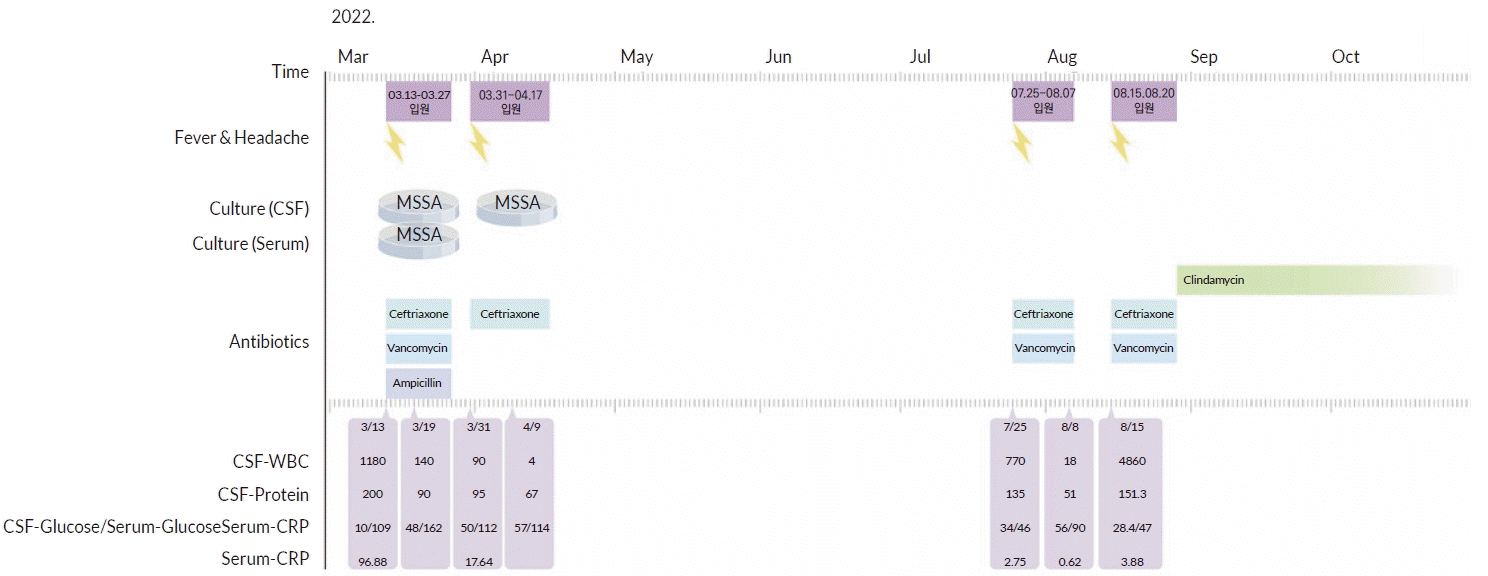
Clinical course and antibiotic treatment of the patient. CSF; cerebrospinal fluid, MSSA; methicillin-resistant Staphylococcus aureus, WBC; white blood cell, CRP; C-reactive protein.
혈액 검사에서 백혈구는 8,350/μL로 정상이었고, 적혈구 침강속도(erythrocyte sedimentation rate)는 42 mm/hr, C-반응단백질(C-reactive protein) 은 3.88 mg/dL로 증가되어 있었다. 사람면역결핍바이러스 항체(human immunodeficiency virus antibody)는 음성이었고, 당화혈색소는 5.8%로 정상 범위였다. 그 외 간기능 검사, 신장기능 검사, 전해질, 소변 검사, 심전도, 갑상선기능 검사, 흉부방사선 검사는 정상이었다. 뇌척수액 검사상 뇌척수액은 혼탁하였고 압력은 130 mmH2O, 백혈구 4,860/mm3, 단백질 151.3 mg/dL, 뇌척수액 포도당은 28.4 mg/dL였으며, 뇌척수액 백혈구 중 다핵구가 79%, 림프구가 7%였다. 뇌척수액 및 혈액배양 검사에서 원인균은 동정되지 않았다.
재발 세균 수막염의 원인을 감별하기 위해 각종 검사를 진행하였다. 심초음파는 정상이었고, 조영증강 뇌 MRI에서 연수막의 조영증강(leptomeningeal enhancement)이 확인되었다. 뇌실질 내의 이상은 없었으며 부비동염 및 유양돌기염 등의 소견은 없었다. 타 병원에서 세균수막염 치료 후에도 지속적인 경부통이 있었다고 하여 척추의 조영증강 CT 및 MRI를 시행하였으며, 이돌기(odontoid process)에 의한 두개저 함입증(basilar invagination) 소견 및 제1, 2 경추 부위의 이돌기에서 연부 조직의 조영증강 및 골 미란이 확인되었다(Fig. 2). 뼈 스캔에서 동일 부위에 섭취 증가가 확인되어 골수염(osteomyelitis)에 의한 재발 세균수막염으로 진단하였다(Fig. 3).

Spinal CT and MRI of the patient. (A) Spinal CT, (B) T2-weighted image, and (C) contrast-enhanced T1-weighted image showed bony erosion of odontoid process with basilar invagination and enhancing soft tissue lesion in atlantoaxial area (arrow). CT; computed tomography, MRI; magnetic resonance imaging.
이후 환자를 정맥 내 세프트라이악손과 반코마이신 투여로 치료하였다. 환자의 증상은 입원 후 3일째 호전을 보이기 시작하였으며 2주 후 완전히 호전되어 퇴원하였고, 경구 항생제(clindamycin)로 변경하여 총 3개월 치료 후 종결하였다. 이후 3개월 간의 추적 관찰 도중 더 이상의 재발은 없었다.
고 찰
본 환자는 두통, 경부통, 발열을 주소로 내원하였고 이전 MSSA에 의한 세균수막염의 과거력이 있었으며 2주간의 항생체 치료에도 불구하고 수막염이 세 번 더 반복 발생하여 내원하였다. 두부 외상, 부비동염 등을 감별하기 위해 시행한 뇌 MRI는 연수막 조영증강 외의 특이 소견이 없었다. 지속적인 경부통을 호소하여 시행한 척추 CT, MRI에서 이돌기의 두개저 함입증이 확인되었으며, 골 스캔에서 동일 부위의 섭취 증가가 있어 이돌기의 골수염에 의한 재발 세균수막염을 진단하였다.
재발 세균수막염의 원인으로는 두부 외상에 의한 뇌척수액 누출과 같은 해부학적 이상이 가장 빈번히 보고되었으나, 보체 결핍 등의 면역 저하 상태, 수막주위 감염 등도 보고된 바 있다[2]. 수막주위 감염은 부비동염, 유양돌기염, 만성중이염 등으로 인해 두개골, 골막으로의 직접 전파 혹은 혈액을 통한 전파로 세균수막염을 일으킬 수 있다. 국내에서도 염증코용종, 사상판결손 등에 의한 재발 세균수막염이 보고된 바 있다[3,4]. 이돌기의 골수염에 의한 세균수막염은 드물게 보고된 바 있고 수막염 증상과 함께 경부통이 나타나는 것이 특징적이다[5-7]. 본 환자의 초회 감염 당시에는 C1-2의 아탈구를 경부통의 원인으로 보았고, 감염의 병소로 의심하지 않았다. 그러나 본원에서 시행한 MRI에서 골 미란과 주변 연부조직의 조영증강이 확인되었고, 뼈 스캔에서 섭취 증가가 보여 해당 병변의 감염을 의심할 수 있었다.
화농성 골수염의 가장 흔한 원인균은 황색포도상구균(Staphylococcus aureus)으로 알려져 있다. 본원에서 시행한 뇌척수액 및 혈액배양 검사에서 균이 동정되지는 않았으나 이는 내원 1주일 전까지 타 병원에서 항생제를 사용한 기왕력이 있어(Fig. 1) 균이 배양되지 않은 것으로 보았다. 이러한 이유와, 첫 발병 당시 뇌척수액에서 MSSA가 동정되었던 점을 고려해서 MSSA를 원인균으로 보고 항생제를 사용하였고, 환자의 임상 증상이 호전되어 최종적으로 화농성 골수염에 의한 재발 세균수막염으로 진단할 수 있었다.
경추의 골수염, 그중 이돌기의 골수염은 드물어서 의심하지 않는다면 진단을 놓치게 될 위험이 있다. 진단이 지연될 경우 경막외 농양으로 진행할 수 있으며 심한 신경학적 후유증이 남을 수 있고, 심한 경우 사망까지 이를 수 있어 조기 진단이 중요하다. 의심이 되는 경우 적절한 항생제를 신속히 투여하여야 하며 일반적으로 6주 동안의 치료를 권고하고 있다. 수술적 치료는 골수염에 의한 농양이나 괴사가 발생한 경우, 척수압박에 의한 신경학적 증상이 있는 경우, 적절한 항생제 치료에도 증상이 악화되거나 재발하는 경우 등에 고려할 수 있다[8].
본 증례는 재발 세균수막염 환자에서 화농성 이돌기 골수염을 진단하여 2주간의 정맥 내 항생제 투여 및 연이은 3개월간의 경구항생제 투약으로 치료한 증례로, 재발 세균수막염 환자에서 적극적인 영상 검사를 통해 기저의 원인을 파악하고, 원인에 따른 적절한 치료를 해야 한다는 점을 시사한다. 또한 지속적인 경부통을 호소하는 환자에게 세균수막염이 발생한 경우, 드물지만 이돌기의 골수염이 원인이 될 수 있음을 고려한다면 감별 진단에 도움이 될 것으로 사료된다.
