미세다발혈관염과 연관되어 발생한 다발뇌경색
Multiple Cerebral Infarction Associated with Microscopic Polyangiitis
Article information
미세다발혈관염(microscopic polyangiitis)은 주로 소혈관을 침범하는 전신적 괴사혈관염으로 주로 폐와 신장을 침범하는 질환이다. 미세다발혈관염은 드물지만 신경계를 침범할 수 있으며, 허혈뇌졸중과 뇌내출혈, 뇌지주막하출혈과 같은 출혈뇌졸중의 형태로 발생한다. 미세다발혈관염이 동반된 급성기 뇌경색의 치료로 항혈소판제를 사용할 경우 효과가 분명하지 않고, 출혈변환의 가능성을 염두해야 하며, 빠른 진단을 통해 면역억제제 치료를 시작해야 증상의 악화 및 추가적인 신경계침범을 막을 수 있다. 본 증례에서는 허혈뇌졸중의 형태로 발생한 미세다발혈관염의 사례를 통해 진단과 치료 과정에 대한 경험을 공유하고자 한다.
증 례
특별한 기저질환을 모르고 지내는 71세 남성이 피로감, 체중 감소 및 구음장애를 주소로 내원하였다. 환자는 한 달 전부터 피로감과 허리통증으로 정형외과 의원에 방문하여 혈액검사와 가슴X선검사를 하였으며, 두 번의 신경차단시술을 받았다. 당시 혈액검사 결과 C반응단백질의 증가를 보였으며 가슴X선에서 양측 폐하부의 저음영이 관찰되었다. 내원 1주일 전부터는 평형이상을 보였으며, 3일 전부터 구음장애와 양손의 저림 증상을 보여 본원으로 내원하였다.
이후 시행한 혈액검사에서 백혈구 증가(23.6×103/mm3), C반응단백질의 증가(12.0 mg/L), 적혈구침강속도의 증가(120 mm/h)와 혈청 D-이합체의 증가(492 ng/mL)를 보였다. 소변검사에서는 현미경적 혈뇨(20-29 /HPF)와 단백뇨(1+)가 보였으며, 이외 전해질검사, 간기능검사, 갑상샘기능검사, 신기능검사는 정상이었다. 항핵항체(anti-nuclear antibody), 루푸스항응고인자(lupus anticoagulant)는 양성이었으며, 류마티스인자(rheumatoid factor)는 48.94 IU/mL, 항호중구세포질항체(anti-neutrophil cytoplasmic antibody, ANCA)는 242 IU/mL로 상승되었다.
흉부 컴퓨터단층촬영에서는 양측 폐하부에 흉막밑그물음영(subpleural reticular opacity)과 양측 폐상부에 큰공기집을 동반한 폐기종이 관찰되었다. 복부 컴퓨터단층촬영에서는 암을 의심할 만한 소견은 보이지 않았다. 뇌 자기공명영상에서는 우측 뇌교, 양측 기저핵과 피질하의 다발뇌경색(Fig.)이 관찰되었으며, 흉벽경유심초음파에서는 이상 소견은 보이지 않았다.
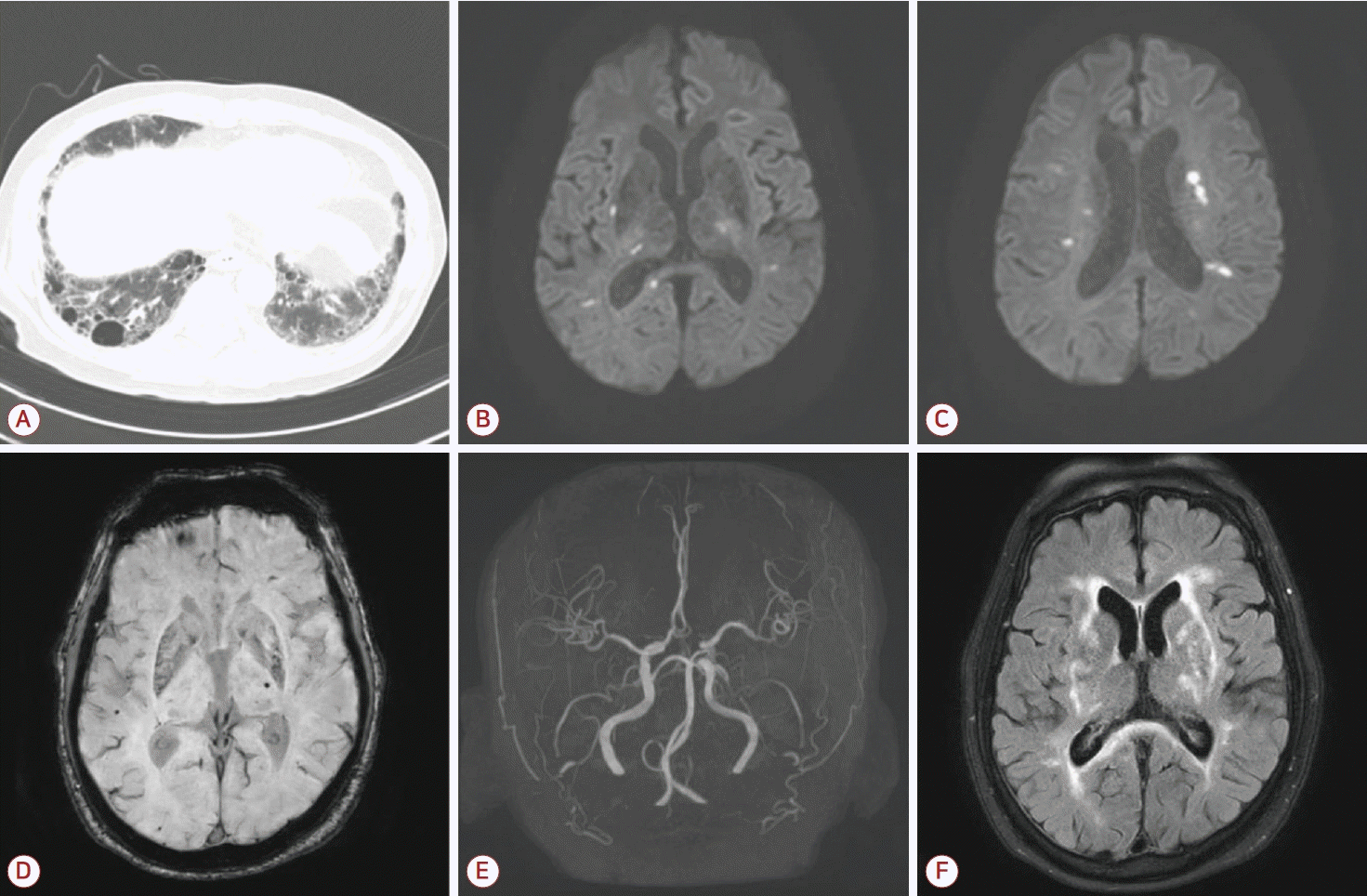
(A) Chest CT shows subpleural reticular opacities and honeycombing in both lower lungs. (B, C) Diffusion-weighted imaging shows multifocal cerebral infarction. (D) Susceptibility-weighted imaging shows microbleedings on left thalamus and right temporal cortex. (E) MRA shows no vascular abnormalities. (F) FLAIR imaging shows severe white matter hyperintensities. CT; computed tomography, MRA; magnetic resonance angiography, FLAIR; fluid-attenuated inversion recovery.
항호중구세포질항체의 증가와, 육아종, 호산구증을 동반하지 않는 폐사이질섬유화를 바탕으로 미세다발혈관염으로 진단하였다. 처음 뇌 자기공명영상에서 다발뇌경색을 확인하여 급성기 뇌경색 치료를 위해 항혈소판제인 아스피린과 클로피도그렐을 5일간 사용하였으나, 미세다발혈관염으로 진단 후 출혈변환에 대한 위험성과 불충분한 예방 효과로 중단하였다. 이후 프레드니솔론 1,000 mg을 정맥으로 30분간 3일 투여하였으며, 사이클로포스퍼마이드 500 mg을 투여하기 시작하였다. 이후 프레드니솔론은 일주일 간격으로 10 mg씩 감량하였으며, 프레드니솔론 정맥 투여 이후 10일 뒤 C반응단백질은 정상화되었다.
고 찰
미세다발혈관염은 전신적으로 주로 소동맥을 침범하는 혈관염으로 드물지만 중추신경계를 침범할 수 있다[1]. 이 경우 뇌내출혈이나 지주막하출혈과 같은 출혈 양상[2,3] 혹은 뇌경색과 같은 허혈 양상으로 나타날 수 있다[4]. 뇌졸중이 동반된 미세다발혈관염의 경우 면역억제제를 사용하는 것이 예방 효과가 있으며, 항혈전제의 예방 효과는 확실하지 않다[5]. 하지만 미세다발혈관염은 깊은정맥혈전증과 페혈전색전증이 동반되는 경우가 있으며, 이와 같은 경우에는 단기적으로 항응고제의 병용을 고려할 수 있고[6], 뇌내동맥류의 혈전으로 인하여 발생한 뇌경색의 경우에도 저용량의 아스피린 사용을 고려할 수 있다는 점에서7 상황에 따라 위험 편익을 고려하는 것이 필요하다. 체중 감소, 열과 같은 전신 증상과 폐섬유화를 동반한 다발뇌경색의 경우, 뇌경색의 위험인자가 없는 환자에게서는 ANCA관련혈관염을 의심해보아야 한다. 특히 본 증례와 같이 미세다발혈관염에 의한 뇌경색인 경우 빠른 진단을 통해 면역억제제를 사용하는 것이 중요하며, 이외 다른 동반질환을 고려하여 항혈전제의 사용을 고려하는 것이 필요하다.