| J Korean Neurol Assoc > Volume 41(1); 2023 > Article |
|
Abstract
Anti-N-methyl-D-aspartate receptor (NMDAR) encephalitis is a neuroinflammatory disease mediated by autoantibodies against the NMDAR, typically presenting with psychiatric symptoms, cognitive dysfunction, and motor dysfunction. These neuropsychiatric symptoms may be mimicked by drug abuse, and the development of anti-NMDAR encephalitis may be triggered by certain substance use. Here we report a case of anti-NMDAR encephalitis who developed neuropsychiatric symptoms after illicit substance use, the first report in Korea.
항NMDA수용체뇌염(anti-N-methyl-D-aspartate receptor encephalitis)은 N-methyl-D-aspartate (NMDA)수용체의 소단위인 GluN1에 대한 자가항체와 연관되어 발생하는 신경염증질환이다. 젊은 여성에서 호발하며, 빠르게 진행하는 정신병 증상, 인지기능장애, 운동기능장애 등이 특징적으로 나타난다. 뇌자기공명영상에서의 이상이나 뇌척수액검사에서 뇌척수액세포증가증 또는 단백질 증가, 뇌파검사에서 extreme delta brush 소견이 동반될 수 있으며, 난소의 기형종을 포함한 종양이나 단순포진뇌염과의 관련성이 알려져 있다[1].
초기에 나타나는 정신병 증상으로 인하여 항NMDA수용체 뇌염 환자를 조현병 등 정신질환으로 오인하는 경우도 잦으며, 불법적인 마약류 투약에 의하여 항NMDA수용체뇌염의 진단이 늦어지거나 증상 발현이 촉진되었을 가능성을 제시하는 보고들도 있다[2-4]. 한편, 케타민은 비경쟁적 NMDA수용체길항제로, 마취 및 진통 작용이 있는 환각제이며[5], 암페타민 계열의 약물은 도파민, 노르아드레날린, 세로토닌 수용체에 간접적으로 작용하는 각성제이다[6].
저자들은 메스암페타민(일명 ‘필로폰’), 케타민, 메틸렌디옥시메스암페타민(일명 ‘엑스터시’)을 투약하였다고 진술한 환자에서 항NMDA수용체뇌염을 진단한 증례를 경험하였다. 이는 국내에 보고된 바가 없으며, 마약류 투약과 관련한 자가면역뇌염 발생의 가능성을 고려하는 것이 중요하다고 생각하여 이를 보고한다.
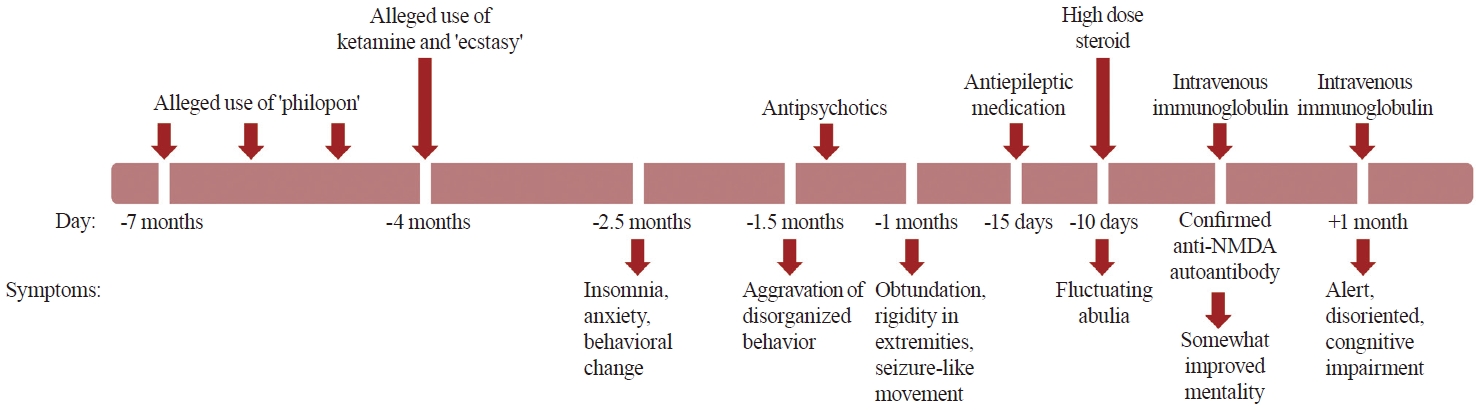
18세 여자 환자가 이상행동, 불안, 불면 및 혼동으로 본원 정신과 입원 중 반복적인 긴장증과 경련으로 신경과에 진료 의뢰되었다. 내과질환력은 없었으나, 환자의 보호자는 환자가 불안, 불면 등의 첫 증상이 발현하기 약 5개월 전부터 3개월간 한 달에 한 번꼴로 필로폰을 투여하였으며, 이후 한 차례 케타민과 엑스터시를 투여하였다고 진술하였다(Fig. 1).
타원을 첫 방문하였을 당시에는 마약 투약력에 대한 이야기를 하지 않았다고 하며, 환자는 정신과 진료 후 조현병으로 진단받고 올란자핀, 쿠에티아핀, 리스페리돈, 아리피프라졸을 포함한 항정신병약제를 투약하였다. 그러나 치료에도 와해된 행동이 점차 악화되고 불러도 대답하지 않는 등 반응이 없는 모습을 보이며, 섭씨 37.8도의 미열이 동반되어 본원 정신과로 전원하였다. 이후 본원 정신과에서 할로페리돌 및 팔리페리돈 주사 치료 등을 시행하였으나 호전은 보이지 않았다.
신경계진찰에서 의식은 명료하였으나 둔하고 반응이 저하된 모습을 보였으며, 이러한 모습은 때에 따라 변동적이었다. 근력은 대체로 정상이나 양측 상하지가 전반적으로 경직된 양상이었으며, 병적반사는 나타나지 않았다. 혈액검사에서 본원에 처음 입원하였을 당시에는 아스파트산아미노기전달효소(70 U/L) 및 알라닌아미노기전달효소(45 U/L), 크레아틴인산화효소(1,086 U/L)가 상승되어 있었으나, 신경과에 진료 의뢰되었을 때에는 모두 정상 범위로 호전되었다. 두 차례 시행한 요추천자검사에서 뇌척수액 내 백혈구, 단백질 및 포도당 수치는 정상 범위였으며, 올리고클론띠 역시 나타나지 않았다. 마지막 마약 투약으로 진술한 날로부터 최소 3개월 이상 경과한 상태로, 소변독소간이검사에서 벤조다이아제핀 양성 이외에 메스암페타민 등은 모두 음성이었다. 뇌자기공명영상에서 특이 소견은 없었으며, 흉부 및 복부전산화단층촬영에서 확인되는 종양은 없었다. 처음 진행한 뇌파검사에서는 전반적인 서파가 관찰되었고 뇌전증파는 없었으며, 이후 추적한 검사에서는 extreme delta brush 소견이 의심되었다(Fig. 2).
환자의 경련 조절을 위하여 항경련제를 투여하였고, 자가면역뇌염의 가능성을 고려하여 5일간 고용량스테로이드 치료(메틸프레드니솔론 1,000 mg/day)를 시작하였다. 이후 항 NMDA수용체 자가항체 양성이 확인되어 면역글로불린 치료(5일간 400 mg/kg/day)를 진행하였다. 환자의 정신병 증상 및 신경계장애는 서서히 호전되어 기억력 및 계산 능력의 저하 등 인지기능 저하를 보이다가, 두 번째 면역글로불린 치료(2일간 1 g/kg/day) 이후 이 역시 상당히 호전되었다(Fig. 1).
본 증례는 수개월간 필로폰, 케타민, 엑스터시를 투약하였다고 하는 환자가 투약 수개월 뒤부터 정신병 증상이 나타나자 조현병으로 오인하여 진단한 사례이다. 질환 초기에 검사한 뇌척수액검사, 뇌자기공명영상검사, 뇌파검사 등에서 모두 특별한 이상이 나타나지 않았다는 점과 환자의 마약 투약과 관련된 증상 가능성에 대한 고려가 진단을 늦추었다.
항NMDA수용체뇌염은 젊은 여성에서 이상행동, 불면증, 경련 등 신경계 또는 정신병 증상이 나타나는 것이 특징적이다[1]. 한편, 마약의 오남용에 의하여서도 비슷한 증상이 나타날 수 있음이 알려져 있는데, 대표적으로 암페타민에 의하여 독성 증상이 나타나는 경우 안절부절하며 떨림, 불면과 같이 신체 정신적으로 항진된 모습을 보이다가, 중증 독성에서는 환각, 망상, 사고 과정의 변화 등이 나타나 편집형조현병과 혼동할 수 있다. 엑스터시는 중추신경계에서 세로토닌과 도파민을 분비하여 들뜬 기분을 유발하고, 투약에 의한 독성 증상으로 경련, 뇌출혈, 정신병 증상이 발현됨이 보고되었다[7].
케타민이나 펜시클리딘과 같이 NMDA수용체에 길항제로 작용하는 약물의 작용은 항NMDA수용체 자가항체의 작용과 상당히 유사하며, 케타민 독성에 의해 변연계, 속섬유막 대뇌백질 등 위치에서 항NMDA수용체뇌염에서 나타나는 것과 유사한 영상 소견이 보인다[2,8]. 또한, 뒷받침하는 근거는 부족하나 오락 목적으로 투약한 마약이 면역계에서 항원결정부위로 작용하여 형질세포를 과자극함으로써 자가면역뇌염을 유발할 가능성에 대한 주장도 제기된 바가 있어 이에 대해서도 고려해 볼 수 있다[3]. 케타민과 같은 약제는 NMDA수용체에 직접적으로 작용하여 NMDA수용체의 기능을 저하시키는 반면, 병적자가항체의 경우 세포막의 수용체 수 자체를 감소시킨다는 차이가 있으나[8], 본 증례 환자에서 케타민 투약으로 인한 면역계의 교란으로 발생한 항NMDA수용체뇌염의 가능성에 대한 고려 역시 필요할 것으로 생각하며, 유발 기전에 대하여서는 후속 연구가 필요하겠다.
한국의 경우 다른 나라에 비하여 불법적인 마약 투약이 흔치 않아 임상 의사들이 이러한 사례에 익숙하지 않을 것이라 생각한다. 본 증례 환자의 경우 보호자에 의하여 마약 투약력이 진술되었을 뿐, 정확한 투약 기간과 용량에 대한 정보는 알지 못한다는 데에 한계가 있겠다. 그러나 신경과 의사들도 환각 및 각성 작용이 있는 마약 투약으로 인하여 발생할 수 있는 증상들에 관심을 가질 필요가 있으며, 관련 병력을 가진 환자에서 신경계증상이 나타나는 경우 자가면역뇌염을 포함한 기질적 원인 가능성에 대한 고려가 반드시 필요하다는 것을 상기 시켜준다는 데에 의의가 있다.
REFERENCES
1. Dalmau J, Armangué T, Planagumà J, Radosevic M, Mannara F, Leypoldt F, et al. An update on anti-NMDA receptor encephalitis for neurologists and psychiatrists: mechanisms and models. Lancet Neurol 2019;18:1045-1057.


2. Al-Diwani A, Handel A, Townsend L, Pollak T, Leite MI, Harrison PJ, et al. The psychopathology of NMDAR-antibody encephalitis in adults: a systematic review and phenotypic analysis of individual patient data. Lancet Psychiatry 2019;6:235-246.



3. Hau L, Csabi G, Rozsai B, Stankovics J, Tenyi T, Hollody K. Anti-N-methyl-D-aspartate receptor encephalitis and drug abuse - the probable role of molecular mimicry or the overstimulation of CB receptors in a 17-year-old adolescent - case report. Neuropsychopharmacol Hung 2016;18:162-164.

4. Lester P, Franks AM, Rollyson W, Barbour JK, Curry MB. Anti-Nmethyl-D-aspartate receptor encephalitis: a diagnosis obscured by concomitant recreational drug use. MJM 2021;7:18.

5. Zorumski CF, Izumi Y, Mennerick S. Ketamine: NMDA receptors and beyond. J Neurosci 2016;36:11158-11164.



6. Cruickshank CC, Dyer KR. A review of the clinical pharmacology of methamphetamine. Addiction 2009;104:1085-1099.


7. Ropper AH, Klein J, Samuels MA, Prasad S. Adams and Victor’s principles of neurology, 11th ed. New York: McGraw-Hill Education LLC, 2019;1233-1236.
Figure 1.
The time course from the alleged illicit substance use to the diagnosis and treatment of anti-NMDA receptor encephalitis. The neuropsychiatric symptoms developed months after the drug abuse. She did not respond to antipsychotics. Her symptoms gradually improved after high dose steroid and intravenous immunoglobulin treatment. NMDA; N-methyl-D-aspartate.
- TOOLS
-
METRICS

-
- 0 Crossref
- 0 Scopus
- 218 View
- 6 Download
- Related articles
-
Anti-N-methyl-D-aspartate Receptor Encephalitis after Herpes Simplex Virus Infection2018 May;36(2)




 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



