비대칭 시신경 유두부종으로 나타난 편측 대뇌정맥 혈전증
Unilateral Cerebral Venous Thrombosis Presenting with Asymmetric Papillary Edema in Optic Nerve
Article information
대뇌정맥 혈전증(cerebral venous thrombosis)의 임상 증상은 의식 변화, 편측 혹은 양측 사지마비, 두통, 경련과 같은 증상, 혹은 시신경 유두부종(papilledema)과 같이 다양하게 나타난다[1]. 뇌정맥 혈전증 환자의 약 28%에서 시신경 유두부종이 발생한다고 알려져 있으며, 뇌척수액압이 증가함에 따라 양안에 시신경 유두부종이 대칭적으로 발생한다[1]. 이와 같이 양안성 시신경 유두부종은 대뇌정맥 혈전증으로 인한 두개내압상승, 또는 독소, 종괴침윤, 악성 고혈압이 주된 원인으로 알려져 있다[2]. 반면 단안성 시신경 유두부종은 시신경염, 앞허혈 시신경병증, 감염, 망막 정맥 폐쇄가 주된 원인들이다. 저자들은 한쪽에 저명한 시신경 유두부종이 있는 환자에서 동측 뇌정맥 혈전증을 진단하였기에 보고하고자 한다.
증 례
36세 남자가 내원 7일 전부터 서서히 진행한 두통으로 응급실에 왔다. 전두부를 중심으로 한 깨질 듯한 양상의 두통이 있었으며 점차 심해져 시각 아날로그 척도(visual analogue scale) 7점 정도로 지속되었다. 고혈압, 당뇨, 고지혈증, 심장병과 같은 뇌졸중 위험인자는 없었다. 최근 부비동, 유양돌기, 중이염, 두부외상 같은 두경부 감염과 연관된 과거력도 없었다. 환자는 복용 중인 약물도 없었다. 환자의 활력징후는 정상이었고, 혈액검사에서도 전혈구계산, 일반화학검사와 전해질검사 모두 정상이었다. 신경계진찰에서는 좌측 손가락 끝과 허벅지에 저린감을 호소하였으나 불편감은 심하지 않았다. 안구운동장애는 없었고 시력은 우안 0.8 좌안은 0.6으로 환자의 기존 시력과 동일하였다. 시행한 시야검사(visual field examination)에서도 정상 소견이었다.
검안경검사와 광각안저촬영(widefield fundus photography) 상 우측 시신경 유두부종은 저명하지 않았고, 좌측에서만 저명한 시신경 유두부종이 보였다(Fig. A). Frisen척도에 따르면, 환자는 좌안에서 시신경 유두를 가로지르는 주요 혈관이 한 개 이상 불분명해지고, 주변 유두륜(circumferential halo)이 저명하게 보이는 상태로 3등급, 우안은 시신경 주변에 유두륜이 저명하지 않아 1등급으로, 양측 유두부종의 비대칭이 있었다[3]. 빛간섭단층촬영(optical coherence tomography)에서는 망막신경 섬유층의 두께가 우측 146 μm, 좌측 387 μm로 좌측 유두부종이 더 심하였다(Fig. B). 형광안저촬영(fluorescein angiography) 에서도 좌측 시신경 유두에서만 후기(late phase) 과형광 소견이 관찰되었다. 이외 양안의 혈관에서 충만결손(filling defect)은 보이지 않았다(Fig. C).
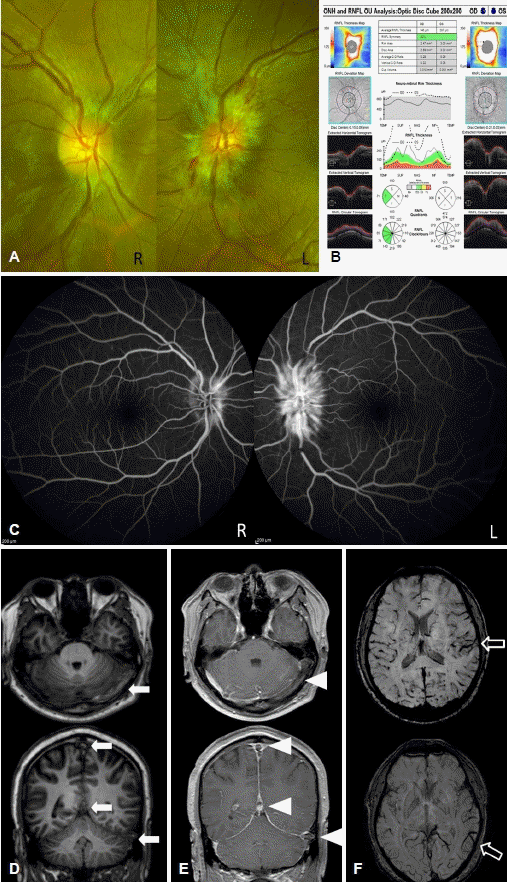
(A) Fundus examination of the patient shows more definite papilledema on the left by loss of major vessels as they leave the disc. (B) The optical coherence tomography (OCT) also shows asymmetric papilledema. Average RNFL thickness of OD is 146 μm, and average RNFL thickness of OS is 387 μm. (C) The fluorescein angiography (FAG) showed hyperfluorescence on the left optic disc and no filling defect in the angiogram. (D) Non-enhanced T1-weighted MRI show heterogenous signal intensity in left transverse sinus and superior (arrows). (E) Gadolinium-enhancement T1-weighted MRI show diffuse filling defects in the same area (arrowheads). (F) Susceptiblitiy-weighted MRI reveal congestion of transcerebral and cortical veins (empty arrows). R; right, L; left, RNFL; retinal nerve fiber layer, OD; oculus dexter, OS; oculus sinister, S; superior, N; nasal, T; temporal, I; inferior, MRI; magnetic resonance imaging.
이에 편측 시신경염 의심 하에 시신경 조영증강 여부 등을 확인하기 위해 뇌 자기공명영상을 촬영하였다. 뇌 자기공명영상에서 T1강조영상에서는 상시상정맥동(superior sagittal sinus), 곧은 정맥동(straight sinus), 좌측 가로 정맥동(left transverse)과 구불 정맥동(sigmoid sinus)에서 불균일(heterogenous) 고신호강도가 관찰되었다(Fig. D). 조영 후 T1강조영상에서는 같은 영역에 충만결손(filling defect)이 관찰되었다(Fig. E). 자화율 강조영상(susceptibility weighted images)에서는 양측으로 경대 뇌정맥(transcerebral vein)과 피질정맥(cortical vein)의 울혈(congestion)이 보였다(Fig. F). 시신경과 시신경 주위의 미만성 조영증강은 보이지 않았다.
혈액응고와 관련된 항트롬빈 결핍, 단백질C 결핍, 단백질S 결핍 소견은 없었다. 항지질항체 증후군이나 전신 홍반루푸스, 베체트, 쇼그렌증후군을 시사하는 검사도 정상이었다. 섬유소원분해산물(fibrinogen degradation production) (7.60 μg/mL), D이합체(4.173 mg/L) 수치만 경도 상승하였다. 이에 편측 유두부종을 동반한 뇌정맥 혈전증으로 최종 진단하였다. 환자는 항응고 치료를 위해 헤파린을 정주하였으며, 두개내압 조절을 위해 만니톨을 투약하였다. 치료 시작 5일째까지 두통과 경미한 좌측 손가락, 허벅지 저림 증상이 지속하였으나 7일 이후부터는 해당 증상들이 점차 호전되었다. 헤파린은 총 14일까지 투약하였고 이후에는 와파린 경구투약을 유지하며 퇴원하였다.
고 찰
뇌정맥 혈전증의 증상은 매우 다양하게 나타난다. 두통은 성인 환자의 약 90%에서 나타나는 가장 흔한 비특이적 증상이다. 두통은 대부분 다른 신경학적 이상과 동반되며, 두개내압상승으로 인한 양측성 시신경 유두부종, 복시가 대표적이다. 이외에도 드물지만 편마비나 실어증이 동반된다[1]. 뇌압이 상승하면 시신경의 유두 부종이 발생할 수 있다. 상승된 두개내압이 시신경집(optic nerve sheath)으로 부하되고, 이는 신경내에서 축삭형질 흐름(axoplasmic flow)이 파괴한다. 이에 따라 축삭이 부풀고 수분, 단백질, 세포내 물질들이 시신경 유두(optic disc)의 세포외 공간으로 유출되면 시신경 유두(optic disc)부종을 일으킨다[4].
두개내압상승에 따른 시신경 유두부종은 대부분 양측성으로 나타난다[5]. 따라서 일측성 유두부종은 시신경 유두부위의 혈관성 혹은 염증질환, 안와내종양에 의한 시신경 압박이나 감염을 먼저 고려하게 된다. 일반적으로 시신경염은 일측성 시력과 색각저하, 시야장애가 동반되며 안구 운동통증이 흔하다. 허혈시신경 병증도 시력, 시야, 색각장애가 종종 동반된다. 본 증례는 편측 유두부종은 있었으나, 시력검사, 시야검사상 정상이었다. 조영증강 뇌 자기공명영상에서도 시신경염이나, 안와내종양, 감염 등을 시사할 만한 소견은 보이지 않았다. 또한 안저검사나 형광안저조영술에서 안구 내 동맥이나 정맥의 폐쇄를 시사할 만한 소견도 없었다. 478명의 특발성 두개내압상승 환자를 분석한 연구에서는 약 10%가 비대칭 시신경 유두부종을 보였다. 해당 연구에서는 시신경집(optic nerve sheath)의 기형, 정맥굴(venous sinuses)의 이상, 양안의 시브로사층(lamina cibrosa)의 차이로 인하여, 시신경으로 두개내압이 비대칭적으로 전달될 것이라는 가설들이 제시되었다.
상시상정맥동(superior sagittal sinus)과 양측 가로 정맥동(transverse sinus)을 포함한 광범위 뇌정맥 혈전증 환자에서 편측 시신경 유두부종이 보고된 적이 있다[6]. 이와는 달리, 증례 환자는 좌측 뇌정맥계에 편중된 혈전에 의해 편측성 유두부종이 발생하였다. 안구로 공급되었던 혈액은 위 아래의 안정맥을(ophthalmic vein)을 거쳐 해면 정맥굴(carvenous sinus)로 흐르고 다시 위 아래 추정맥동(petrosal sinus)을 거쳐 가로 정맥동(transverse sinus)과 구불 정맥동(sigmoid sinus)으로 흐른다. 즉, 광범위한 정맥혈전이 아니더라도, 편측 정맥 흐름이 반대편에 비해 상대적으로 정체되면, 병변측 시신경 유두부종이 발생할 가능성이 있음을 시사한다.
본 증례 환자는 한쪽에 편중된 뇌정맥 혈전증으로 동측 유두부종이 발생하였다. 편측성 시신경 유두부종은 시신경염, 앞허혈 시신경병증, 안구 주위감염, 망막 정맥 폐쇄 등의 질환이 먼저 고려되어 뇌정맥 혈전증의 진단이 늦어질 가능성이 있다. 이에 저자들은 두통이나 경미한 신경학적 이상 소견을 동반한 환자에서 검안경검사로 편측성 시신경 유두부종이 보일 경우 뇌정맥 혈전증의 가능성 또한 반드시 고려하여야 할 것으로 생각한다.