| J Korean Neurol Assoc > Volume 36(3); 2018 > Article |
|
대뇌혈관 폐색에 의한 뇌경색이 발생한 소아 환자에서의 혈전제거술은 아직까지 명확한 진료지침이 마련되어 있지 않으며, 18세 미만의 환아에서 정맥내혈전용해술은 금기로 되어있다. 하지만, 최근 성인의 동맥내혈전제거술과 관련된 대규모 무작위연구 결과에서, 동맥내혈전제거술이 급성기 뇌경색에 효과적인 것으로 알려지면서[1], 소아 뇌경색 환자의 치료법으로 동맥내혈전제거술의 효과에 대한 기대도 증가하고 있다. 저자들은, 우측 중대뇌동맥 폐색으로 인한 뇌경색으로 내원하여 동맥내혈전제거술을 시행한 11세 여자 환아 증례를 경험하여 보고한다.
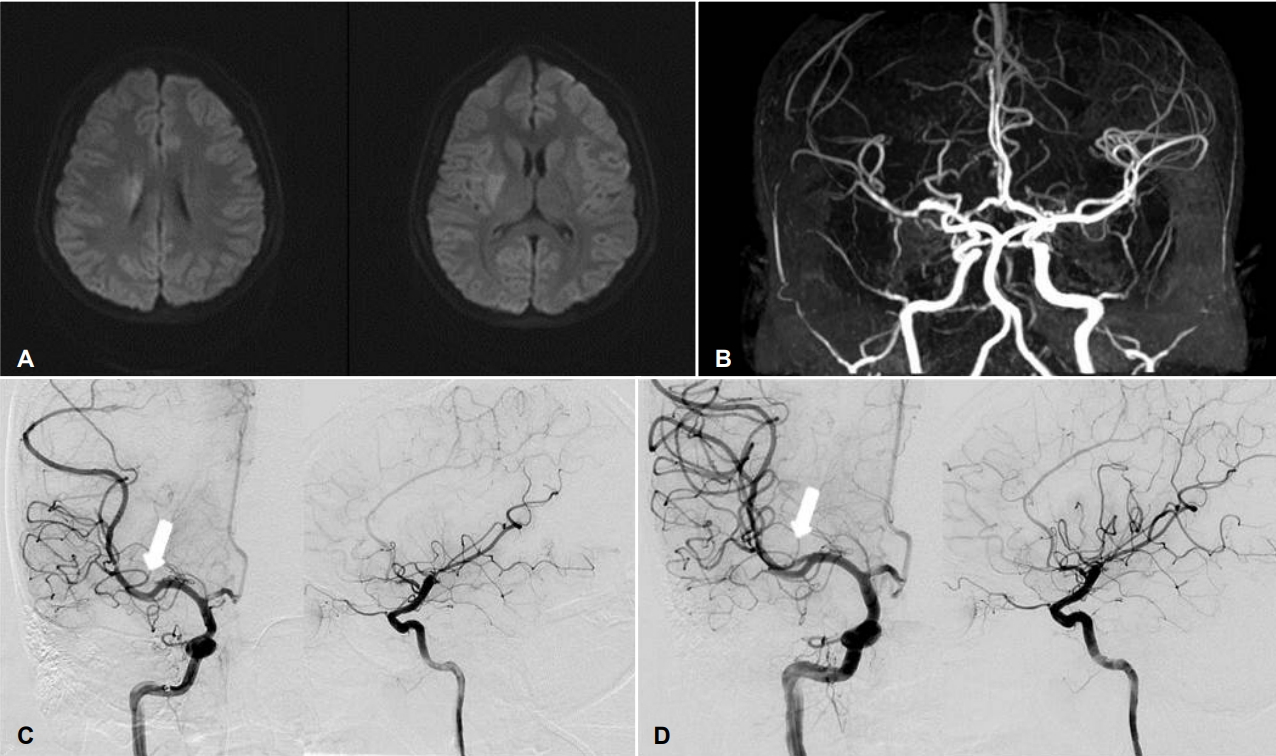
이전 특이병력이 없던 11세 여자가 학교에서 체육 수업 중 발생한 좌측 상하지의 위약감으로, 증상 발생 80분째 본원 응급실을 내원하였다. 환아는 오른손잡이며 몸무게는 67 kg로 나이에 비해 다소 통통한 체격이었다. 내원 당시 혈압은 153/97 mmHg이고, 맥박은 103 회/분, 체온은 36.3℃였다. 신경학적 진찰에서, 환아의 의식수준은 정상이었으나, 중등도의 좌측 중추안면마비와 구음장애가 있고, 좌측 상하지 위약은 medical research council grade II였으며, National Institute of Health (NIH) 뇌졸중척도는 9점이었다. 내원 직후 시행한 뇌 CT상 출혈 병변은 없었으며, Alberta Stroke Program Early CT 점수는 9점이었다. 급성뇌경색으로 판단되었으나, 18세 미만의 환아로 정맥내혈전용해술은 시행하지 않았다. MRI의 확산강조영상(diffusion-weighted image)에서 우측 기저핵과 뇌실 주변부를 포함한 중대뇌동맥영역에 뇌경색이 있었고(Fig. A), 뇌자기공명혈관조영술에서 우측 중뇌동맥의 상행분지폐색 소견이 관찰되었다(Fig. B). MRI를 시행하면서 의식이 저하되고 우측 안구편위가 생기면서 NIH 뇌졸중척도가 12점으로 악화되었으며, 임상적으로 임상-확산불일치(clinical-diffusion mismatch)가 있다고 판단하여 증상 발생 150분째, 동맥내혈전제거술을 시행하였다. 뇌혈관조영술에서, 우측 중대뇌동맥 상행분지의 폐색과 함께 하행분지의 협착과 저속관류(slow flow)가 확인되었고(Fig. C), Solitaire stent를 사용하여 혈전제거술을 시행하여, 상행분지는 재개통하였으나, 저속관류는 지속되었다(Fig. D). 혈전제거술 시행 중 다른 혈전용해제는 사용하지 않았으며, 시행 뒤 thrombolysis in cerebral infarction (TICI) 등급은 2b였다. 시술 직후 환아의 NIH 뇌졸중척도는 변화가 없었으며, 신경계중환자실로 이동하여 아스피린 100 mg, 클로피도그렐(clopidogrel) 75 mg, 아토르바스타틴(atorvastatin) 40 mg를 포함한 약물치료를 시작하였다. 시술 후 24시간째 검사한 NIH 뇌졸중척도는 7로 호전되었으며, 시술 4일 뒤 MRI를 검사에서 출혈변환(hemorrhagic transformation)은 없었고, 혈관의 재협착이나 폐색은 발생하지 않았다. 혈액검사, 응고장애검사, 심초음파, 24시간심전도, 식도경유심초음파를 검사하였으나 특이 소견은 없었다. 환아는 시술 후 별다른 신경학적 악화 없이 내원 13일째 재활의학과로 전과되었고, 전과 당시 좌측 상하지 위약은 남아있었으나 보조기구 없이 평지를 걸을 수 있었고, 구음장애와 안면마비는 완전 회복되어 NIH 뇌졸중척도는 5점이었다. 내원 38일째 환아는 본원에서 퇴원하여 재활병원으로 전원하였고, 증상 발생 3개월째 외래에서 측정된 수정 Rankin 척도(modified Rankin Scale, mRS)는 3점이었다.
소아에서의 급성뇌경색은 연간 발생률이 10만명 당 1.6명 정도로 드문 질환으로 알려져 있다[2]. 소아에서는 섬유소용해계(fibrinolytic system)가 미성숙된 상태로, 성인과 비교하여 기저 조직플라스미노겐활성제(tissue plasminogen activator, tPA) 수치가 감소되어 있으며, tPA 저해제(plasminogen activator inhibitor-1)의 수치가 증가되어 있으며[3], 분포용적과 간에서의 약물 청소율이 증가되어 있는 것으로 알려져 있다[4]. 이러한 이유들로 인하여, 소아에서의 정맥내혈전용해술의 이점은 논란이 있다. 또한, 성인에서의 급성뇌경색에 대한 동맥내혈전제거술의 효과는 여러 무작위연구를 통하여 증명되었으나, 이와 반대로 소아에서의 급성뇌경색에 대한 동맥내혈전제거술에 대한 효과 및 안정성은 소아의 특수성 및 환아 모집의 부족 등으로 인하여 아직까지는 그 근거가 미약한 실정이다.
외국의 경우에 따르면, 소아 뇌경색 환아의 기계적혈전제거술에 대한 종설이 발표된 이후[5], 이에 대한 수많은 보고들이 발표되고 있다. Satti 등[6]이 발표한 연구에 따르면, 29명의 기계적혈전제거술을 시행받은 환아들 가운데, TICI 등급 2b/3인 경우는 22명(75.9%)이었으며, 3개월째 mRS가 확인된 23명의 환아 중 양호한 예후를 보인 mRS 0-2점인 환아는 20명(86.7%)이었다. 이 연구에서 환아들의 평균 NIH 뇌졸중척도는 평균 18.1점이었으며, 증상 발생 후 제거술 시작 시간은 평균 8.8시간이었다. 또, 최근 발표된 24예의 기계적혈전제거술에 대한 분석보고에서 8세 이상이 74%였고, 시술 전 신경학적 악화가 있던 경우가 20%였다. 시술에 사용된 도구는 stent retriever가 64%, penumbra가 36%였으며, 최종적으로 NIH 뇌졸중척도가 4점 이상 좋아진 경우는 88%였다[7]. 국내의 경우 4세 남아의 심장점액종에 의한 뇌경색에서 기계적혈전제거술을 시행하여 초기 NIH 뇌졸중척도가 16에서 6개월째 mRS가 1로 호전된 경우를 보고하였으며, 뇌전증 증세를 보인 6세 남아에서 기계적 혈전제거술을 시행한 경우도 보고되었다.
본 증례의 경우, 증상 발생 후 신경학적 악화로 인해 시술 시작 시 NIH 뇌졸중척도는 12점이였고, 혈전제거술의 시작은 증상 발생 2.5시간으로 비교적 빨랐다. 혈전제거술은 solitaire stent를 이용하였고, 시술 후 뇌혈관의 TICI 등급은 2b였다. 신경학적악화 없이 초기 24시간에 NIH 뇌졸중척도 4점 이상의 증상 호전이 있었다. 본 증례는 소아에서의 급성뇌경색에 대한 동맥 내 혈전제거술이 학령기 아동에서도 효과적이고 안전하게 시행될 수 있음을 보여주었으며, 이를 고려할 때 국내에서도 향후 소아에서의 급성뇌경색 치료에 대한 관심과 연구가 필요할 것으로 생각된다.
REFERENCES
1. Hong KS, Ko SB, Yu KH, Jung C, Park SQ, Kim BM, et al. Update of the Korean clinical practice guidelines for endovascular recanalization therapy in patients with acute ischemic stroke. J Stroke 2016;18:102-113.



2. Mallick AA, Ganesan V, Kirkham FJ, Fallon P, Hedderly T, McShane T, et al. Childhood arterial ischaemic stroke incidence, presenting features, and risk factors: a prospective population-based study. Lancet Neurol 2014;13:35-43.


3. Siegbahn A, Ruusuvaara L. Age dependence of blood fibrinolytic components and the effects of low-dose oral contraceptives on coagulation and fibrinolysis in teenagers. Thromb Haemost 1988;60:361-364.


4. Murry DJ, Crom WR, Reddick WE, Bhargava R, Evans WE. Liver volume as a determinant of drug clearance in children and adolescents. Drug Metab Dispos 1995;23:1110-1116.

5. Ellis MJ, Amlie-Lefond C, Orbach DB. Endovascular therapy in children with acute ischemic stroke: review and recommendations. Neurology 2012;79(13 Suppl 1):S158-164.


Figure.
Magnetic resonance (MR) imaging/angiography and cerebral angiography of patient. High signal intensities on diffusion-weighted MRI were observed in right basal ganglia and periventricular white matter (A). There was partial occlusion of right middle cerebral artery (MCA) in time-of-flight (TOF) MR angiography (B). On right MCA angiogram, occlusion of right MCA superior division was noted (C, white arrow). After mechanical thrombectomy, recanalization of right MCA superior division was done (D, white arrow).
- TOOLS
-
METRICS

-
- 0 Crossref
- 0 Scopus
- 4,860 View
- 117 Download
- Related articles
-
Clinical Factors associated with Comorbid Cerebral Lesions in Syncope Patients2016 May;34(2)



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



