| J Korean Neurol Assoc > Volume 36(1); 2018 > Article |
|
Abstract
A 68-year-old man presented with progressive impairment of gait, balance, and memory. He exhibited a slow and unstable gait. Formal neuropsychological evaluation showed a deficit in visuospatial function and memory with frontal dysfunctions. He was diagnosed as idiopathic normal pressure hydrocephalus with an Evans' ratio of 0.35. Four-and-a-half years after ventriculoperitoneal shunt placement, he showed a marked improvement in gait, as well as in visuospatial and frontal lobe functions. He benefited from shunt surgery for at least four-and-a-half years.
특발정상압수두증(idiopathic normal-pressure hydrocephalus)은 성인에서 인지기능장애, 보행장애 및 배뇨장애를 보이는 신경퇴행질환이다[1]. 뇌신경영상에서는 뇌척수액의 순환 경로에 막힘 없이 뇌실 확장을 보이는 것이 특징이다[1]. 특발정상압수두증에서는 대뇌의 뇌척수액공간이 불균형하게 확장되는 것이 특징이며, 실비우스틈새의 뇌척수액공간은 넓어져 있는 반면에 두정부 대뇌볼록의 뇌척수액공간은 좁아져 있는 영상 소견을 흔하게 보인다[2].
특발정상압수두증에서 인지기능장애는 피질하치매(subcortical dementia)의 특성을 보이며, 일상생활에 불편을 초래하는 중요한 증상이다[3]. 특발정상압수두증 환자는 주로 전두엽기능장애를 나타낸다고 보고되었다[4]. 그러나 특발정상압수두증에서 인지기능 중 시공간기능에 대한 연구는 드물고[4], 국내에서 보고된 적은 없다.
특발정상압수두증은 뇌실복강션트(ventriculoperitoneal shunt)수술로 치료가 가능하다. 특발정상압수두증 환자에서 인지기능장애는 3대 증상 중에서 수술 후에 나아질 가능성이 가장 낮은 것으로 알려져 있다[3]. 아직 국내에는 특발정상압수두증에서 뇌실복강션트수술 후 증상의 변화를 장기간 추적한 연구는 없었다.
저자들은 인지기능장애와 보행장애가 주증상인 68세 환자에서 특발정상압수두증을 진단하였고, 뇌실복강션트수술 후 4년 6개월 동안 장기간 추적 관찰하여 보행능력, 전두엽기능 및 시공간기능이 분명하게 호전된 것을 객관적인 검사를 통해 확인하였기에 보고한다.
68세 남자가 점차 진행하는 인지기능장애와 보행장애로 병원에 왔다. 증상은 20개월 전부터 서서히 시작되었고, 보폭이 좁아지며 동작과 보행속도가 느려지는 증상이 발생하였다. 양손의 떨림이 동반되었으며, 자세가 구부정해지고 보행이 불안정해지는 것을 느꼈다. 증상은 점차 진행하여 최근에는 평지에서도 넘어지는 일이 생겼다. 같은 이야기를 반복하고 물건 놓아둔 곳을 잘 잊기 시작하였으나 이상 행동이나 성격변화는 없었다. 요실금 등 배뇨장애는 없었다. 과거력상 두부외상, 뇌내 출혈, 수막염과 같은 질환의 기왕력은 없었다.
입원 당시 신경학적 진찰에서 의식은 명료하였고, 뇌신경기능장애는 없었다. 감각검사 및 심부건반사는 정상이었다. 가면얼굴과 구부정한 자세를 보였고, 상지에서 체위떨림이 관찰되었다. 양측 상하지에 운동완만(bradykinesia)이 있었다. 평지에서 걸을 때 동결보행은 없었으나 좁은 보폭과 느린 속도로 걸었고, 양팔 움직임의 감소와 체위동요증상을 보였다. 특히 방향을 바꿀 때 보행장애가 심해졌다. 일자보행은 불가능하였다. 소뇌기능검사에서 손가락맞대기검사, 발꿈치정강이검사는 정상이었다. 일반 혈액검사, 갑상선기능검사, 엽산 및 비타민 B12 농도검사, 매독혈청검사는 정상이었다. 약물에 의한 파킨슨증후군을 의심할 만한 소견은 없었다. 신경심리검사에서 기억력, 시공간기능, 전두엽기능에서 분명한 이상을 보였고(Table 1), 한국판 간이정신상태검사(Korean Mini-Mental State Examination, K-MMSE)는 23/30, 임상치매척도(Clinical Dementia Rating scale)는 1점이었다. 학력은 고등학교 졸업이었다. 수행기능과 작업기억을 반영하는 언어유창성검사에서 분명한 이상을 보였다.
뇌 자기공명영상에서 외측뇌실, 제3뇌실과 제4뇌실이 모두 확장되어 있었다(Fig. A). 선천뇌기형이 의심되는 소견은 없었고, Evans'ratio는 0.35였다. 시상면의 T2 강조영상에서 뇌척수액 통로가 막힌 것으로 추정되는 것은 없었고, 뇌척수액의 흐름으로 인한 특징적인 신호소실(signal void)이 제3뇌실, 대뇌수도관(cerebral aqueduct), 제4뇌실에서 보였다(Fig. A). 실비우스틈새의 뇌척수액공간은 넓어져 있고 두정부 대뇌볼록의 뇌척수액공간은 좁아져 있는 영상 소견은 관찰되지 않았다. 뇌실 주변의 대뇌백질변성은 뚜렷하지 않았다.
임상증상과 뇌 자기공명영상 소견이 특발정상압수두증의 진단에 부합하는 것으로 판단되었다. 이에 요추천자로 뇌척수액 35 mL를 배액한 후 증상의 호전 여부를 관찰하였다. 요추천자검사에서 압력은 150 mmH2O (Queckenstedt검사 정상)였고, 요추천자를 통한 뇌척수액 배액 후 평지 보행에서 보폭이 커졌고 속도가 빨라졌다. 뇌척수액 배액 후 보행기능 평가를 위해 일어나걸어가기검사(timed up and go test)와 10미터보행검사를 시행하였다. 일어나걸어가기검사는 의자에서 일어나기, 3미터 걸어가기, 돌기, 걸어 돌아오기, 의자에 앉기의 순으로 진행하여 이 동작을 수행하는 동안에 소요된 시간을 기록한다. 10미터보행검사는 평소에 걷는 속도로 10미터를 걷게 하여 소요된 시간을 기록한다. 일어나걸어가기검사와 10미터보행검사는 연속적으로 4번하여 평균값을 기록하였으며, 10미터보행검사에 비해 일어나걸어가기검사에서 30% 이상 현저히 나아졌다(Table 2). 1주 뒤 K-MMSE에서도 나아진 결과를 보였다(Table 2).
뇌실복강션트수술을 하였고, 수술 후 뇌 전산화단층촬영에서 뇌실 크기의 변화는 뚜렷하지 않았다(Fig. B-D). 수술 후 1개월 뒤에도 보행과 인지기능의 악화는 없었다(Table 2). 밸브의 압력을 조절하며 추적 관찰하였으며, 환자는 안정된 경과를 보였다. 4년 6개월 뒤 시행한 신경심리검사에서 레이복잡도형검사(Rey complex figure test)의 모사(copy)와 K-MMSE, 한국판 전두엽기능평가검사(Korean Version of Frontal Assessment Battery, K-FAB)에서 호전된 결과를 보였다(Table 1, 2). 10미터보행검사에 비하여 일어나걸어가기검사에서 30% 이상 호전된 채로 유지되었다(Table 2).
본 증례에서는 보행장애와 함께 신경심리검사에서 인지기능 저하를 보이고 뇌 자기공명영상에서 뇌실의 확장과 특징적인 신호소실이 대뇌수도관 등에서 관찰되므로 Relkin 등의 진단기준에 따라 특발정상압수두증으로 진단하였다[1]. 요추천자로 뇌척수액을 다량 배액하였으며 일어나걸어가기검사에서 30% 이상 현저히 나아졌다. 특발정상압수두증 환자의 진단에 흔히 사용되는 Mori 등의 진단기준에서는, 요추천자로 뇌척수액 배액한 후 일어나걸어가기검사의 시간이 10%를 초과하여 호전된 경우 진단등급이 '가능(possible)'에서 '추정(probable)'으로 높아진다[2]. 또한, Mori 등의 진단기준에서는 'probable'의 진단등급인 경우에 뇌실복강션트수술을 권고한다[2]. 본 증례는 수술 후에 다양한 신경심리검사를 재평가하였고, 처음보다 K-MMSE 점수가 5점 높아지고, K-FAB 점수가 7점 높아졌다. 레이복잡도형검사의 모사 점수도 현저히 나아졌다.
국내에서 특발정상압수두증 환자에서 수술 전후의 포괄적 신경심리검사 결과를 비교한 연구는 이전에는 없었다. 국외의 선행 연구를 보면 특발정상압수두증에서 뇌실복강션트수술 후에 인지기능장애가 항상 회복되는 것은 아니다[5]. 션트수술 후에 인지기능이 호전되는 경우는 보행장애가 호전되는 경우보다 덜 흔한 것으로 알려져 있다[5]. Savolainen 등의 연구에서는 인지기능을 객관적으로 평가하였을 때, 특발정상압수두증 환자에서 션트수술 전에 비해 포괄적인 신경심리검사의 결과가 수술 후 1년 뒤에 호전되는 것이 전혀 없었다[6]. 하지만 지금까지의 연구들이 일관된 결과들을 보이는 것은 아니다. 다른 종류의 신경심리검사 항목을 이용한 Saito 등의 연구에서는 특발정상압수두증 환자에서 션트수술 전에 비해 FAB 점수가 수술 후 1년 뒤에 호전되는 것으로 나타났다[4]. 특발정상압수두증에서 션트수술 후의 경과에 대해 여러 가지 객관적인 평가방법들을 이용하여 반복적으로 인지기능의 변화를 면밀히 관찰하고 통계분석을 이용하는 추가 연구들이 필요하다고 판단된다.
특발정상압수두증 환자는 정상인에 비해 전두엽과 두정엽에서 국소뇌혈류(regional cerebral blood flow) 감소를 보인다[7]. Larsson 등의 연구에서는 특발정상압수두증 환자에서 션트수술 전에 비해 전두엽과 두정엽의 국소뇌혈류가 수술 후에 다시 증가하였다[7]. FAB는 전두엽의 뇌혈류 변화와 연관성이 있고, 레이복잡도형검사는 두정엽의 뇌혈류 변화와 연관성이 있다는 점을 고려하면 특발정상압수두증 환자에서 션트수술 후에 국소뇌혈류의 증가가 인지기능이 호전되는 기전 중 하나로 추정해 볼 수 있다[8,9]. 션트수술 후에 많은 수의 환자에서 신경심리검사 자료와 뇌영상 자료가 함께 확보된다면 인지기능이 호전되는 기전을 규명하는 것이 연계 연구를 통해서 가능할 것이다.
일반적으로 특발정상압수두증으로 인한 보행장애는 속도가 느리며, 걷는 중에 발을 끌거나 동결현상을 보이는 저운동보행장애의 양상을 보인다[1]. 특발정상압수두증 환자에서 정밀한 보행분석을 이용한 연구에서는 파킨슨병에 비해 두드러진 균형장애도 흔히 관찰될 수 있다고 보고하였으며, Relkin 등의 진단기준에서도 보행장애의 특성으로 보폭이 좁고, 속도가 느린 것과 함께 보행실조증과 자세불안정도 강조하였다[1]. 본 증례는 션트수술 후 4년 6개월 뒤에 보행속도를 주로 평가하는 10미터보행검사는 호전이 없었다. 하지만 보행속도와 균형기능을 함께 평가하는 일어나걸어가기검사에서 두드러지게 향상된 결과를 보였다. 이러한 임상경과는 특발정상압수두증에서 균형장애는 치료가 가능한 증상임을 뒷받침한다.
특발정상압수두증에서 뇌실복강션트수술 후 객관적인 검사 도구를 이용하여 4년 6개월 동안 장기간 추적 관찰한 연구는 드물다. Kahlon 등의 연구에서는 수술 후 5년 뒤에 정상압수두증 환자의 40%가 보행 능력이 향상되었고, 9%가 인지기능의 호전을 보였다[10]. 하지만 이차성 정상압수두증 환자를 연구의 대상자로 포함하였고, 소수의 평가항목을 이용하여 증상의 변화를 단편적으로 분석한 것이 제한점이었다[10].
저자들은 인지기능장애와 보행장애가 주증상인 68세 환자에서 특발정상압수두증을 진단하였고, 뇌실복강션트수술 후 추적 관찰하여 4년 6개월 뒤 보행 능력, 전두엽기능 및 시공간기능이 분명하게 호전된 것을 객관적 측정도구인 신경심리검사와 보행평가를 이용하여 관찰하였다. 특발정상압수두증은 수술로 치료가 가능하다는 특성이 있고, 보행능력뿐만 아니라 인지기능이 장기간 동안 호전된 상태로 유지될 수 있으므로, 특발정상압수두증의 정확한 진단을 위하여 주의 깊은 병력청취와 진료가 필요하겠다.
REFERENCES
1. Relkin N, Marmarou A, Klinge P, Bergsneider M, Black PM. Diagnosing idiopathic normal-pressure hydrocephalus. Neurosurgery 2005;57(Suppl 3):S4-S16.


2. Mori E, Ishikawa M, Kato T, Kazui H, Miyake H, Miyajima M, et al. Guidelines for management of idiopathic normal pressure hydrocephalus: second edition. Neurol Med Chir (Tokyo) 2012;52:775-809.


3. Gallia GL, Rigamonti D, Williams MA. The diagnosis and treatment of idiopathic normal pressure hydrocephalus. Nat Clin Pract Neurol 2006;2:375-381.


4. Saito M, Nishio Y, Kanno S, Uchiyama M, Hayashi A, Takagi M, et al. Cognitive profile of idiopathic normal pressure hydrocephalus. Dement Geriatr Cogn Dis Extra 2011;1:202-211.



6. Savolainen S, Hurskainen H, Paljarvi L, Alafuzoff I, Vapalahti M. Five-year outcome of normal pressure hydrocephalus with or without a shunt: predictive value of the clinical signs, neuropsychological evaluation and infusion test. Acta Neurochir (Wien) 2002;144:515-523 ; discussion 523.


7. Larsson A, Bergh AC, Bilting M, Arlig A, Jacobsson L, Stephensen H, et al. Regional cerebral blood flow in normal pressure hydrocephalus: diagnostic and prognostic aspects. Eur J Nucl Med 1994;21:118-123.


8. Tippett WJ, Black SE. Regional cerebral blood flow correlates of visuospatial tasks in Alzheimer's disease. J Int Neuropsychol Soc 2008;14:1034-1045.


Figure.
Brain magnetic resonance imaging and computed tomography of the patient. (A) Preoperative brain magnetic resonance imaging; T2-weighted axial images showed the lateral ventricular enlargement with cerebrospinal fluid signal void in the cerebral aqueduct. (B) Preoperative brain computed tomography (CT) image showed the lateral ventricular enlargement. (C) One week after the shunt surgery, postoperative brain CT image still showed the lateral ventricular enlargement. (D) Four-and-a-half years after the shunt surgery, postoperative brain CT image showed the lateral ventricular enlargement.
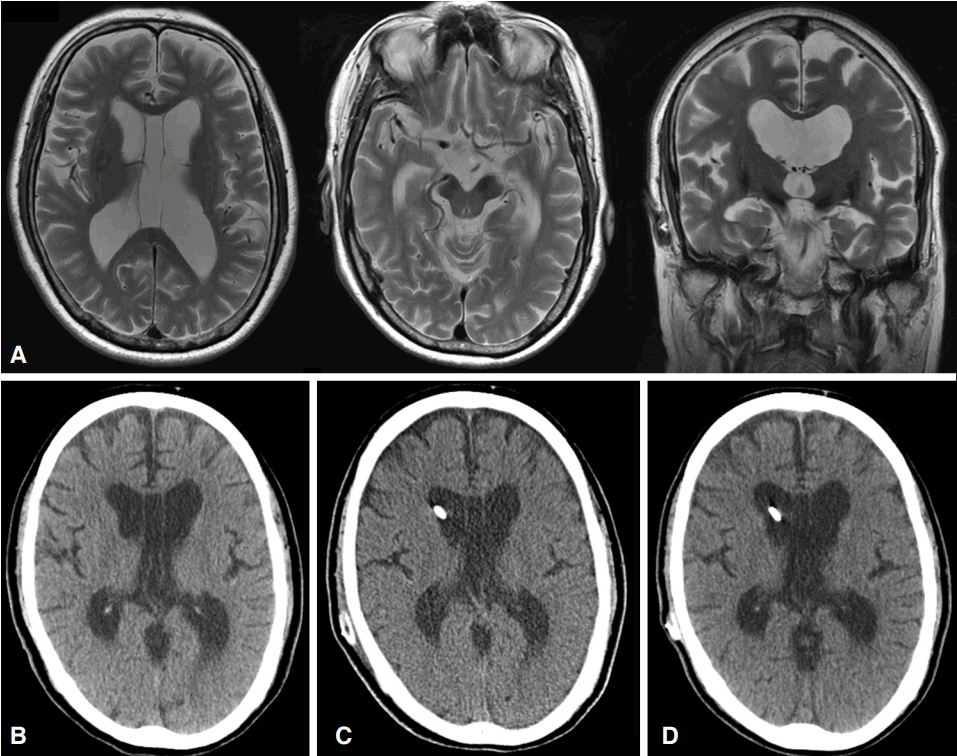
Table 1.
Results of neuropsychological test
Table 2.
Results of cerebrospinal fluid tap test
- TOOLS
-
METRICS

-
- 1 Crossref
- 0 Scopus
- 9,562 View
- 209 Download
- Related articles



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



