| J Korean Neurol Assoc > Volume 34(3); 2016 > Article |
|
Abstract
Wernicke’s encephalopathy is an acute neurological deterioration due to a reversible brain lesion caused by thiamine deficiency. Most of the affected patients are thiamine-depleted alcoholics, and the condition usually involves the medial thalami, mammillary bodies, and periaqueductal area. However, there are rare reports of lesions in the cerebellum and cerebral cortex, especially in patients with nonalcoholic Wernicke’s encephalopathy. We report a case of nonalcoholic Wernicke’s encephalopathy involving atypical diffuse cortical regions, and review previously reported cases.
베르니케뇌병증(Wernicke’s encephalopathy)은 티아민 결핍에 의해 특징적인 뇌병변과 임상 증상을 보이는 급성 신경질환이다[1]. 대표적인 증상으로 의식변화, 안구운동이상, 보행장애가 있으며 위의 세 가지 증상이 모두 보이는 경우는 16% 정도로 알려져 있다[2]. 환자는 대부분 장기적인 음주로 인하여 티아민이 결핍되어 보이며 뇌자기공명영상(magnetic resonance imaging, MRI)에서는 주로 내측시상(medial thalamus), 유두체(mammillary body), 수도관주위(periaqueductal area)에 대칭적인 신호 변화가 보인다. 하지만 뇌신경핵(cranial nerve nuclei), 소뇌치아핵(cerebellum dentate nuclei), 등쪽 연수(dorsal medulla), 대뇌피질(cerebral cortex)을 침범하는 비전형적인 병변도 나타날 수 있으며 이러한 병변은 비알코올성 환자에서 더욱 빈번하게 보인다[2,3]. 대뇌피질을 침범한 베르니케뇌병증의 경우 비가역적인 뇌손상과 함께 비교적 예후가 나쁘다고 알려져 있으나[3], 미만성으로 대뇌피질을 침범한 경우는 드물기 때문에 아직까지 잘 알려져 있지 않다. 우리는 대뇌피질을 광범위하게 침범하여 예후가 좋지 않았던 비알코올성 베르니케뇌병증 환자를 경험하였기에 이를 보고하며 이전에 보고된 유사 증례를 분석하여 임상 특징과 예후에 대하여 알아보았다.
54세 여자가 이틀 전부터 발생한 옆구리 통증과 발열 때문에 응급실에 왔다. 혈액, 소변검사 및 복부전산화단층촬영을 바탕으로 기종성 신우신염으로 인한 패혈증으로 진단하고 비뇨기과에 입원하였다. 환자는 3년 전 자궁경부암으로 수술을 받았고, 1년 후 원위부 장기 전이가 발견되어 자궁경부암 4기로 진단받았다. 3개월 동안 동시항암방사선치료를 진행하던 도중 완화되지 않은 상태에서 추가 항암치료를 거절한 후에는 경과 관찰 중이었다. 위장관 전이 같은 소화기관에는 이상이 없어서 상태로 식사는 잘 하였으며 과도한 음주와 영양 결핍은 없었다. 중증 감염으로 인해 패혈쇼크가 발생한 상태로 활력 징후의 면밀한 관찰과 집중적인 치료를 위해 중환자실에 입원하였으며 복부전산화단층촬영에서 직장질루(rectovaginal fistula)가 확인되어 금식과 정맥 혈관을 통한 총비경구영양을 시작하였다. 심한 패혈증으로 인해 직장질루에 대한 수술이 필요한 상황으로 입원 후 지속적으로 총비경구영양을 2달 동안 유지하던 중 의식변화가 나타나 신경과에 의뢰되었다. 진찰 당시 활력징후는 안정적이었으며 의식은 기면 상태로 의지상실증을 보이고 있었다. 신경계진찰에서 고위피질기능은 협조가 되지 않아 평가할 수 없었으나, 모든 방향으로 자발안구운동이 가능하였고 안구진탕은 보이지 않았다. 뇌줄기반사는 정상이었으며, 통증에 대한 회피반응은 양측이 대칭적이었다. 심부건반사는 양측에서 정상이었으며, 뇌막자극징후는 없었다. 뇌자기공명영상 확산강조영상(Diffusion weighted imaging, DWI)에서 양측 전두엽피질, 내측시상, 수도관주위에 신호증강이 나타났고(Fig. 1A), 액체감쇠역전회복(Fluid-attenuated inversion recovery, FLAIR) 영상에서는 양측 전두엽피질, 내측시상, 수도관주위뿐만 아니라 유두체, 양측등쪽 연수 부위에 신호 증강이 나타났다(Fig. 1B). 장기간 지속된 총비경구영양으로 인한 티아민 결핍과 임상 증상, 뇌MRI이상의 결과를 모두 종합하였을 때, 환자의 의식변화는 전두엽피질을 광범위하게 침범한 비특이적인 베르니케뇌병증 때문이라고 판단하였다. 티아민 결핍을 보충하기 위해 하루 150 mg을 정주하기 시작하였으나, 환자의 의식은 점차 악화되어 약 2주 후에는 혼수상태로 진행하였고 기저에 있던 패혈증 또한 점차 악화되어 약 1달 후 사망하였다.
베르니케뇌병증은 1881년 Carl Wernicke가 세 명의 환자를 통하여 “superior acute hemorrhagic poliencephalitis” 이라는 병명으로 처음 소개하였으며 1940년대에 티아민 결핍이 발병의 원인임을 알게 된 질환이다[1]. 베르니케뇌병증은 빨리 진단하여 부족한 티아민을 보충한다면 호전되지만, 때로는 영구적인 국소신경계손상, 의식저하 또는 사망까지 이를 수도 있다[1]. 본 증례는 비알코올성 베르니케뇌병증에서 전형적으로 신호 증강이 수도관, 내측시상, 유두체 뿐만 아니라 광범위한 전두엽피질에서 나타났고 적극적으로 치료하였으나 악화되어 결국엔 사망하였다.
대뇌피질을 침범하는 베르니케뇌병증은 비교적 드문 현상으로 Sakurai등은 증례 분석을 통하여 중심고랑 주위의 전두엽피질이 빈번하게 손상된다고 하였다[4]. 하지만 연구에 포함되었던 증례를 보면, 국소적인 대뇌피질 병변이 존재했던 환자가 다수 있기 때문에 알코올성 베르니케뇌병증 환자에 동반된 뇌전증에 의해 이차적으로 발생한 병변일 가능성을 배제할 수 없으며, 베르니케뇌병증 자체의 병변과 감별이 쉽지 않다. 따라서 본 연구에서는 미만성으로 양쪽 대뇌피질을 침범한 베르니케뇌병증 환자만을 따로 모아 분석해 보았다. 추가 증례는 Pubmed.com과 Koreamed.org 사이트에서 “Cortical”, “Wernicke*”, “Encephalopathy”를 제목과 초록에서 검색하였고, 광범위한 대뇌피질 병변이 보이는 환자만을 대상으로 하였다. 본 증례를 포함하여 총 11명의 환자가 포함되었고, 알코올 관련 여부와, 증상, 병변 위치, 예후를 확인 가능한 범위 내에서 정리하였다(Table)[2,3,5-10]. 환자 중에서 알코올성 베르니케뇌병증 환자는 4명이었으며 비알코올성 베르니케뇌병증 환자는 7명이었다. 증상은 베르니케뇌병증 환자에서 주로 나타나는 의식변화, 안구운동장애, 실조증 이외에도 경련, 구음장애, 보행장애, 사지마비가 있었는데, 이 중 전형적인 증상이 없이 깊은 혼수상태로 발견된 환자는 4명이었다. 모든 환자가 전두엽피질을 침범하고 있었으며 4명은 두정엽피질에서도 병변이 있었고, 모든 환자에서 대뇌 피질 이외에 내측시상, 수도관주위, 유두체처럼 전형적인 베르니케뇌병증 영상 이상이 나타났다. 예후를 확인한 환자 10명 중에서 3명이 사망하였으며 1명은 환자는 식물인간 상태가 되었고, 모두 비알코올성 베르니케뇌병증 환자였다.
한 연구에서 비알코올성 환자만 베르니케뇌병증의 비특이적인 병변이 보인다고 주장하였으나[2], 다수의 논문에서 알코올성 환자에서도 대뇌피질을 포함한 비전형적인 병변이 보인 증례를 보고하여 이를 반박하였고, 국내에서도 알코올성 환자에서 양측 전두엽을 미만성으로 침범한 증례가 있었다[9,10]. 본 증례는 국내에서는 처음으로 보고하는 비알코올성 미만성 대뇌피질 침범 베르니케뇌병증으로 저자들은 추가 증례 분석을 통해서 광범위한 대뇌피질을 침범하는 베르니케뇌병증 환자는 비알코올성 비율이 높으며 예후가 더 나쁘다는 것을 확인할 수 있었다. 대뇌피질에 광범위한 병변이 있는 베르니케뇌병증에 대한 병태생리 기전은 명확하지 않으나 티아민 결핍으로 인하여 세포내외 글루타메이트 조절의 이상이 나타나고 대뇌 피질이 취약하여 생긴다고 알려져 있다[1,4]. 일반적으로 티아민 결핍을 적절하게 치료 받지 못한 베르니케뇌병증 환자의 사망률은 17%로 알려져 있으며 티아민을 보충한 경우 대부분 신경계결손이 회복되는 것으로 알려져 있다[1]. 하지만 대뇌피질이 광범위하게 침범한 경우 사망률이 30% 이상이며 신경계결손도 잘 회복되지 않는다. 특히, 비알코올성인 경우 총비경구영양으로 인한 티아민 결핍이 많으며, 대체적으로 중증 질환을 동반하거나 전형적인 베르니케뇌병증의 증상이 없이 깊은 혼수상태로 발견되는 경우가 많으므로 진단과 치료가 늦어져서 예후가 나쁜 경향이 있다.
불량한 전신상태나 기타 원인으로 인해 장기간 금식을 하는 경우에 비경구영양을 하는 경우가 많은데, 이런 경우 티아민 결핍에 대해 더욱 주의를 기울여야 한다. 특히 동반질환이 심한 환자가 다른 신경계이상 없이 의식변화만 나타나는 경우가 있으며, 이런 경우 대뇌피질을 광범위하게 침범하는 베르니케뇌병증의 가능성이 있고, 이는 전형적인 베르니케뇌병증보다 예후가 좋지 않으므로 중증 환자를 치료할 때 항상 티아민 보충을 염두에 두어야 할 것이다.
REFERENCES
1. Sechi G, Serra A. Wernicke's encephalopathy: new clinical settings and recent advances in diagnosis and management. Lancet Neurol 2007;6:442-455.


2. Zuccoli G, Santa Cruz D, Bertolini M, Rovira A, Gallucci M, Carollo C, et al. MR imaging findings in 56 patients with Wernicke encephalopathy: nonalcoholics may differ from alcoholics. AJNR Am J Neuroradiol 2009;30:171-176.


3. Zhong C, Jin L, Fei G. MR imaging of nonalcoholic Wernicke encephalopathy: a follow-up study. AJNR Am J Neuroradiol 2005;26:2301-2305.

4. Sakurai K, Sasaki S, Hara M, Yamawaki T, Shibamoto Y. Wernicke's encephalopathy with cortical abnormalities: clinicoradiological features: report of 3 new cases and review of the literature. Eur Neurol 2009;62:274-280.


5. Liu YT, Fuh JL, Lirng JF, Li AF, Ho DM, Wang SJ. Correlation of magnetic resonance images with neuropathology in acute Wernicke's encephalopathy. Clin Neurol Neurosurg 2006;108:682-687.


6. Pereira DB, Pereira ML, Gasparetto EL. Nonalcoholic Wernicke encephalopathy with extensive cortical involvement: cortical laminar necrosis and hemorrhage demonstrated with susceptibility-weighted MR phase images. AJNR Am J Neuroradiol 2011;32:E37-38.

7. D'Aprile P, Tarantino A, Santoro N, Carella A. Wernicke's encephalopathy induced by total parenteral nutrition in patient with acute leukaemia: unusual involvement of caudate nuclei and cerebral cortex on MRI. Neuroradiology 2000;42:781-783.


8. Sugai A, Kikugawa K. Atypical MRI findings of Wernicke encephalopathy in alcoholic patients. AJR Am J Roentgenol 2010;195:W372-W373.

9. Han M, Lee H, Park H, Lee J, Jung Y, Koh I, et al. Wernicke’s encephalopathy with reversible cortical involvement. J Korean Neurol Assoc 2013;31:131-133.
10. Son S, Choi D, You J. Alcoholic Wernicke encephalopathy with extensive cortical involvement. J Korean Neurol Assoc 2012;30:381-382.
Figure.
Diffusion-weighted images (A) and T2-FLAIR images (B) shows increased signal intensity in dorsal medulla, medial thalamus, mammillary body, periaqueductal area and diffuse bilateral frontal cortex.
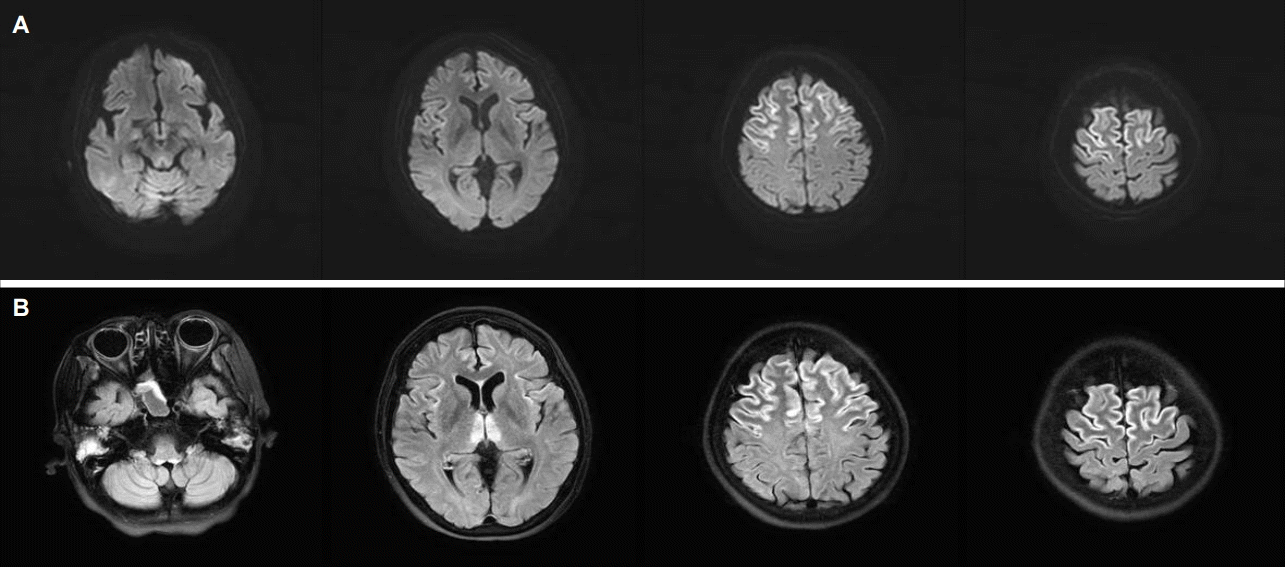
Table.
Clinical features of 11 patients with atypical Wernicke’s encephalopathy involving diffuse cerebral cortex
| Reference | Sex/Age | Type | Symptoms | Involved areas | Prognosis |
|---|---|---|---|---|---|
| Case | F/54 | Non-Alcoholics (TPN) | Deep coma | dorsal medulla, medial thalamus, mammillary body, periaqueductal area and diffuse bilateral frontal cortex | Expired |
| Zuccoli et al [2] | F/54 | Non-Alcoholics (food refusal) | Changes in consciousness | Medial thalamus, bilateral diffuse frontal cortex | Unknown |
| Zhong et al [3] | M/56 | Non-Alcoholics (TPN) | Deep coma | Medial thalamus, periaqueductal area, floor of 4th ventricle, periventricular area, caudate nucleus, bilateral diffuse frontal and parietal cortex | Expired |
| F/47 | Non-Alcoholics (TPN) | Deep coma | Medial thalamus, periaqueductal area, floor of 4th ventricle, periventricular area, caudate nucleus, bilateral diffuse frontal and parietal cortex | Vegetative state | |
| Liu et al [5] | F/16 | Non-Alcoholics (Poor nutrition) | Slurred speech, nystagmus, quadriparesis | Periaqueductal area, mammillary body, cerebellum, dorsal medulla, bilateral diffuse frontal and parietal cortex | Expired |
| Pereira et al [6] | F/27 | Non-Alcoholics (TPN) | Aphasia, diplopia, seizure, confusion | Cranial nerve nuclei, thalamus, tectum, bilateral diffuse frontal cortex | Aphasia, tetraplegia with spasticity persistent |
| D’Aprile et al [7] | F/13 | Non-Alcoholics (TPN) | Changes in consciousness, ophthalmoplegia, nystagmus | Thalamus, periaqueductal grey matter, caudate nucleus, putamen, bilateral diffuse frontal and parietal cortex | Complete recover |
| Sugai and Kikugawa [8] | M/54 | Alcoholics | Confusion, ophthalmoplegia, dysarthria, ataxia | Mammillary body, periaqueductal area, fornix, medial thalami, bilateral diffuse frontal cortex | Able to walk unassisted |
| M/56 | Alcoholics | Deep coma | Mammillary body, periaqueductal area, medial thalami, amygdala, bilateral frontal cortex | Amnesia, emotional change | |
| Han et al [9] | M/47 | Alcoholics | Confusion, dysarthria, gait disturbance, nystagmus | Medial thalamus, midbrain, bilateral frontal cortex | Able to walk unassisted, amnesia |
| Son et al [10] | M/50 | Alcoholics | Changes in consciousness, ataxia, gait disturbance | Periaqueductal area, bilateral frontal cortex | Disorientation, quadriparesis |
- TOOLS
-
METRICS

-
- 0 Crossref
- 0 Scopus
- 11,144 View
- 177 Download
- Related articles
-
Non-cirrhotic Hyperammonemic Encephalopathy with Portosystemic Shunt2024 February;42(1)
Metronidazole Induced Encephalopathy with Irreversible Course2018 May;36(2)
Metronidazole-Induced Encephalopathy with Thiamine Deficiency2018 May;36(2)
Wernicke Encephalopathy Associated with Acute Wet Beriberi2017 November;35(4)
Wernicke’s Encephalopathy Mainly Involving the Cerebellum2016 August;34(3)



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



