| J Korean Neurol Assoc > Volume 34(3); 2016 > Article |
|
Abstract
Spontaneous dissection of the middle cerebral artery could result in thromboembolic stroke caused by the intramural hematoma. Dissection should be considered as a possible etiology in a young stroke patient, but it is not straightforward in an emergency situation. Moreover, the efficacy and safety of thrombolytic treatment in the acute stage are unknown. We applied intravenous and intra-arterial stent thrombectomy with the Solitaire device successfully in a patient with acute left middle cerebral artery occlusion due to spontaneous dissection.
자발두개내동맥박리(spontaneous intracranial artery dissection)는 벽내혈종(intramural hematoma)에 의한 협착이나 폐색에 의해 뇌경색을 일으킨다. 뇌경색의 위험요인이 없는 젊은 성인에서 갑작스럽게 발생한 중대뇌동맥폐색의 경우 그 원인으로 박리를 고려해야 하나, 응급실로 온 급성기 환자에서 이를 감별하기는 어렵다[1]. 나아가 두개내동맥박리에 혈전용해술 적용 효과와 안정성에 대해서는 연구된 적이 없고, 국외에서 소수의 증례 보고만 있었다[2,3]. 저자들은 동맥박리로 인해 폐색된 좌측 중대뇌동맥을 정맥내혈전용해제 투여 후 스텐트혈전제거술로 재개통하여 이를 보고하고자 한다.
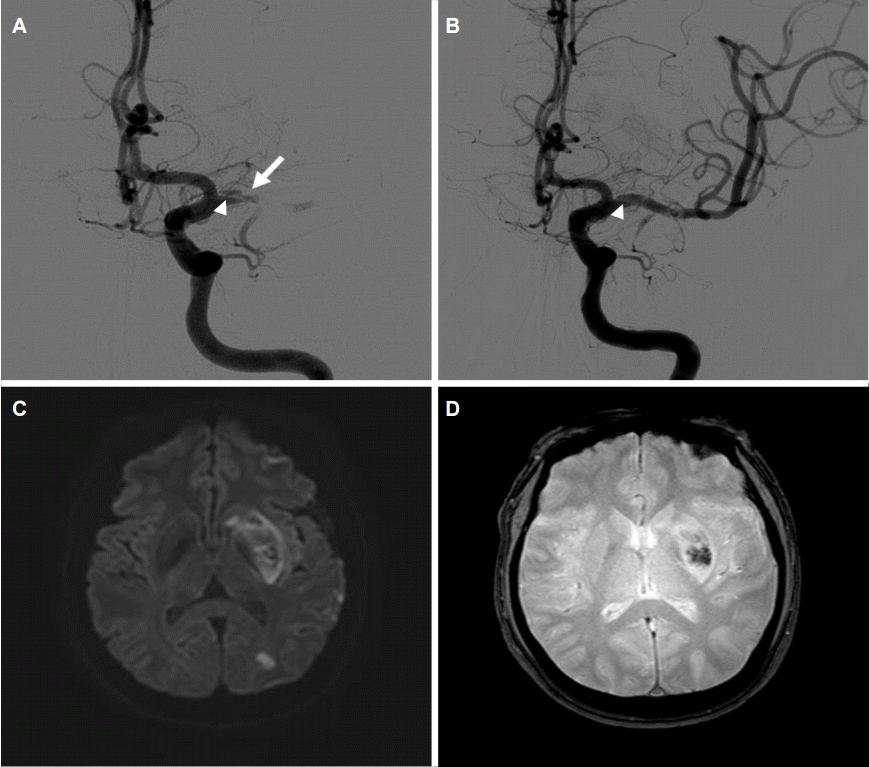
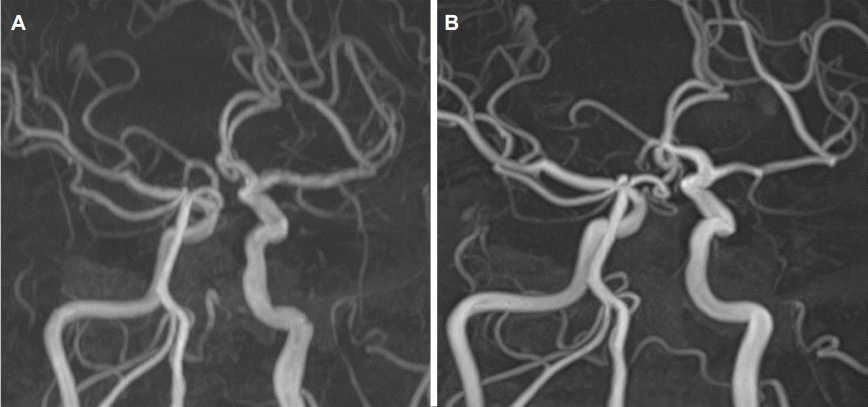
45세 남자가 직장에서 발표를 하던 중 갑자기 발생한 실어증, 우측 상하지 무력감 때문에 병원에 왔다. 이상지질혈증 병력이 있으나 약물치료는 하지 않았으며, 고혈압과 당뇨병의 병력은 없었다. 30갑년의 흡연력이 있으며, 최근 외상이나 과도한 경부운동은 없었다. 병원에 왔을 때 활력징후는 혈압 109/64 mmHg, 맥박 74회였다. 신경계진찰에서 의식은 명료하였으나, 운동실어증과 좌측 주시 선호, 우측 중추얼굴마비, 우측 상하지에 medical research council 척도 2/3의 위약이 보였으며, NIH뇌졸중척도(National Institutes of Health Stroke Scale, NIHSS)는 15점이었다. 증상 발생부터 16분 만에 병원에 왔으며, 컴퓨터단층촬영에서 출혈은 없었으나 혈관영상에서 좌측 중대뇌동맥 근위부(M1)의 완전폐색이 있었다. 증상 발생 후 60분에 정맥내재조합조직플라스미노겐활성제(intravenous recombinant tissue plasminogen activator, IV-rTPA)를 투여하였다. 처음 시행한 컴퓨터단층촬영 관류영상에서 뇌혈류와 뇌혈액량의 불일치가 나타나 동맥내혈전제거술을 동시에 준비하여 진행하였다. 초기 혈관조영술에서 좌측 M1폐색이 있었고(Fig. 1A), 스텐트를 이용한 혈전제거술을 2차례 시행하여 증상 발생 후 4시간 20분에 재개통을 하였으며, thrombolysis in cerebral infarction (TICI) 점수는 2b점이었다. 재개통 후 촬영한 혈관조영술에서 좌측 중대뇌동맥에 proximal lining이 보였으며, 동맥박리에 의한 내막피판으로(intimal flap)으로 판단하였다(Fig. 1B). 처음 촬영했던 혈관조영상에서도 동일한 이상이 관찰되었고(Fig. 1A), 이로 미루어 보아 좌측 중대뇌동맥은 동맥박리에 의해 폐색된 것으로 판단하였다. 시술 이후 NIH뇌졸중척도는 6점으로 호전되었고, 24시간 이후 뇌MRI 확산강조영상에서 좌측 기저핵과 원위부 좌측 중대뇌동맥영역에 고음영이 보였으며 기저핵에 출혈변성(hemorrhagic transformation)이 나타났다(Fig. 1C, D). 뇌자기공명혈관조영술에서 좌측 중대뇌동맥의 개통은 유지되었다(Fig. 2A). IV-rTPA 투여 24시간 이후부터 항혈소판제 투여를 시작하였으며, 뇌졸중 발병원인에 대한 검사에서 특별한 이상은 없었다. 퇴원할 때 중추얼굴마비, 구음장애만 남았다. 증상 발생 1년 후 추적한 뇌자기공명영상에서 좌측 중대뇌동맥의 재개통은 유지되었다(Fig. 2B).
자발동맥박리는 동맥의 해부학적 위치를 기준으로 두개내와 두개외로 나눌 수 있다. 두개외내경동맥박리(extracranial carotid artery dissection)에서는 IV-rTPA의 안정성과 효과를 보고하였으며[4,5], 동맥내 혈전제거술의 안전성에 대해서도 논의가 있었다[6]. 두개강내 동맥은 혈관내벽층의 두께가 얇고 탄성섬유(elastic fiber)가 적어 박리가 발생하면 동맥류와 두개강내출혈이 동반될 가능성이 높다. 이러한 이유 때문에 두개강내출혈 없이 급성 뇌경색으로 병원에 오는 중대뇌동맥박리는 매우 드문 것으로 알려져 있으며, 한 뇌경색 레지스트리에서는 환자 940명에서 2명(0.21%)에게 중대뇌동맥박리가 있었다[7]. 하지만 중대뇌동맥박리에 의한 급성뇌경색의 경우 악성중대뇌동맥 뇌경색(malignant MCA infarction)으로 진행하거나 두개내출혈을 동반할 수 있어, 뇌경색 환자를 대상으로 한 연구에서는 저평가 가능성이 있으며, 혈관조영술을 하지 않을 경우 진단 정확도가 높지 않아 알려진 보고보다 발생 빈도가 높을 가능성이 있다.
현재까지 중대뇌동맥박리의 치료에 대해서는 연구가 이루어진 적이 없다. 특히 급성 두개내동맥박리에서 동맥내혈전용해술 적용은 국외에서 2예가 있었다. 모두 소아였고, 방법은 미세카테터(microcatheter)를 이용한 유로키나아제주입[2]과 Penumbra system을 이용한 기계흡인술(mechanical aspiration)[3]이었다. 그러나 실제 임상에서는 본 증례와 같이 급성기 중대뇌동맥폐색에서 스텐트를 이용한 기계적혈전제거술을 하고, 후향 평가에서 동맥박리를 진단하는 경우가 적지 않다. 부검을 이용한 연구에서는 중대뇌동맥폐색 때문에 기계적혈전제거술을 받았던 환자 5예 중, 1예에서 중대뇌동맥박리가 원인이었다[8].
중대뇌동맥박리에 동반된 폐색의 경우 뇌경색의 용적이 클 가능성이 높고, 두개내혈관의 기본적인 구조의 취약성과 허혈에 의한 혈관벽의 이차적인 구조변화에 따라 혈전용해에 의한 동맥파열과 출혈의 위험이 높아 그 예후가 좋지 않을 수 있다. 한편, 급성 뇌경색 환자 중 Solitaire스텐트를 이용한 혈전제거술을 한 경우 16% 정도에서 거미막하출혈(subarachnoid hemorrhage)이 발생했다는 연구가 있어[9], 동맥박리에 의한 중대뇌동맥의 폐색 치료에 스텐트를 이용한 동맥내혈전제거술이 적합하지 않다고 판단할 수도 있다. 대신 뇌혈관조영술에서 동맥박리가 확실하다면 혈관에 영향이 적은 흡인술[3] 혹은 Stent 삽입술[10]을 고려해 볼 수 있다. 그러나 현재까지 중대뇌동맥박리에 의한 동맥폐색에서 스텐트혈전제거술의 유효성이나 위험성에 대해서 보고가 없는 상태이다.
소아에서 갑작스런 중대뇌동맥폐색이 동맥박리 때문일 가능성이 높은 반면, 성인에서는 흔하지 않아, 급성기에 동맥박리를 의심하기가 쉽지 않다. 그리고, 급성중대뇌동맥 폐색에서 빠른 재개통이 중요하기 때문에, 본 증례와 같이 혈전제거술 이후 동맥박리에 의한 중대뇌동맥 폐색으로 진단되는 경우도 있을 것이다. 스텐트 혈전제거술이 동맥박리에 의한 폐색에서 안정성이나 유효성에 대한 근거는 부족하나, 본 증례의 경험으로 미루어, 시도해 볼 수도 있다고 생각한다.
REFERENCES
1. Sharif AA, Remley KB, Clark HB. Middle cerebral artery dissection: a clinicopathologic study. Neurology 1995;45:1929-1931.


2. Lai YJ, Chang FC, Lin CJ, Hsieh TC, Wang KL. Endovascular therapy in pediatric intracranial carotid artery dissection. Pediatr Neurol 2010;42:291-294.


3. Fujimoto M, Tateshima S, Ali L, Raychev R, Vinuela F. Direct thrombus aspiration using the Penumbra system for the treatment of pediatric intracranial dissection. J Neurointerv Surg 2013;5:e43.
4. Georgiadis D, Lanczik O, Schwab S, Engelter S, Sztajzel R, Arnold M, et al. IV thrombolysis in patients with acute stroke due to spontaneous carotid dissection. Neurology 2005;64:1612-1614.


5. Zinkstok SM, Vergouwen MD, Engelter ST, Lyrer PA, Bonati LH, Arnold M, et al. Safety and functional outcome of thrombolysis in dissection-related ischemic stroke: a meta-analysis of individual patient data. Stroke 2011;42:2515-2520.


6. Debette S, Compter A, Labeyrie MA, Uyttenboogaart M, Metso TM, Majersik JJ, et al. Epidemiology, pathophysiology, diagnosis, and management of intracranial artery dissection. Lancet Neurol 2015;14:640-654.


7. Lee JS, Bang OY, Lee PH, Kim BM, Yong SW. Two cases of spontaneous middle cerebral arterial dissection causing ischemic stroke. J Neurol Sci 2006;250:162-166.


8. Yin NS, Benavides S, Starkman S, Liebeskind DS, Saver JA, Salamon N, et al. Autopsy findings after intracranial thrombectomy for acute ischemic stroke: a clinicopathologic study of 5 patients. Stroke 2010;41:938-947.



Figure 1.
(A) First cerebral angiography showed distal M1 near occlusion (arrow) with proximal intimal flap (arrowhead) suggesting dissection. (B) After 2 times of stent retrieval of thrombus, MCA was recanalized with persistent proximal intimal flap (arrowhead). (C, D) Brain MRI at 24 hours after symptom onset revealed acute infarction on basal ganglia and distal MCA territory with hemorrhagic transformation. MCA; middle cerebral artery, MRI; magnetic resonance imaging.
- TOOLS
-
METRICS

-
- 0 Crossref
- 0 Scopus
- 8,007 View
- 117 Download
- Related articles
-
Ischemic Stroke Caused by Spontaneous Subclavian Artery Dissection2018 November;36(4)
Brachial Plexopathy Caused by Vertebral Artery Dissection2011 ;29(1)



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



