| J Korean Neurol Assoc > Volume 33(3); 2015 > Article |
Abstract
Patients with hereditary hemorrhagic telangiectasia (HHT) are at risk of developing pulmonary arteriovenous malformations (pAVMs). Paradoxical embolism may occur through pAVMs or patent foramen ovale (PFO) and lead to cerebral infarction. We present a case of cerebral infarction with both pAVM associated with HHT and PFO. Evidence of a right-to-left shunt can suggest other treatment options for stroke prevention, and patients without evidence of conventional stroke etiologies require a thorough evaluation.
폐나 심장의 우좌션트(right-left shunt)에 의한 모순색전증(paradoxical embolism)은 뇌경색의 중요한 원인 중 하나로[1,2] 난원공개존증과 폐동정맥기형이 그 대표적인 예이다. 뇌경색 환자 중 발생 원인이 불명확한 경우(cryptogenic)와 55세 미만으로 연령이 낮은 경우 난원공개존증이 더 흔한 것으로 알려져 있다[3]. 폐동정맥기형은 원인불명뇌경색 환자 중에서 최대 15%까지 존재한다고 알려져 있으며 난원공개존증이 함께 존재하는 경우도 있다. 유전출혈모세혈관확장증(hereditary hemorrhagic telangiectasia)은 폐동정맥기형의 발생원인 중 하나로 폐뿐만 아니라 간, 신장, 뇌 등 다양한 기관에 혈관확장증과 동정맥기형을 일으키며 비강 출혈과 위장관 출혈이 가장 흔한 증상으로 알려져 있다[4,5]. Osler-Weber-Rendu병으로도 알려진 이 질환은 보통염색체우성 유전되는 질환으로 약 5,000명 중 1명 꼴로 발생한다고 알려져 있다[6]. 아직까지 국내에 유전출혈모세혈관확장증에 의한 폐동정맥기형과 난원공개존증이 함께 있는 환자에게 뇌경색이 생긴 증례보고는 없었다. 이에 저자 등은 상기 두 가지 우좌션트가 공존하는 환자에게 후대뇌동맥경색증이 생긴 경우를 경험하여 이를 문헌 고찰과 함께 보고한다.
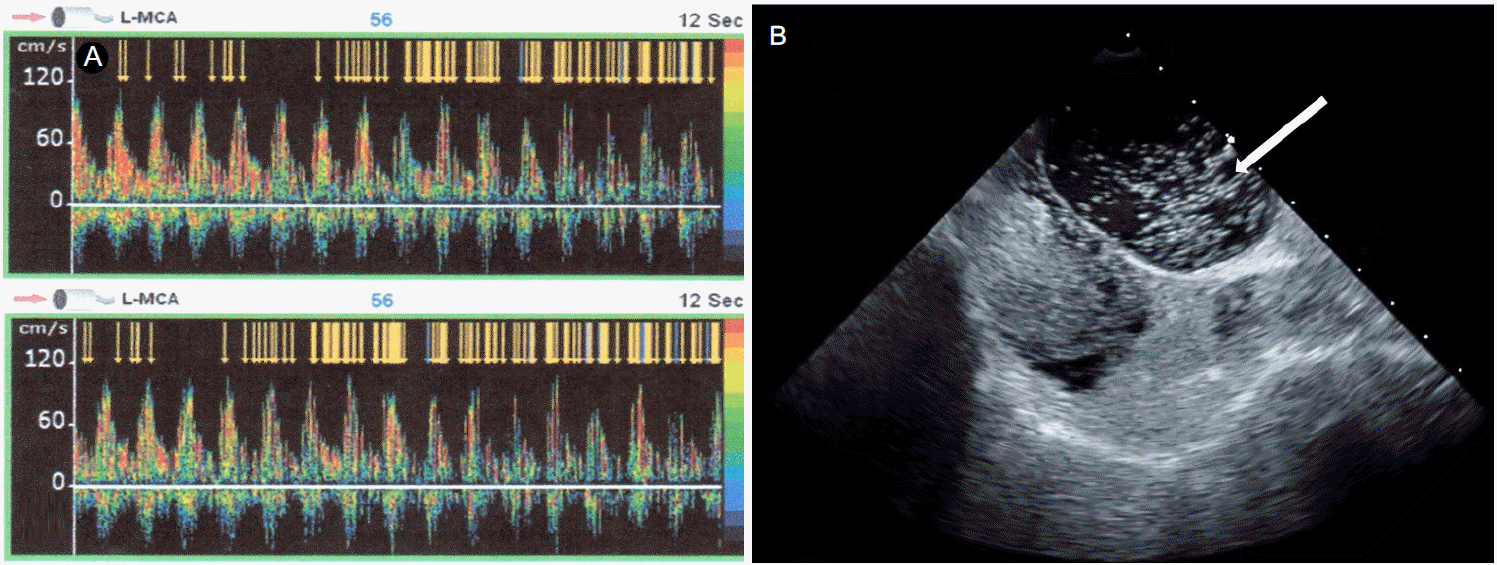
69세의 여자가 내원 1일 전 발생한 좌측 시야장애로 내원하였다. 증상은 집에서 TV리모컨을 조작하려는 순간 좌측에 놓인 버튼이 잘 보이지 않는 것부터 시작하였고 환자는 이내 좌측 시야가 보이지 않는 것을 알아차렸다. 이 증상은 12시간에 걸쳐 서서히 호전되는 추세였으나 내원 당시까지도 좌측 시야가 좁아진 느낌은 지속되었다. 환자는 고혈압, 당뇨병, 골다공증으로 약물을 복용하는 중이었으며, 20년 전 등 통증으로 검사하는 중 우연히 거대폐동정맥기형(Fig. 1-A)과 간의 동정맥루(Fig. 1-B)를 발견한 뒤 유전출혈모세혈관확장증을 진단받았다. 거대폐동정맥기형에 대해서는 수술 치료를 고려하였으나 환자와 상의하여 보류한 상태였다. 환자는 평소 비출혈과 구순출혈이 자주 발생하였으며, 내원 10년 전 흑색변을 보아 상부위장관내시경을 한 결과 혈관형성이상을 진단받은 적이 있다. 그 외 호흡곤란, 청색증, 피부질환 등의 소견은 없었다. 가족력에서 어머니와 큰아들에게 잦은 비출혈 병력이 있었다. 내원 당시 활력징후는 혈압 192/90 mmHg, 맥박수 78회/min, 호흡수 20회/min, 체온 36.1℃였다. 신체검사에서 피부병변은 없었다. 신경학적진찰에서 좌측 동측성 반맹의 시야결손 외의 특이사항은 없었다. 흉부X-선 사진에서는 우중엽에 종괴가 의심되는 병변이 있었다(Fig. 1-C). 뇌자기공명촬영에서는 오른쪽 후대뇌동맥경색이 확인되었다(Fig. 2-A, B). 환자의 병변과 관련한 후대뇌동맥, 기저동맥, 혹은 척추동맥의 협착은 없었으며(Fig. 2-C) 24시간심전도에서 심방세동은 없었다. 두개경유도플러(transcranial Doppler)검사상 상당량의 미세색전신호(microembolic signal)가 조기에 나타났으며 식도경유심장초음파검사 상 난원공을 통한 우좌션트가 확인되었다(Fig. 3). 동맥혈가스분석결과 pH 7.440, PCO2 36.4 mmHg, PO2 60.4 mmHg, HCO3 - 24.2 mEq/L였다. 이전에 항혈전제는 복용하지 않던 환자로 아스피린을 복용하기 시작했다. 시간이 지나며 환자의 시야결손은 주관적으로 호전되는 추세를 보였고 신경계 증상의 재발 없이 추적관찰 중으로 추후 수술적 제거를 고려하고 있다.
유전출혈모세혈관확장증 진단기준의 항목은 (1) 반복적인 비출혈, (2) 입술, 구강, 코, 손가락의 다발성 모세혈관확장, (3) 소화기계의 모세혈관확장증 및 폐, 간, 뇌, 혹은 척수의 동정맥기형, (4) 직계가족의 유전출혈모세혈관확장증 가족력으로, 4가지 중 3가지 이상의 항목을 충족하면 유전출혈모세혈관확장증 확진이 가능하다. 유전출혈모세혈관확장증 환자의 20% 가량이 폐동정맥기형을 가지고 있는 것으로 알려져 있으며 이 중 25% 가량에서 뇌경색이 발생한다고 알려져 있다[7]. 이외 객혈, 혈흉, 모순색전증에 의한 뇌농양도 발생할 수 있다. Velthuis 등[8] 은 흉부경유심초음파로 확인한 우좌션트의 양이 클수록 뇌경색, 일과성허혈발작, 혹은 뇌농양과 같은 뇌 합병증의 발생이 많다는 단면연구결과를 발표하였다. 이런 중대한 합병증이 발생할 수 있는 위험성 때문에 폐동정맥기형에 대해서는 중재시술이나 수술적 제거를 고려한다. 유전출혈모세혈관확장증 환자가 항혈전제나 항응고제를 복용하는 것이 안전한지에 대한 논란은 아직 많다. 심근경색이나 뇌경색 등 항혈전제 내지는 항응고제 치료가 필요한 경우임에도 불구하고 출혈 위험성을 고려하여 약제를 일시적으로 중단하여 예후가 더 안 좋아졌다는 결과도 있다[9]. 현재까지는 유전출혈모세혈관확장증이 항혈전제나 항응고제 복용의 절대적인 금기증은 아니지만 해당 약제가 환자에게 필수적인 것인지에 대한 고려는 필요하겠다.
정상인 가운데 30%가량은 난원공개존증을 가지고 있으며 뚜렷한 원인이 밝혀지지 않은 뇌경색 환자에게 더 흔한 것으로 알려져 있다. 최근 메타분석에 의하면 두개경유도플러로 추정한 우좌션트가 클수록 뇌경색이나 일과성허혈발작 발생률이 높았다[10]. 현재까지 난원공개존증의 치료에 대해 중재시술과 약물치료를 비교하는 무작위임상시험이 3차례 진행되었으나 시술이 항혈전제보다 우수하다는 근거는 부족한 실정이다.
원인불명의 뇌경색 중 상당수는 폐나 심장의 우좌션트에 의한 모순색전증에 의해 발생할 것으로 추정되는데, 이러한 우좌션트의 존재를 확인하기에 agitated saline을 이용한 식도경유 심초음파와 두개경유도플러가 유용하다. 정맥으로 agitated saline을 주입하면 정상인의 경우 기포가 폐순환을 거치며 전부 걸러지기 때문에 좌심방이나 뇌혈류에서 미세색전신호가 잡히지 않으나 우좌션트가 있는 경우 기포가 폐순환을 거치지 않고 바로 좌심방으로 가기 때문에 좌심방뿐만 아니라 뇌혈류에서도 미세 색전신호를 확인할 수 있다.
본 증례에서는 원인불명의 뇌경색이 있는 환자에게 서로 다른 2가지의 우좌션트가 존재하는 경우를 보여주었다. 폐동정맥기형과 난원공개존증이 함께 존재하여 뇌경색의 원인이 불분명하였고, 이로 인해 뇌경색 이차 예방을 위한 치료 결정에 어려움이 있었다. 폐동정맥기형에 대해서는 10년 사이 크기가 증가했고 동맥혈산소분압이 감소되어 있다는 사실 등을 바탕으로 제거가 필요한 상황이며, 크기가 커서 중재시술은 효과적이지 않을 것으로 예상되어 추후 수술적 제거를 고려하는 중이다. 난원공을 통한 모순색전증을 배제할 수 없는 관계로 폐동정맥기형 제거 후에도 출혈이 발생하지 않는 한 뇌경색 재발을 위해 항혈전제 복용을 지속할 예정이며 향후 중재시술을 고려할 계획이다. 원인불명의 뇌경색이 있는 환자에게 우좌션트가 2개 이상 존재할 수 있음을 염두하고 충분한 검사를 진행할 필요가 있을 것이다. 또한 각 병변에 대한 치료를 적절한 시기에 진행하여 합병증을 최소화하고 향후 뇌혈관질환의 재발을 방지하여야 할 것이다.
REFERENCES
1. Jones HR Jr, Caplan LR, Come PC, Swinton NW Jr, Breslin DJ. Cerebral emboli of paradoxical origin. Ann Neurol 1983;13:314-319.


2. Moon CO, Han SW, Kwak JG, Jung YS, Shon JH, Lee SM, et al. Middle cerebral artery infarction associated with Osler-Weber-Rendu disease. J Korean Neurol Assoc 2007;25:402-405.
3. Alsheikh-Ali AA, Thaler DE, Kent DM. Patent foramen ovale in cryptogenic stroke: incidental or pathogenic? Stroke 2009;40:2349-2355.



4. Aassar OS, Friedman CM, White RI Jr. The natural history of epistaxis in hereditary hemorrhagic telangiectasia. Laryngoscope 1991;101:977-980.


5. Vase P, Grove O. Gastrointestinal lesions in hereditary hemorrhagic telangiectasia. Gastroenterology 1986;91:1079-1083.

6. Kjeldsen AD, Vase P, Green A. Hereditary hemorrhagic telangiectasia: a population-based study of prevalence and mortality in Danish patients. J Intern Med 1999;245:31-39.


7. Maher CO, Piepgras DG, Brown RD Jr, Friedman JA, Pollock BE. Cerebrovascular manifestations in 321 cases of hereditary hemorrhagic telangiectasia. Stroke 2001;32:877-882.


8. Velthuis S, Buscarini E, van Gent MW, Gazzaniga P, Manfredi G, Danesino C, et al. Grade of pulmonary right-to-left shunt on contrast echocardiography and cerebral complications: a striking association. Chest 2013;144:542-548.


Figure 1.
Chest CT shows a pulmonary arteriovenous malformation (A, white arrow) and enlarged hepatic arteries (B, black arrow) with early drainage to the hepatic veins. Chest x-ray shows a mass-like lesion in the right middle lobe (C). CT; computed tomography.
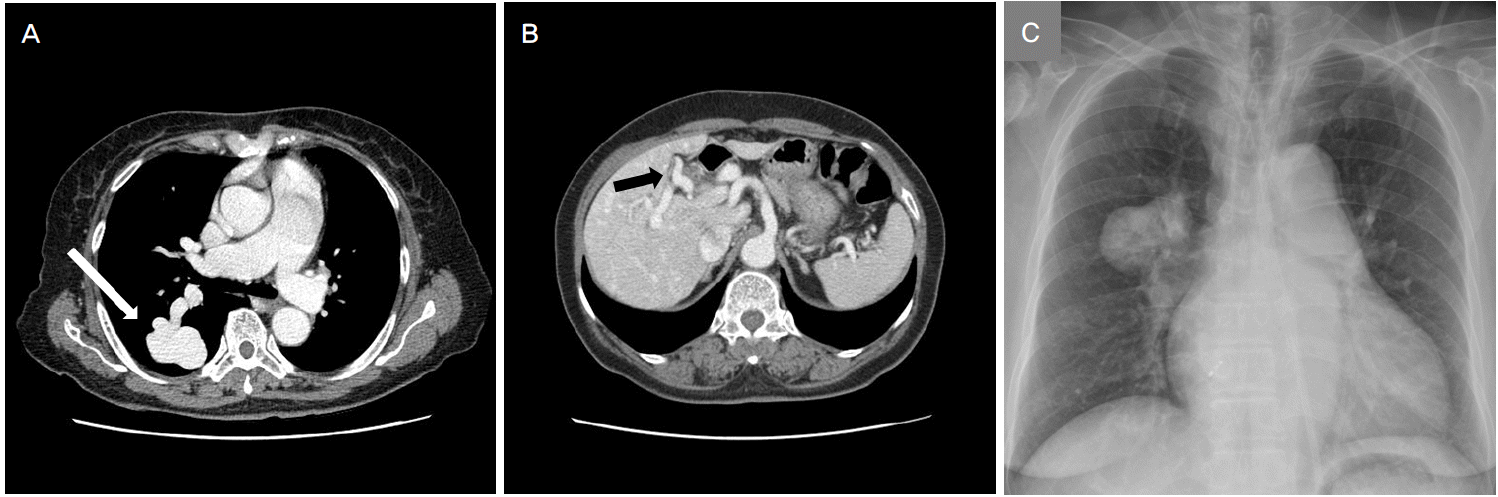
Figure 2.
Diffusion-weighted brain MRI (A) and apparent diffusion coefficients (B) shows acute infarction at the right PCA territory. MR angiography shows no stenosis or occlusion of the right PCA (C). MRI; magnetic resonance imaging, PCA; posterior cerebral artery.
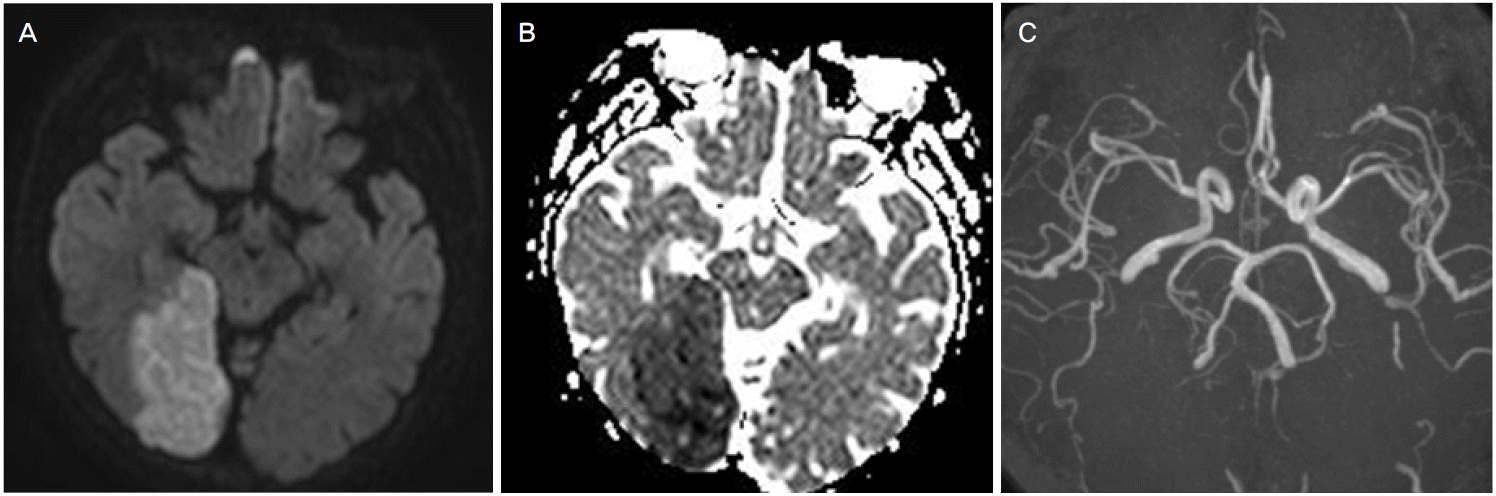
Figure 3.
Contrast transcranial Doppler study showed shower pattern during both basal state (A, upper) and Valsalva maneuver (A, lower). Trans-esophageal echocardiography with saline-irritated contrast showed a significant amount of microembolic signals in the left atrium within 3 cardiac cycles after right atrial opacification (B, arrow).



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print




