| J Korean Neurol Assoc > Volume 33(3); 2015 > Article |
Abstract
Mucormycosis is a rare opportunistic infection caused by fungi of the order Mucorales that typically occurs in patients with diabetes or immunocompromised state. Rhino-orbital-cerebral mucormycosis is the most common type, often has a life-threatening outcome. Mucormycosis has specific vascular tropism complicating mucorthrombosis or mycotic aneurysm. We report a diabetic patient presenting with ophthalmoplegia, orbital necrosis, and contralateral hemiparesis, who suddenly progressed to coma and died of subarachnoid hemorrhage due to the rupture of mycotic aneurysm in distal internal carotid artery.
털곰팡이증(mucormycosis)은 털곰팡이목(order mucorales)에 속하는 곰팡이에 의한 치명적인 인체감염으로, 조절되지 않는 당뇨병 혹은 당뇨병케톤산증 환자에서 호발한다. 코눈대뇌(rhinoorbitlal-cerebral)털곰팡이증이 가장 흔한 유형으로서 두개강내를 침범하는 경우, 사망률이 60-80%로 매우 높다[1-3]. 코눈대뇌털곰팡이증의 가장 흔한 원인균은 Rhizopus oryzae이며 토양, 부패물질, 대기 및 습한 환경에 존재하는데[2,3], 혈관친화성(vascular tropism)의 특징이 있어 혈관벽 침범 후 털곰팡이혈전증(mucorthrombosis)을 유발하거나, 드물게는 진균동맥류(mycotic aneurysm)를 형성하기도 한다[1,2].
저자들은 당뇨병이 조절되지 않았던 환자에서 코눈대뇌털곰팡이 감염에 의해 안구연조직염(orbital cellulitis), 피부괴사 및 부비동염으로 시작하여 해면정맥동증후군(cavernous sinus syndrome)으로 진행된 후 원위부 내경동맥혈전증에 의한 뇌경색과, 뒤이어 형성된 진균동맥류에 의한 치명적인 거미막하출혈이 발생하였던 매우 드문 예를 경험하여 영상소견과 병리소견을 보고한다.
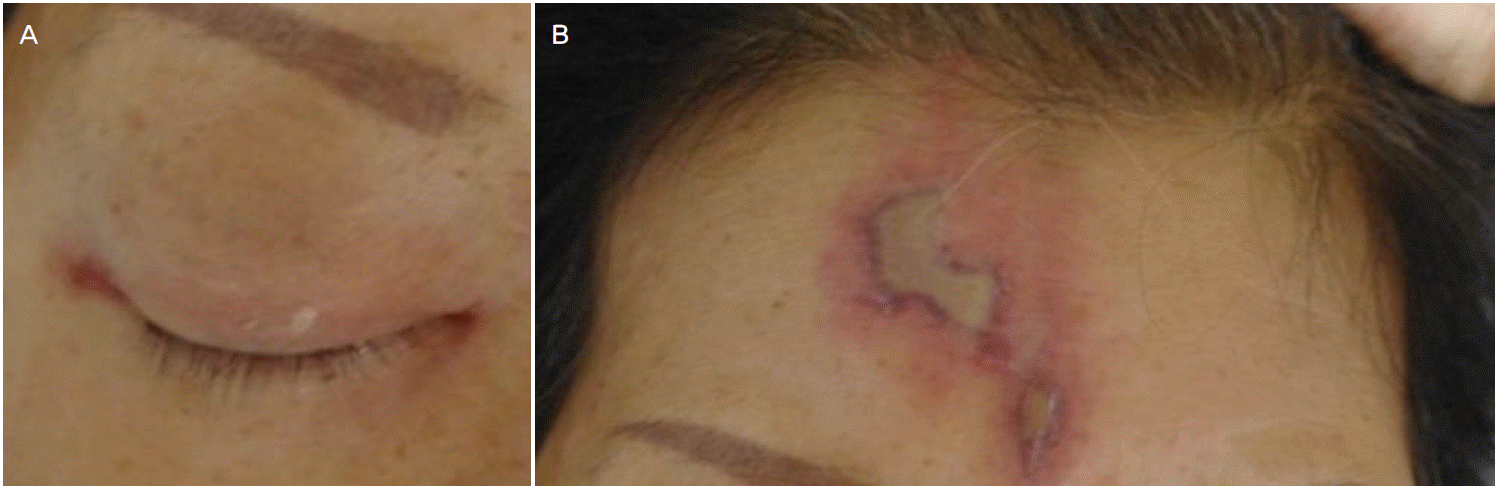
68세 여자가 우측 눈꺼풀처짐, 눈주위부종, 안구통증, 시력저하 및 의식저하로 응급실을 방문하였다. 환자는 10년 전부터 당뇨병으로 경구혈당강하제를 복용 중이었으며, 3일 전부터 우측 눈꺼풀처짐이 발생하였고, 내원 당일 우측 눈주위부종과 통증, 시력저하 및 의식저하가 발생하였다. 활력징후는 혈압 93/65 mmHg, 맥박 90회/분, 체온 37.0℃, 호흡 20회/분이었다. 신경학적진찰에서 의식수준은 졸린상태(drowsy)였으며, 시간에 대한 지남력이 감소되어 있었다. 우측 각막혼탁이 심하여 동공반사는 측정할 수 없었으며, 우측 안구운동마비가 관찰되었다. 또한 우안의 안구돌출(proptosis), 결막부종(chemosis) 및 눈주위부종(Fig. 1-A)이 동반되어 있었으며, 안진은 관찰되지 않았고, 이마에서 피부궤양이 관찰되었다(Fig. 1-B). 좌측 상지 및 좌측 하지근력은 MRC등급 II로 감소되어 있었고, 심부건반사는 정상적이었으나 양측에서 바빈스키징후는 양성이었다. 말초혈액검사에서 백혈구 9,460/mm3, 헤모글로빈 13.0 g/dL, 적혈구용적률 35.2%, 혈소판 206,000/mm3, 적혈구침강속도 82 mm/hr, 당 694 mg/dL, 헤모글로빈A1C 12.3%, 혈액요소질소 51 mg/dL, Creatinine 1.33 mg/dL, 소변검사 결과에서 당(+++), 단백(-), 케톤체(+)였으며, 그 외 생화학검사, 간기능검사, 혈액응고검사는 정상이었다.
뇌확산강조영상(DWI)에서 우측 전맥락막동맥(anterior choroidal artery) 영역인 우측 전두엽, 측두엽 및 속섬유막(internal capsule) 부위에서 급성뇌경색이 관찰되었고, 자기공명혈관조영(MRA)검사에서 우측 경동맥 원위부의 심한 협착이 관찰되었다(Fig. 2-A, B). 뇌척수액검사에서 뇌척수액의 색깔은 투명하였으며, 압력은 12 cmH2O로 측정이 되었고, 다형핵백혈구(polymorphonuclear leukocyte, PMN)가 우세한 백혈구증가증(WBC 20/dL, PMN 65%)을 보였고, 당 125 mg/dL (혈당 228 mg/dL), 단백 69 mg/dL 소견을 보였다. 진균감염 혹은 세균감염 가능성이 높을 것으로 판단하여 경험적 항진균제(amphotericin B, 60 mg/day) 및 항생제(ceftriaxone 2 g every 12 hours, metronidazole 500 mg every 8 hours)를 내원 당일부터 투여하기 시작하였다. 동반된 급성뇌경색에 대한 치료로 아스피린 투여 및 0.9% 생리식염수로 수액을 공급하였다. 안와의 T1 및 T1조영증강영상에서 우측 안구 및 안와 주변의 염증소견이 관찰되었고, 우측 해면정맥동 내의 염증 및 혈전, 뇌막과 좌측 부비동 벽의 조영증강이 관찰되었다(Fig. 2-C, D).
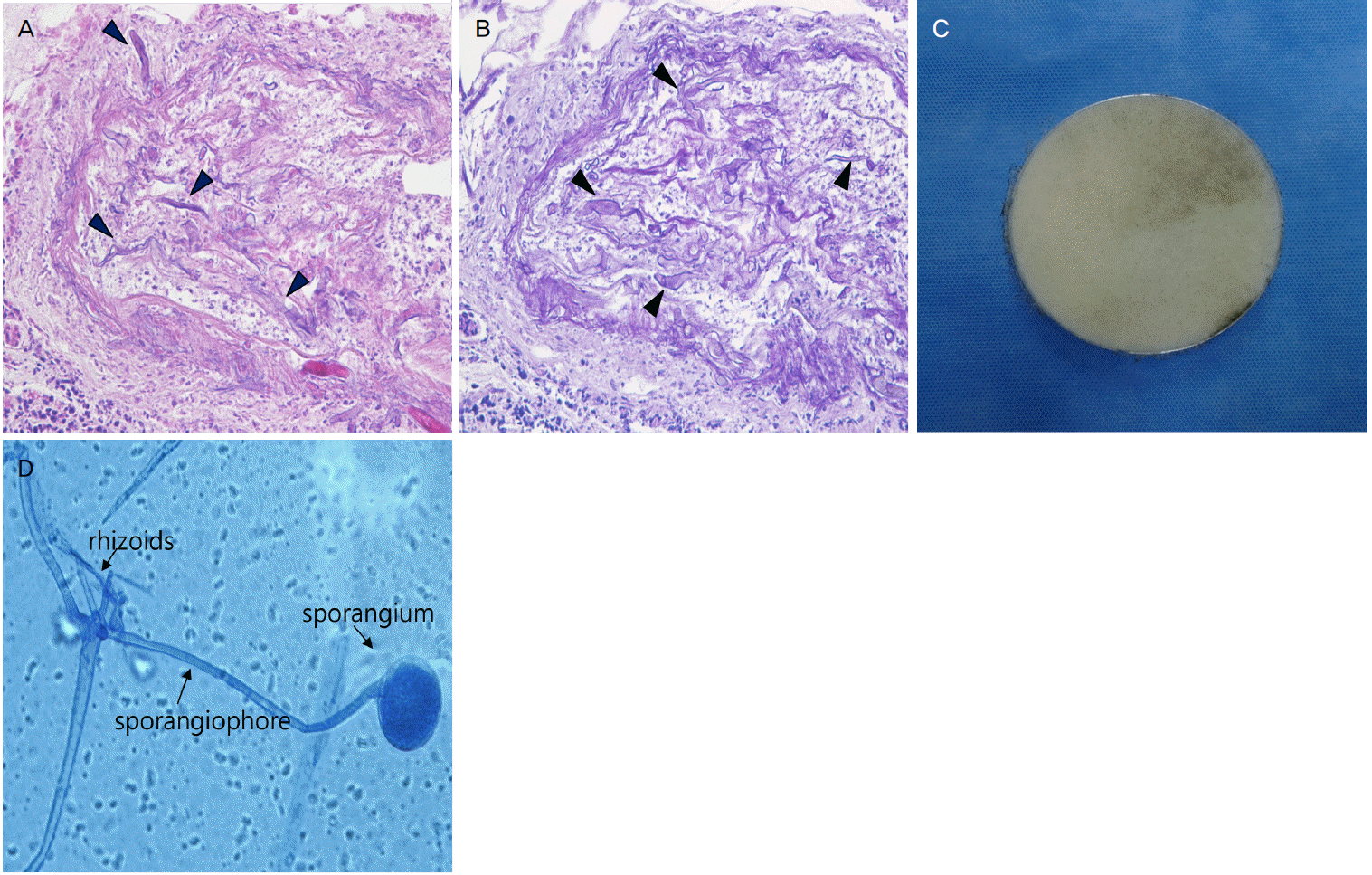
이비인후과의 비강검사에서 우측 비강내점막에 검은색의 괴사가 발견되었고, 이마의 피부 괴사조직 절개생검에서 표피, 진피 및 피하조직을 포함하는 광범위한 괴사와 특히 혈관주변과 내부에서 직각으로 뻗는 가지를 보이는 크고 넓은 무사이막(nonseptated)의 균사들이 관찰되었다(Fig. 3-A, B). 우안의 분비물에 대한 배양검사에서 입원 5일째 털곰팡이균(mucoraceae)을 확인하였다(Fig. 3-C, D). 환자의 의식수준은 입원 2일째부터 명료한 상태로 호전되었으며, 우안의 안구적출을 고려하였으나 보호자가 동의하지 않아 시행하지 못하였다. 입원 7일째 MRA검사에서 우측 원위부 내경동맥 부위에 직경 7.2 × 6.0 mm의 진균뇌동맥류를 새로 발견하였다(Fig. 2-E). 입원 9일째 갑자기 심한 두통 후 혼수(coma) 상태로 의식수준이 저하되어 시행한 뇌CT에서 우측 실비우스틈새(sylvian fissure), 뇌바닥수조(basal cistern) 및 우측 전두-측두-두정엽 부위에서 거미막하출혈이 관찰되었다(Fig. 2-F). 환자는 입원 11일째 사망하였다.
털곰팡이증(mucormycosis)은 털곰팡이목(order Mucorales)에 속하는 곰팡이에 의한 치명적 인체감염으로, 털곰팡이과(family Mucoraceae)에 속하는 Rhizopus oryzae가 털곰팡이증을 유발하는 가장 흔한 원인 곰팡이다[3]. 과거 Zygomycetes강(class)으로 분류되었던 시기가 있어 현재까지도 zygomycosis라는 용어가 사용되기도 하지만, mucormycosis가 정확한 표현이다[2]. 조직학적으로 균사의 형태는 넓고 불규칙하며, 사이막(septum)이 없고 직각 또는 둔각으로 갈라지는 것이 특징이다. 조직 내에서 균사의 혈관침습과, 그로 인한 조직의 괴사가 흔히 관찰된다[1]. 임상 양상은 침범되는 부위에 따라 코눈대뇌{(rhino-orbital-cerebral), 혹은 코대뇌(rhinocerebral)}, 호흡기(pulmonary), 피부(cutaneous), 소화기(gastrointestinal), 및 파종성(disseminated) 등의 형태로 나눌 수 있으며, 이들 중 코눈대뇌털곰팡이증이 40-50%를 차지하여 가장 흔한 유형이다[3]. 코눈대뇌털곰팡이증의 경우 조절되지 않는 당뇨병을 가진 환자에서 당뇨병케톤산증이 동반될 때 잘 발병하는데, 이는 산성 환경에서 호중구의 포식작용이 억제되고, 털곰팡이 생존에 필수적인 철(iron) 성분이 인체 내 철운반단백질로부터 쉽게 분리되어 곰팡이에게 공급될 수 있기 때문으로 알려져 있다[2]. 그 밖에 백혈병 치료를 위한 조혈모세포이식 후의 면역억제상태에서 호흡기털곰팡이증이 잘 발생하며, 혈액투석을 받는 만성신부전 환자의 체내에 축적된 철을 배출하기 위해 deferoxamine 치료를 시행할 경우 파종성털곰팡이증이 호발한다. 또한 정맥주사를 통한 마약투여, 중성구감소증(neutropenia) 혹은 글루코코르티코이드 투여 등에 의한 포식기능저하상태, 및 악성종양 환자 등에서 털곰팡이증이 발병할 수 있다[2,3]. 코눈대뇌털곰팡이증은 일반적으로 세 단계를 거쳐 발병한다. 첫 단계에서는 공기 중에서 흡입된 곰팡이 포자가 부비동, 비강 점막, 경구개 등에 감염을 일으키고, 두 번째 단계에서는 사골동(ethmoid sinus)에서 주변 조직으로 직접적인 전파 혹은 혈관을 통해 안와감염이 발생하며, 마지막 단계에서는 상안와열(superior orbital fissure)을 통하거나, 혹은 사골동과 해면정맥동을 연결하는 도출정맥(emissary vein)으로 배출(drainage)되어 해면정맥동으로 전파되면 해면정맥동 내의 뇌신경(동안신경, 활차신경, 삼차신경의 안신경분지 및 상악신경분지, 외전신경) 및 내경동맥을 침범하게 된다[4]. 본 증례도 조절되지 않는 당뇨병을 가지고 있었고, 안구 및 안와에서 시작된 감염이 빠른 속도로 해면정맥동 및 원위부 내경동맥으로 퍼졌다. 특히 털곰팡이류는 혈관친화성(vascular tropism)이 있어 혈관벽을 통과한 후 혈관 내에서 털곰팡이혈전증(mucorthrombosis)을 형성하거나, 드물게는 진균동맥류(mycotic aneurysm)를 형성한다[2,5]. 본 증례에서 초기에 보였던 좌측 편마비는 우측 원위부 내경동맥혈전증에 의한 협착으로 우측 전맥락막동맥(anterior choroidal artery) 영역의 급성뇌경색 발생에 의한 것이었으며, 협착을 보였던 원위부 내경동맥 부위에서 진균동맥류가 새롭게 형성된 후 최종적으로 거미막하출혈이 발생하였다.
국내에서는 내경동맥을 침범하여 혈전증 혹은 혈관폐색을 보였던 증례보고가 있었으나[6,7], 진균동맥류가 확인된 거미막하출혈에 대한 보고는 없었다. 국외 연구로는 해면정맥동증후군(cavernous sinus syndrome)으로 원위부 내경동맥이 침범되었던 총 41예 중 1예(2.4%)에서만 진균동맥류가 관찰되었다[8].
대뇌를 침범하는 경우 중 코눈대뇌형(rhino-orbital-cerebral form)과 다른 유형으로서 국소대뇌형(localized cerebral form)이 있으며, 농양 혹은 뇌출혈의 형태로 발현한다[3]. 대뇌를 침범하는 털곰팡이증의 사망률은 코눈대뇌형에서 62%, 혈행중추신경계파종형(hematogenous CNS dissemination)에서 98%로 매우 높은 것으로 알려져 있으며[3], 사망률을 낮추기 위해서는 조기진단, 기저질환의 교정, 병변 부위의 수술적 제거 및 암포테리신B 등의 polyene계열의 항진균제 사용을 추천하고 있다. 국내 증례보고에서도 사망률이 매우 높았는데, 양측 해면정맥동을 침범하였거나[9], 한쪽 해면정맥동을 침범한 후 내경동맥혈전증을 보인 경우[6,7], 혹은 전두엽 뇌출혈을 보였던 경우[10] 등 대뇌 침범이 있었던 대부분의 환자들이 사망하였고, 내경동맥 폐색을 보였던 한 환자는 생존하였다[7].
코눈대뇌털곰팡이증에서 드물게 발생하는 내경동맥 원위부 진균동맥류에 대한 일반적인 치료원칙은 확립되어 있지 않으나, 감염부위를 광범위하게 제거한 후 항진균제를 투여하고, 진균동맥류는 코일삽입술로 치료하여 생존하였던 증례보고가 있었다[8]. 결론적으로 진균동맥류를 동반한 코눈대뇌털곰팡이증의 치료로서 항진균제 투여와 함께 안구적출을 포함한 광범위한 병변 제거 및 진균동맥류에 대한 중재적 코일삽입술이 필요할 것으로 생각한다.
REFERENCES
1. McCarthy M, Rosengart A, Schuetz AN, Kontoyiannis DP, Walsh TJ. Mold infections of the central nervous system. N Engl J Med 2014;371:150-160.



2. Longo D, Fauci A, Kasper D, Hauser S, Jameson J, Loscalzo J. Harrison's Principles of Internal Medicine. 19th ed. McGraw-Hill: 2015;1350-1353.
3. Roden MM, Zaoutis TE, Buchanan WL, Knudsen TA, Sarkisova TA, Schaufele RL, et al. Epidemiology and outcome of zygomycosis: a review of 929 reported cases. Clin Infect Dis 2005;41:634-653.


4. Simmons JH, Zeitler PS, Fenton LZ, Abzug MJ, Fiallo-Scharer RV, Klingensmith GJ. Rhinocerebral mucormycosis complicated by internal carotid artery thrombosis in a pediatric patient with type 1 diabetes mellitus: a case report and review of the literature. Pediatr Diabetes 2005;6:234-238.


5. Dusart A, Duprez T, Van Snick S, Godfraind C, Sindic C. Fatal rhinocerebral mucormycosis with intracavernous carotid aneurysm and thrombosis: a late complication of transsphenoidal surgery? Acta Neurol Belg 2013;113:179-184.


6. Hong JM, Han BI, Sin SK, Bang OY, Kim JS. The Clue for Early Diagnosis and Prediction of Intracranial Involvement in Rhinocerebral Mucormycosis. J Korean Neurol Assoc 2002;20:467-474.
7. Shim YS, Rha JH, Kwon JH, Ha CK. Two cases of rhinocerebral mucormycosis with perineural extension to the pons. J Korean Neurol Assoc 1999;17:895-900.
8. Alvernia JE, Patel RN, Cai DZ, Dang N, Anderson DW, Melgar M. A successful combined endovascular and surgical treatment of a cranial base mucormycosis with an associated internal carotid artery pseudoaneurysm. Neurosurgery 2009;65:733-740 discussion 740.


9. Yoo BG, Lim KI, Kim KS, Yoo KM. A case of bilateral cavernous sinus mucormycosis. J Korean Neurol Assoc 1996;14:668-673.
10. Baek KH, Hwang SH, Choi HC, Shin JH, Lee BC. Rhino-orbito-cerebral mucormycosis complicated with intracerebral hemorrhage. J Korean Neurol Assoc 2000;18:235-239.
Figure 2.
(A-D) 1st HD, (A) Acute infarction in the right frontal lobe and internal capsule, (B) Severe stenosis in the right distal ICA (arrow). (C, D) Diffuse soft tissue swelling and enhancing lesion in the right eyeball and periorbital space. Loss of enhancement in the right ethmoid sinus, nasal concha mucosa, and extraocular muscles. (E) 7th HD, newly developed broad neck aneurysm at the supraclinoid portion of right distal ICA (arrow, 7.2 × 6.0 mm). (F) 9th HD, SAH in the right sylvian fissure, and suprasellar, basal, and ambient cistern. HD; hospital day, ICA; internal carotid artery, SAH; subarachnoid hemorrhage.
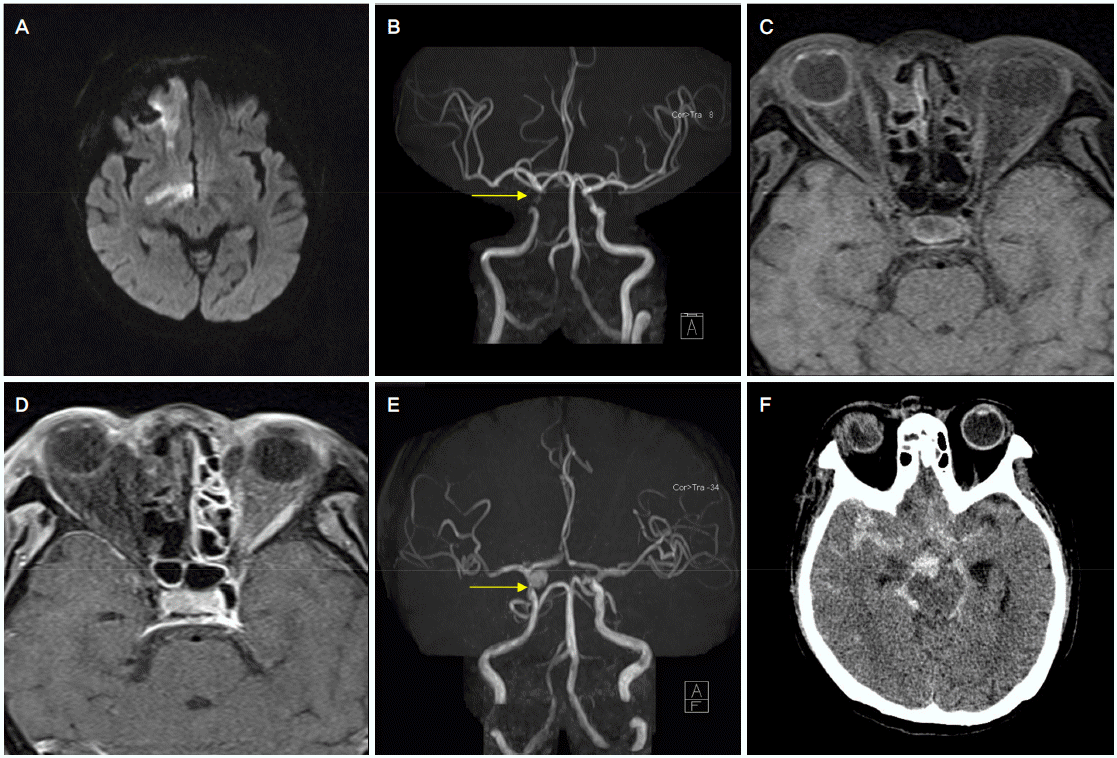
Figure 3.
(A) Broad, irregular, nonseptate, and right-angle branching hyphae, consistent with Mucor species (arrow heads) invade into the vascular wall and the lumen (hematoxylin and eosin stain, ×200). (B) Periodic acid-Schiff stain highlights fungal hyphae (arrow heads) (×200). (C) Culture of the discharge from the right eye in Sabouarud’s agar plate revealed gray-black colored cottony colonies after 5 days. (D) Sporangium and unsegmented sporangiophore with rhizoids, which are characteristics of the order mucorales, were seen on lactophenol cotton blue stain.
- TOOLS
-
METRICS

-
- 0 Crossref
- 0 Scopus
- 14,071 View
- 105 Download
- Related articles
-
Rhino-orbito-cerebral Mucormycosis Complicated with Intracranial Hemorrhage2000 ;18(2)



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



