| J Korean Neurol Assoc > Volume 37(2); 2019 > Article |
|
Abstract
Anti-Ma2-associated encephalitis is one of the paraneoplastic limbic and brainstem encephalitis characterized by decreased consciousness, parkinsonism and the limitation of vertical eye movement. It is usually associated with non-small cell lung cancer in male and female or germ cell tumor in male. Herein, we report a case of atypical anti-Ma2-associated encephalitis which presented with axonal sensorimotor polyneuropathy.
항Ma2뇌염(anti-Ma2-associated encephalitis)은 신생물딸림뇌염(paraneoplastic encephalitis)의 한 종류로서 변연뇌염(limbic encephalitis) 그리고 간뇌 및 뇌간의 임상증상이 특징이다[1]. 변연뇌염 증상으로는 뇌전증, 단기 기억력의 저하, 환각, 정동장애 또는 성격 변화 등이 발생하고, 간뇌 및 뇌간 증상으로는 과도한 주간졸음증이나 의식저하, 수직 안구운동장애, 파킨슨증을 보인다. 항Ma2 (PNMA-2)항체는 paraneoplastic Ma antigen (PNMA)이라는 종양신경단백질에 대한 항체이며, 항Ma2뇌염에 동반되는 악성신생물로는 남성에서는 고환암이 가장 많고 다음으로 폐암이 발견된다고 알려져 있다. 이전 연구에서 보고된 바에 의하면 상기 환자의 70%에서 암의 진단 전에 증상이 발생하며 30%에서 암 진단 후에 뇌염 증상이 발현되었다고 한다[2,3].
항Hu뇌염에서 감각신경병 그리고 항CV2항체뇌염에서 감각운동신경병이 잘 동반될 수 있는 것으로 알려져 있는데 비하여[3], 항Ma2뇌염의 경우 말초신경계 증상이 동반된 경우는 매우 드물다. 본 저자들은 급성축삭감각운동다발신경병(acute axonal sensorimotor polyneuropathy)을 동반한 항Ma2뇌염 증례를 경험하였기에 보고하는 바이다.
80세 여자가 갑자기 발생한 시야 흐려짐으로 타원 응급실에 방문하였고, 신경학적 진찰에서 양 눈이 우측으로 편위된 상태로 수직 및 수평 안구운동장애를 보였다. 과거력으로는 40년 전 자궁경부암을 진단받아 양측 자궁난관난소절제술을 받았으나, 조직학적 진단과 병기에 대한 기록은 없었다. 증상 발생 당일 뇌 자기공명영상검사에서 이상은 확인되지 않았고 뇌파검사에는 간질모양파는 없었다. 증상 발생으로부터 일주일 후, 열이 나기 시작하였고 혈청검사에서 경미한 염증 소견이 있었다(C-반응단백질[C-reactive protein, CRP]은 0.57 mg/dL; 정상 범위 0-0.3mg/dL, 적혈구침강속도[erythrocyte sedimentation rate, ESR]는 6 mm/hr; 정상 범위 0-27 mm/hr). 뇌척수액검사에서 백혈구 13/mm3 (림프구 98%), 단백질 85 mg/dL (정상범위 20-40 mg/dL)로 증가된 반면, 혈액/뇌척수액 포도당 비율은 0.55 (정상 0.6)로 정상이었고, 세포분석(cytological analysis)에서 암세포는 발견되지 않았다. 바이러스뇌수막염을 의심하였고 아시클로버(acyclovir) 투여를 시작하였다. 그러나 증상 호전은 없었고, 우측 상하지 위약이 Medical Research Council (MRC) 4등급으로 갑자기 발생하였으며, 급성 뇌졸중 감별을 위하여 뇌 자기공명영상검사를 하였으나 뇌경색이나 뇌출혈은 없었다. 점차 좌측 상하지 위약도 진행하였으며, 심부건반사는 전반적으로 감소되어 있었고 병적반사, 감각수준(sensory level), 변비 및 요 축적 등 척수 병변을 시사하는 소견은 없었다.
그러나 이틀 뒤 갑자기 호흡부전이 발생하여 기관내 삽관 후 기계호흡을 하였고, 메틸프레드니솔론(methylprednisolone, 1 g/day, 2일간)을 투여하였다. 양측 상하지 위약은 MRC 3등급으로 악화되었고, 의식수준도 기면(drowsy) 상태로 악화되었다. 환자는 본원으로 왔고, 증상 발생 후 12일경에 시행한 추적 뇌 자기공명영상검사에서 T2강조영상에서 양쪽 내측 측두엽의 고신호강도 및 다초점의 점상 조영증강이 관찰되었으나, 사지 위약을 설명할 수 있을만한 소견은 없었다(Fig.). 다시 시행한 뇌척수액검사 결과에서, 백혈구 54/mm3 (림프구 98%), 단백질 37.8 mg/dL (정상 범위 20-40 mg/dL), 혈액/뇌척수액 포도당 비율은 0.59 (정상 0.6)였고, 혈액검사에서 C-반응단백질(CRP)은 0.59 mg/dL (정상 범위 0-0.3 mg/dL), 적혈구침강속도(ESR)는 6 mm/hr (정상 범위 0-27 mm/hr)이었다. 상기 뇌척수액검사 결과와 뇌 자기공명영상 소견 그리고 혈청 및 뇌척수액에서 검사한 단순헤르페스바이러스항체(herpes simplex virus antibody), 개회충 항체(toxocara canis antibody), 결핵균데옥시리보핵산(mycobacterium tuberculosis, DNA)이 모두 음성임을 고려하면, 감염뇌염일 가능성은 낮았다. 신경전도검사를 하였고, 축삭감각운동다발신경병이 확인되었다(Table). 혈관염을 시사하는 항핵항체검사(Anti-Neutrophil Cytoplasmic Antibodies, Antinuclear Antibodies, double strand DNA, rheumatoid factor)는 모두 음성이었고, 원인이 될 만한 독성물질 노출 가능성도 없었다. 따라서, 신경학적 진찰 및 신경전도검사 결과에 근거하여 길랭-바레증후군 변이형(Guillain–Barré syndrome variant) 혹은 비커스태프뇌간뇌염(Bickerstaff brainstem encephalitis)의 가능성을 고려하였고 면역글로불린(immunoglobulin G)을 투여하였다. 일주일 뒤에도 양측 상하지 위약의 호전은 없었고, 항GD1a, GD1b, GD2, GD3, GT1a, GT1, GQ1b 항체 등의 강글리오시드항체(ganglioside antibody)는 모두 음성으로 확인되었다. 그리고 양쪽 손목 및 발목에서 4-5 Hz의 안정시떨림(resting tremor)이 보이기 시작하여 뇌파검사를 시행하였으나 간질모양파는 없었다. 그리고 신생물딸림뇌염 감별을 위하여 시행한 항체검사에서 혈청 및 뇌척수액에서 항Ma2 (PNMA-2)항체가 확인되었다. 그 외 시행한 항 NMDAR, AMPA1, AMPA2, LGI1, CASPR2, GABA-B, Hu, Yo, Ri, CV2/CRMP5, Amphiphysin, Recoverin, SOX1, Titin항체 등의 신생물딸림항체는 모두 음성이었다. Cancer antigen 125 (CA125)가 혈청에서 148.0 U/mL (정상 범위 0-31.2 U/mL)로 상승되어 있었고, 동반된 종양을 찾기 위하여 시행한 복부 자기공명영상검사에서 좌측 질옆부위(paravaginal) 및 우측 폐쇄 신경부위(obturator nerve area)에 결절(nodular lesions)과 함께 복수 및 전반적으로 두꺼워진 복막이 확인되었으나, 전신양성자방출단층촬영/컴퓨터단층촬영(whole body positron emission tomography/computed tomography)에는 악성 종양을 의심할만한 소견은 없었다. 환자는 림프절 조직검사를 거부하여 시행하지 못하였으나 항Ma2뇌염이 의심되었고, 스테로이드 및 면역글로불린에 증상 호전이 없어서 리툭시맙(rituximab, 1 mg/kg, 1회/주, 4주간)을 투여하였다. 이후 사지 위약은 MRC 4등급 정도로 호전되었으나 안정시떨림 및 기면은 지속되었다. 1년 뒤 추적관찰하였을 때, 여전히 기면 상태에 있었고 사지 위약은 다시 악화되어 MRC 2-3등급이었다.
위 환자의 경우, 안구운동장애 및 의식저하라는 전형적인 뇌간 증상과 함께 팔다리의 안정시떨림으로 나타난 파킨슨증 및 축삭감각운동다발신경병으로 인한 사지 위약을 동반한 항Ma2뇌염으로 진단되었다. 리툭시맙 치료 후 사지 위약이 부분적으로 호전되는 모습이었으나, 1년 뒤 추적관찰하였을 때 그 이상의 증상 호전은 없었고, 다시 악화된 사지마비로 인하여 침대 생활을 하고 있었다.
먼저, 축삭감각운동다발신경병으로 인한 사지 위약 및 호흡근 침범은 항Ma2뇌염의 증상으로 지금까지 보고된 바가 없다. PNMA단백질은 중추신경계뿐만 아니라 말초신경계에도 발현되기 때문에 항Ma2뇌염에서 말초신경병이 동반되는 것이 불가능하지 않다[4]. 그럼에도 불구하고, 전형적인 중추신경계 증상 외에 말초신경계 증상이 확인된 경우는 매우 드문 사례로, 감각신경절염(sensory ganglionitis) 또는 양측 경추신경뿌리병증(bilateral cervical radiculopathy) 그리고 척수신경뿌리염증(myeloradiculopathy)이 동반된 환자들이 보고된 바 있다[2,5]. 또, 비호지킨림프종(non-Hodgkin lymphoma)을 가진 항Ma2뇌염 환자에게서 만성염증탈수초다발신경병(chronic inflammatory demyelinating polyneuropathy)이 같이 동반된 증례가 보고되어 있는 정도이다[6]. 이러한 증례들 및 본 증례를 통하여 중추신경계와 말초신경계가 항Ma2 (PNMA-2)항체에 대하여 다르게 반응하는 이유에 대하여 연구해볼 수 있겠다.
그리고 본 환자의 경우, 중추신경계 증상은 면역 치료에도 주목할 만한 호전이 없었으나 리툭시맙 정맥주사에는 사지 위약이 일부 호전되는 모습을 보였다. 앞서 언급한 양측 경추신경뿌리병증, 척수신경뿌리염증이 동반된 사례들에서도, 면역 치료에 대하여 말초신경계 증상만 호전되었다고 보고되어 있다. 더 많은 증례가 바탕이 되어야 하나, 본 증례를 토대로 면역 치료가 항Ma2뇌염의 중추신경계 증상에는 효과가 없더라도 말초신경병에는 효과가 있을 수 있다는 가능성을 열어 둘 수 있다. 다만, 이후 경과 관찰에서 말초신경병으로 인한 사지 위약이 악화되었던 이유는 숨겨진 악성 종양에 대한 명확한 평가 및 치료가 진행되지 않았기 때문으로 추정해볼 수 있겠다[2].
더하여 위 환자에서 진행 중인 암을 조직학적으로 확인하지 못하였으나 다음 두 가지 가능성을 생각해볼 수 있다. 첫 번째, 환자는 40년 전 자궁경부암으로 전체 자궁절제술을 한 과거력이 있었다. 당시 완전 완화된 것으로 생각하였으나 이번 골반 자기공명영상에서 질옆 결절들이 확인되었다. 조직학 진단은 하지 못하였으나 제자리암종(carcinoma in situ)만으로도 항Ma2뇌염이 발생하는 경우가 많이 보고되어 있어 본 환자 또한 부인과암 초기였을 가능성이 있으며 추적관찰할 예정이다[7,8]. 두 번째, 40년 전 자궁경부암이 완전 완화되었으나 40년이 지난 후 항Ma2 (PNMA-2)항체가 활성화되었을 가능성이 있다. 한 연구에 따르면, 어떤 암에 항Ma2 (PNMA-2) 항체를 생성하는 전령RNA (messenger ribonucleic acid)가 있다고 하여 그 암을 가진 환자들이 모두 항Ma2 (PNMA-2)항체 단백질을 생성하여 뇌염으로 발전하게 되는 것은 아니었다. 이를 토대로 각각 환자의 면역 반응에 따라 항Ma2 (PNMA-2)항체가 유도될 수도 있고 그렇지 않을 수도 있다는 가설을 제시한 연구가 있다[9].
요약하면, 본 증례는 과거 자궁경부암으로 전체 자궁절제술을 받은 환자에서 항Ma2뇌염으로 인한 전형적인 중추신경계 증상들과 함께 급성축삭감각운동다발신경병까지 동반하는 증례라 할 수 있겠다[10]. 이와 같이 항Ma2뇌염에서 축삭감각운동다발신경병이 초기 증상으로 나타날 수 있음을 알고 원인으로 항Ma2뇌염을 고려할 수 있어야 하겠다.
REFERENCES
1. Dalmau J, Graus F, Villarejo A, Posner JB, Blumenthal D, Thiessen B, et al. Clinical analysis of anti-Ma2-associated encephalitis. Brain 2004;127(Pt 8):1831-1844.


2. Ortega Suero G, Sola-Valls N, Escudero D, Saiz A, Graus F. Anti-Ma and anti-Ma2-associated paraneoplastic neurological syndromes. Neurologia 2018;33:18-27.


3. Höftberger R, Rosenfeld MR, Dalmau J. Update on neurological paraneoplastic syndromes. Curr Opin Oncol 2015;27:489-495.



4. Hoffmann LA, Jarius S, Pellkofer HL, Schueller M, Krumbholz M, Koenig F, et al. Anti-Ma and anti-Ta associated paraneoplastic neurological syndromes: 22 newly diagnosed patients and review of previous cases. J Neurol Neurosurg Psychiatry 2008;79:767-773.


5. Murphy SM, Khan U, Alifrangis C, Hazell S, Hrouda D, Blake J, et al. Anti Ma2-associated myeloradiculopathy: expanding the phenotype of anti-Ma2 associated paraneoplastic syndromes. J Neurol Neurosurg Psychiatry 2012;83:232-233.


6. Ju W, Qi B, Wang X, Yang Y. Anti-Ma2-associated limbic encephalitis with coexisting chronic inflammatory demyelinating polyneuropathy in a patient with non-Hodgkin lymphoma: a case report. Medicine (Baltimore) 2017;96:e8228.



7. Castle J, Sakonju A, Dalmau J, Newman-Toker DE. Anti-Ma2-associated encephalitis with normal FDG-PET: a case of pseudo-Whipple's disease. Nat Clin Pract Neurol 2006;2:566-572.


8. Abdulkader MM, Yousef MM, Abdelhadi MK, Amr SS, Alabsi ES, Al-Abbadi MA. Microscopic dysgerminoma associated with anti-Ma2 paraneoplastic encephalitis in a patient with gonadal dysgenesis. Int J Gynecol Pathol 2013;32:277-282.


Figure.
Brain MRI taken 12 days after the symptom onset. (A) T2 FLAIR image shows increased T2 signal intensity of the bilateral medial temporal area (arrows). (B) Contrast-enhanced T2 FLAIR image shows multifocal small enhanced lesions (arrowheads), but no enhancement in the bilateral medial temporal lobe. (C, D) There was no signal change on DWI and ADC images. MRI; magnetic resonance image, FLAIR; fluid-attenuated inversion recovery, DWI; diffusion-weighted image, ADC; apparent diffusion coefficient.
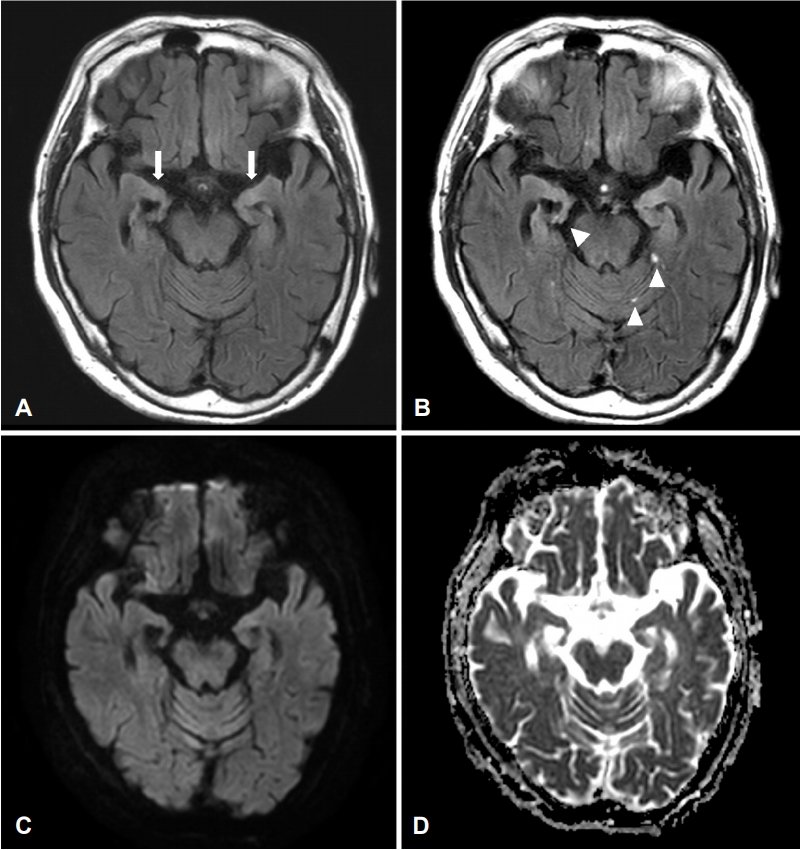
Table.
Findings of nerve conduction study
- TOOLS
-
METRICS

-
- 0 Crossref
- 0 Scopus
- 3,972 View
- 104 Download
- Related articles
-
Anti-Ma2-Associated Encephalitis Presenting as Hypersomnia 2016 August;34(3)
Secondary Hyperkalemic Paralysis Mimicking Demyelinating Sensorimotor Polyneuropathy2012 ;30(4)
"A Case of Anti-Hu Associated Paraneoplastic Subacute Sensory Neuronopathy"2002 ;20(1)



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



