| J Korean Neurol Assoc > Volume 36(4); 2018 > Article |
|
Abstract
Vertigo/dizziness is a common complaint in patients who are seeking a primary health clinic. Vertigo is traditionally attributed to damage of the vestibular system. Many peripheral and central vestibular disorders are usually presented with vertigo. However, patients with benign paroxysmal positional vertigo (BPPV), a leading cause of vertigo, may present with postural lightheadedness, near faint, imbalance rather than true vertigo. On the contrary, patients with orthostatic hypotension may present with true spinning vertigo, not dizziness. Persistent postural perceptual dizziness, a second most common cause of dizziness (after BPPV), is mainly occurred after organic vestibular disorders such as BPPV or vestibular neuritis, and classified as a chronic functional vestibular disorder. This article describes non-vestibular disorders presenting dizziness and/or vertigos, which conditions may be misdiagnosed as structural vestibular disorders.
현훈/어지럼(vertigo/dizziness)은 두통과 더불어 임상에서 흔히 접하게 되는 증상 중 하나로 의사를 찾는 모든 환자의 5-10%, 신경과나 이비인후과를 찾는 환자의 10-15%를 차지한다[1]. 이처럼 흔한 증상임에도 불구하고 대부분의 임상의들은 어지럼의 원인이 되는 질환에 대하여 올바로 진단하고 치료하는데 어려움을 느끼고 있으며, 이는 현훈/어지럼의 원인이 매우 다양하고, 환자마다 느끼는 정도 및 표현 또한 다양하며, 증상이 역동적으로 변하기 때문일 것이다. 따라서 환자가 어지럽다고 하는 증상이 실제로 무엇을 의미하는 것인지 알아내는 것이 문진에서 가장 중요하다[2,3]. 또한 어지럼은 증상이기도 하면서 질환일 수도 있는데, 별다른 징후 없이 주관적으로만 느낄 수도 있고 서로 다른 질환일지라도 유사한 징후만을 나타내는 경우도 있다. 따라서 임상의는 어지럼과 관련된 신경계에 대한 해부생리학적인 지식과 개개의 질환에 대하여 잘 알고 있어야 하며, 환자로부터 적절한 정보를 효율적으로 얻어낼 수 있는 기술을 익혀야 한다. 일반적으로 전정 어지럼(vestibular dizziness) 환자들이 자신이 도는 불편함, 즉 현훈(vertigo) 혹은 외부가 도는 어지럼인 전정시각증상(vestibulo-visual symptom)을 호소하는데 비하여 비전정 어지럼(non-vestibular dizziness) 환자들은 머릿속이 텅 빈 느낌, 몸이 붕 뜨는 느낌, 몸과 마음이 분리된 것 같은 느낌 등 다소 모호하고 다양한 양상의 어지럼을 호소한다[2-4]. 하지만 때로는 급성 일측전정병증(acute unilateral vestibulopathy) 환자에서도 어지럼 양상이 현훈 대신 비특이적 어지럼, 자세 불안의 형태로 나타나기도 하며, 반대로 기립저혈압(orthostatic hypotension) 환자가 때로는 현훈 혹은 외부가 도는 어지럼 양상인 전정시각증상을 호소하기도 한다. 전정 및 비전정 어지럼의 감별진단에 있어 증상 중심접근(symptom-oriented approach, 즉 어지럼 혹은 현훈)의 진단적 가치는 낮은 것으로 알려져 있다[5]. 본장에서는 전정계 질환(vestibular disorder)에 의한 현훈과 임상에서 감별해야 할 대표적 비전정계 질환인 자율신경계 이상에 의한 기립어지럼(orthostatic dizziness), 정신/심리 문제와 연관된 심인성 어지럼(psychogenic dizziness) 및 기능성전정장애(functional vestibular disorder)로 분류되며 최근 어지럼의 가장 흔한 원인 중 하나로 주목 받고 있는 지속체위지각어지럼(persistent postural perceptual dizziness)의 임상 특징을 기술하고자 한다.
기립어지럼은 직립 자세에서 증상이 발생하고 누우면 증상이 호전되는 특성을 가진 어지럼으로 양성돌발체위현훈(benign paroxysmal positional vertigo)과 함께 어지럼의 흔한 원인 중 하나이지만 실제 임상에서 간과되는 어지럼이다[6]. 또한 심인성 어지럼과 함께 가장 흔한 비전정어지럼 원인이기도 하다[6]. 임상적으로 기립어지럼 환자들은 누워있는 자세에서는 증상이 없고 고개의 좌우 움직임에 영향을 받지 않으며, 중력에 저항하여 앉거나 일어났을 때만 증상이 나타난다. 기립어지럼은 운동감각(sense of motion)의 장애는 없으나 공간감(spatial orientation)의 이상으로 정의되는 “어지럼”의 형태로 나타나는 것으로 흔히 인식되고 있지만 체계적인 분석 연구에 의하면 심혈관계 질환을 가진 환자의 63%에서 회전성 현훈(spinning vertigo)을 호소하였으며[7], 기립저혈압 환자의 39%에서 기립경사테이블(tilt-table)검사 동안 회전성 현훈을 호소하였다[8]. 최근 국내 연구[8]에서는 심한 기립저혈압(profound orthostatic hypotension) 환자의 30%에서 Schellong검사 혹은 쪼그려 앉았다가 일어서는 검사에서 회전성 현훈을 느꼈으며, 이들 환자의 50%에서 일반적으로 전정소뇌(vestibulocerebellum) 이상을 의미하는 순수 하박안진(down beating nystagmus)이 관찰되었다. 기립저혈압에 의한 전반뇌허혈(generalized cerebral ischemia) 상태에서 특히 소뇌기능 부전으로 현훈 및 하박안진이 관찰된 것으로 사료된다. 따라서 비디오안구운동검사기(video-oculography) 등과 같은 전정기능검사(vestibular function test)보다는 기립경사테이블검사와 같은 자율신경기능검사(autonomic function test)가 기립어지럼 환자에게 더 유용함을 명심하여야 한다.
양성돌발체위현훈 환자들은 전형적인 체위 변동에 따른 회전성 현훈을 호소하지 않고 보행 시 비특이어지럼, 현기증, 자세 불안, 보행 불균형을 호소하는 경우가 간혹 있으며 이 경우 기립저혈압에 의한 어지러움으로 오해할 수 있다. 또한 양성돌발체위현훈 환자에서 이석정복술(canalith repositioning maneuver)을 성공적으로 시행한 후에도 비특이적인 어지럼을 종종 호소하며, 특히 앉았다가 일어서는 기립 과정에서 어지럼을 호소하는 경우가 있다. 이러한 어지럼은 기립어지럼과 유사한 양상이다[9,10]. 최근 국내 연구[10]에서는 양성돌발체위현훈 환자에서 성공적인 이석정복술 이후 약 43% 환자에서 기립할 때 비특이적인 어지럼(잔존어지럼)을 호소하였고, 35%의 환자에서 기립경사테이블검사 혹은 발사바수기(valsalva maneuver)에서 비정상적인 혈압 반응이 관찰되었다. 또한 잔존어지럼을 호소하는 환자는 그렇지 않은 환자에 비하여 기립경사테이블검사 및 발사바수기 동안 수축기혈압의 현저한 감소를 보이지만 부교감미주신경반응(parasympathetic cardiovagal response)은 두 그룹에서 유의한 차이가 없었다[10]. 이러한 소견을 종합해 볼 때 양성돌발체위현훈 환자에서 성공적인 이석정복술 이후 기립에 따른 비특이적인 어지럼을 호소하는 경우가 비교적 흔함을 알 수 있고 교감신경자율신경이상(sympathoneural autonomic dysfunction)이 이러한 어지럼의 발생 기전에 관여되는 것으로 사료된다[9].
기립시 어지럼과 함께 다양한 증상들이 나타나며 누우면 증상들이 좋아지는 현상을 지칭하는 광범위한 일반적인 용어로서 대개 환자들은 기립 동안 무엇인가 편하지 않는 모호한 느낌을 가지며 어지럼, 현기증, 심계항진, 오심, 피로감, 떨리는 느낌(tremulousness), 시력 혼탁(visual blurring), 두중감(head pressure sensation), 불안감, 현훈 등의 증상과 함께 심하면 실신(syncope)이 나타나도 한다[11,12]. 이 중 가장 흔한 증상은 어지럼이다[12]. 기립못견딤증후군 환자들은 식사, 집안 내에서 가벼운 일상적 활동 등 기립 상황이 아닌 경우에서도 어지럼을 겪게 되며, 이러한 만성 어지러움으로 삶의 질이 떨어지고 일상생활에 현저한 제한이 있을 수 있다[13].
능동적인 기립 또는 수동적인 기립경사테이블검사에서 3분 이내에 수축기혈압 20 mmHg 혹은 이완기혈압 10 mmHg 이상 감소하는 경우 고전기립저혈압(classic orthostatic hypotension)이라 한다[14]. 지연기립저혈압(delayed orthostatic hypotension)은 기립경사 3분 이후 서서히 진행하여 발생하는 혈압저하가 있을 때이며[15], 초기 기립저혈압(initial orthostatic hypotension)의 경우 기립 후 15초 이내에 수축기혈압 저하가 40 mmHg 이상, 이완기혈압 저하가 20 mmHg 이상이었다가 1분 이내에 자발적으로 회복된다[16]. 이 외에도, 초기 30초 이후, 수축기혈압 20 mmHg 또는 이완기혈압 10 mmHg 이상 감소하지만 수분 이내 회복되는 일시기립저혈압(transient orthostatic hypotension)도 있다(Fig. 2) [17]. 기립어지럼 환자에서는 11개 유형의 다양한 형태의 자율신경 이상이 관찰되며 대부분(83%)의 환자에서 하나 이상의 자율신경계 지표에서 이상 소견을 보였으며, 가장 흔한 이상으로는 심혈관계에 분포된 아드레날린성 교감신경계 이상(adrenergic sympathetic dysfunction)으로, 약 70% 환자에서 경사테이블검사에서 기립저혈압 혹은 및 발사바수기에서 비정상적인 혈압 반응의 형태로 나타났다(Table 1) [17].
기립저혈압의 원인은 크게 신경성 혹은 비신경성(neurogenic or non-neurigenic cause)으로 나뉘게 된다[18]. 신경성 기립저혈압은 일반적으로 당뇨, 파킨슨병과 같은 신경퇴행질환에서 혈압을 조절하는 자율신경계의 구조적 손상이 동반되어 나타나는 경우이며 서구에서 기립저혈압의 가장 흔한 원인으로 알려져 있다. 비신경성 기립저혈압의 경우로는 혈액량이 줄어드는 상황(탈수)이나, 심장질환으로 인하여 심박출량이 저하되는 경우(울혈심부전, 대동맥판막 협착), 기립시 신경의 작용과 무관하게 과도한 정맥저류가 일어날 때 발생한다[18,19]. 특히 의료 접근성이 좋은 우리나라에서는 약물의 부작용에 의한 경우가 비신경성 기립저혈압의 흔한 원인으로 사료된다.
이런 경우에는 기립경사테이블검사에서 기립저혈압이 관찰될 수 있으나, 신경계 부조화로 인한 것이 아니라 해석에 유의를 요한다. 따라서 기립어지럼이 있는 환자에서 기립경사검사만 시행할 것이 아니라 다른 자율신경검사를 같이 시행하여 자율신경병증 동반 여부를 확인하고 신경성인지 비신경성인지를 확인하는 것이 중요하다[12,17,19].
발생 시기에 따라 구분할 수도 있는데 원인은 서로 다르다. 급성으로 발생한 기립저혈압은 대개 비신경성이 많으며 부정맥, 심근경색, 패혈증, 탈수, 화상, 발열, 구토, 설사, 출혈, 약물 등에 의하여 초래될 수 있고 특히 약물이 그 원인인 경우가 많으므로 약물에 의한 기립어지럼 및 저혈압은 문진을 통하여 반드시 배제하여야 하는데, 흔한 약물로는 교감신경차단제(고혈압 및 전립선비대증 약제), 항정신병약제, 항불안제, 수면제, 항고혈압제, 및 이뇨제 등이 대표적이다. 오래 전부터 지속된 만성 기립저혈압은 노화에 따른 압력반사기능의 저하, 조절되지 않은 고혈압, 자율신경계 기능 부전으로 인하여 일어날 수 있다[20]. 자율신경계 기능 부전은 뇌간병변, 레비소체치매(Lewy body dementia), 다계통위축증(multisystem atrophy), 척수병증, 다발뇌경색, 파킨슨병 등 중추신경계 질환과 알코올성이나 당뇨병성 신경병증, 비타민결핍신경병증, 신생물딸림신경병증 등 말초신경계 질환에 의하여 나타날 수 있다[20]. 신경성 및 비신경성 기립저혈압의 감별에 도움을 주는 여러 검사실 소견들 중 진찰실에서 쉽게 할 수 있으며 유용한 검사로는 기립에 따른 맥박 변화로, 일반적으로 기립저혈압을 보이면서 심박수가 누워있을 때에 비하여 분당 15회 이상 상승하는 경우 탈수와 같은 비신경성일 가능성이 높다(Table 2).
누운 자세에서 기립하였을 때 ① 성인의 경우 10분 이내에 심장박동수가 30회/분 이상 증가(Fig. 3) 또는 12-19세의 청소년의 경우 10분 이내에 심장박동수가 40회/분 이상 증가하고, ② 기립저혈압이 없으면서, ③ 누웠을 때 증상이 호전되는 기립불능증의 증상이 6개월 이상 지속되는 경우로 정의되며, ④ 동성빈맥을 유발할만한 다른 상황, 급성 출혈/탈수, 약물 등의 효과가 배제되어야 한다[14,21,22]. 고전적으로 심장박동수가 120회/분 이상 증가되는 경우를 말하였으나, 120회/분 이하라도 경한 기립불능증이 있다고 말할 수 있다[22]. 대개 10-20대 젊은 여성들에게서 잘 나타나며 실제 임상에서 어지럼 이외 전신무력감, 만성 피로감, 두통, 기억력저하, 무기력, 식욕저하, 우울감 등 다양한 전신 신체 증상을 흔히 호소한다. 사춘기 소년에서 이러한 모호한 신체 증상들로 학교 생활에도 심각한 문제를 초래하는 경우도 종종 있으며 빈혈, 우울증 등 내과 및 정신과 질환으로 오해하고 부적절한 검사 및 치료를 받는 경우도 종종 있다[22]. 기립 10분 이내에 현저한 심장박동수의 증가가 관찰되는 것이 전형적인 경우이지만 최근 연구에 의하면 약 57%의 기립빈맥증후군 환자에서 기립 시작 10분 이후에 심장박동수의 증가 현상이 관찰되므로 기립경사테이블검사를 적어도 20분 이상 하는 것이 진단에 도움이 된다[21]. 일반적으로 전형적인 기립빈맥증후군 환자와 지연성(즉 10분 이후 심박동수 증가) 환자에서 자율신경검사 소견의 차이는 없는 것으로 알려져 있다[21]. 기립빈맥증후군의 병태생리는 아직 잘 알려져 있지 않으나, 자율신경계 조절 이상, 자가면역, 고아드레날린성상태, 저혈량증 등 다양한 기전이 제시되고 있다. 3차병원에서 진단되는 기립빈맥증후군 환자 중 약 절반에서 신경병증성 기립빈맥증후군이고, 1/3 정도가 고아드레날린성 기립빈맥증후군이다[23].
기립어지럼은 기립저혈압 혹은 기립빈맥증후군이 그 원인인 경우가 대부분이지만 전체 기립못견딤증후군 환자의 약 4%에서는 기립시 혈압이 증가되는 기립고혈압이 그 원인이다[24]. 최근 연구에서는 기립고혈압을 보이는 환자의 약 87%에서 기립 동안 전체말초혈관저항(total peripheral resistance)의 증가 정도가 정상인에 비하여 유의하게 증가되어 있으나 기립저혈압 환자는 오히려 감소됨을 보고하면서 기립 동안 비정상적으로 항진된 말초혈관저항(peripheral vascular resistance)으로 기립 동안 혈압이 올라가며 상대적으로 뇌로 가는 혈류의 감소로 어지럼을 느끼는 경우로 추정하였다[24]. 따라서 기립어지럼의 감별진단으로 그 빈도는 드물지만 기립고혈압도 반드시 생각하여야 한다.
기립경사테이블검사는 기립못견딤 환자의 평가에 있어 필수적인 검사법이다. 하지만 일상생활에 있어 기립못견딤증을 보이며 기립저혈압이 증명된 환자에서도 기립경사테이블검사에서 기립저혈압이 재현되는 경우는 낮으며[25], 또한 기립 동안 뚜렷한 기립저혈압을 보이는 환자들 중 상당수가 일상생활에서 증상이 없거나(즉, 무증상 기립저혈압, asymptomatic orthostatic hypotension) [26], 기립검사 동안 전혀 불편함을 호소하지 않을(즉, hypotension unawareness, 기립저혈압 알아채지 못함) 수 있다[27]. 464명의 기립 증상을 가진 환자를 대상으로 한 최근 연구에 의하면 단지 25%의 환자에서 기립 동안에 증상이 나타났고 약 50%의 환자에서만 혈압 혹은 심장박동수의 이상을 보였다[28].
기립빈맥중후군 환자는 기립저혈압 환자에 비하여 더 흔히 기립동안 증상을 느끼는 것으로 알려져 있다[28]. 따라서 비록 기립테이블검사가 기립못견딤을 가진 환자에서 필수적인 검사지만 일상생활에서 느끼는 증상의 재현 정도는 낮으며 특히 대부분의 기립저혈압환자는 기립테이블검사 동안 증상을 느끼지 못하는 것을 알 수 있다.
정신/심리적인 문제는 어지럼과 긴밀하고 복잡한 연관관계를 갖게 되는데, 이러한 문제는 어지럼의 원인이 되기도 하고, 또한 어지럼에 의하여 발생하기도 한다. 협의의 의미에서는 기질적인 질환 없이 불안장애, 신체형장애 등 정신과 질환의 증상 중 하나로 어지럼이 나타날 때만 심인성 어지럼으로 생각할 수 있다. 즉 정신과 문제가 어지럼의 직접적인 원인이 되는 경우이다[29,30]. 대개 모든 신경학적 진찰 소견은 정상이며 현훈 양상이 아닌, 멍하거나 어찔하다는 느낌의 어지럼을 호소하고, 스트레스를 받는 상황에서 악화되는 것으로 알려져 있다[3,29,30]. 그러나 넓은 의미에서는 다른 정신증상 동반 없이 어지럼 단독 만으로 나타날 수도 있으며 또한 기질적인 전정신경계 질환에 의한 어지럼 발생 후에 객관적인 이상 소견은 호전되었음에도 나타나는 지속적인 어지럼 양상도 포함될 수 있다. 즉 내재되어 있던 심인성 요인이 기질적 전정신경계 질환 후에 촉발되는 양상을 포함하는 보다 더 광범위한 의미로 사용될 수도 있을 것이다[30]. 어지럼을 일으키는 정신과 질환으로는 공황장애, 광장공포증(agoraphobia), 불안장애, 우울증, 신체형장애, 체위공포성현훈(phobic postural vertigo) 등이 있다[31]. 이 중 대표적인 질환인 공황장애의 특징은 다음과 같다. 공황장애는 불안장애의 일종으로, 이유 없이 삽화적으로 갑자기 불안이 극도로 심해지며 숨이 막히거나 심장이 두근대고 죽을 것만 같은 극단적인 공포 증세를 보이는 상태이다. 이런 불안상태가 대개 1시간 이내의 기간 동안 지속되며 대개 주 2회 정도 나타난다. 주 증상은 강한 공포, 곧 죽지 않을까 하는 불안이다. 이와 동반하여 호흡곤란, 심계항진, 흉부통증, 흉부 불쾌감, 질식감, 혹은 숨이 답답한 느낌, 현기증, 어지럼 내지 휘청거리는 느낌, 자기나 주위가 달라진 것 같은 비현실감, 손발이 저리는 감각이상이나 몸의 떨림과 진전, 때로는 돌발적인 열감이나 냉감, 땀 흘림 등이 나타난다. 동시에 실신하거나 죽거나 또는 미치거나 어떤 사고를 저지르지 않을까 하는 공포 등이 엄습한다. 과호흡으로 인한 신체증상도 나타난다. 발작이 없는 시기에는 그런 일이 또 생기지 않을까 하는 예기불안(anticipatory anxiety)이 있다. 이어서 ‘죽을병이 아닌가’하는 등의 건강염려증(hypochondriasis)이 생기고 발작이 일어났던 장소나 상황과 유사한 장소와 상황을 피하려는 회피행동(avoidance behavior)을 나타낸다. 그리고 자신이 쓰러져도 도와줄 사람이 없는 것이 두려워서 외출이나 혼자 있는 것을 피하거나, 외출할 때는 누군가와 꼭 동행하려는 등의 광장공포증도 생긴다[3].
1980년대 제안된 체위공포성현훈과[32] 2000년대 제안된 만성 주관적어지럼(chronic subjective dizziness)을[33] 통합하여 2014년 전세계 전문가들이 새로운 진단명으로 제안하였다. 지속체위지각어지럼의 가장 중요한 두 가지 특징은 체위성 자세 불안과 시각 유발 어지럼이다[34]. 환자들은 대개 보행 혹은 서 있을 때 몸이 흔들거리는 양상의 어지럼으로 느끼며 앉거나 누우려는 경향이 있다. 또한 쇼핑몰이나 시장 등 복잡한 시각 환경 하에서 또는 읽기나 컴퓨터 사용 등 정확한 시각 작업을 요하는 경우에 증상이 악화되는 특징이 있다. 이런 특징은 이전에 제안된 비슷한 질환인 공간운동장애(space motion discomfort)와 시각성현훈(visual vertigo)과도 증상을 공유한다[35,36]. 지속체위지각어지럼은 중년에서 만성 어지럼의 가장 흔한 원인이며 전체 어지럼 중 양성돌발체위현훈 다음으로 두 번째로 흔한 원인으로 생각된다.
지속체위지각어지럼은 체위공포성현훈과 만성 주관적어지럼의 개념을 통합하여 2014년 새로운 진단명으로 확립되었고 2017년 국제보건기구의 새로운 국제질병분류(international classification of diseases-11)에 포함되었다. 지속체위지각어지럼은 수개월 또는 수년 지속될 수 있는 만성 질환으로 다음과 같은 특징을 가지고 있다(Table 4) [37].
① 어지럼, 몸 흔들거림 또는 불안정, 혹은 비회전성 현훈이 적어도 3개월 이상 지속하며 이러한 어지럼은 지속되며 진행하는 경향이 있지만 증상의 정도는 매일 변동이 있을 수 있다. ② 증상은 대개 기립 상태, 능동적 혹은 수동적 움직임 및 시각 자극에 의하여 악화된다. ③ 증상은 대개 급성으로 나타나지만 드물게 서서히 나타나기도 한다. 기질적 전정장애, 내과 질병 혹은 정신적 충격 등의 선행인자가 흔히 있다. ④ 환자는 심리적 및 일상생활에 상당한 지장을 초래한다. ⑤ 이러한 증상들은 다른 어떤 전정장애 혹은 기타 질병으로도 설명할 수 없다. 지속체위지각어지럼 환자의 약 70%는 전정신경염(vestibular neuritis), 양성돌발체위현훈, 전정편두통(vestibular migraine)과 같은 급성 또는 발작성 전정장애에 의하여 유발될 뿐 아니라 실신, 경도의 외상뇌장애, 공황장애와 같은 평형에 문제를 일으킬 만한 다른 내과 또는 정신과 사건 후에 유발된다. 지속체위지각어지럼이 전정장애 이후에 잘 발생되는 특성이 있으므로 임상적으로 원발 병변인 기질적 전정장애의 재발 내지 불완전한 치료로 잘못 이해될 수 있으므로 각별한 주위를 요한다. 나머지 30%는 급성 심리적 스트레스 상황 이후 발생한다. 불안 관련 성격 경향 혹은 과거 불안장애를 앓은 환자들에게서 잘 발생한다. 전정신경염, 양성체위성현훈, 전정편두통, 메니에르병과 같은 기질적 전정장애 환자의 약 25%에서 초기 병변으로 인한 전정장애는 충분한 보상 과정이 이루어졌음에도 불구하고 3-12개월 추적관찰 동안 지속체위지각어지럼과 유사한 만성 어지럼을 경험하였다는 보고가 있지만 정확한 발생 빈도에 관한 체계적인 연구는 부족한 실정이다[38-40].
지속체위지각어지럼의 감별진단은 크게 두 가지로 구분할 수 있는데, 첫째는 심인성 어지럼을 유발하는 정신과 장애이고, 둘째는 기질적 전정장애과 비전정장애이다. 감별할 정신과 진단으로는 광장공포증을 동반하거나 동반하지 않는 공황장애, 공간공포증(space phobia) 또는 가성광장공포증증후군(pseudo–agoraphobic syndrome), 상륙증후군(mal de debarquement syndrome), 우울증 등이 있다. 공황장애와 광장공포증은 지속체위지각어지럼과 감별을 요하며 심인성 어지럼을 유발하는 가장 흔한 정신과 질환이다. 감별할 기질적 장애로는 중추전정장애, 유전 혹은 후천운동실조증, 양측 전정장애, 전정발작(vestibular paroxysmia), 기저편두통, 외림프누공, 가족간헐성 운동실조증(familial epidsodic ataxia), 비정형메니에르병 등이 있다.
기립어지럼, 기능성 및 심인성 어지럼은 어지럼의 흔한 원인이지만 임상에서 간과되기 쉬운 어지럼으로 어지럼 환자를 진단하고 치료하는 신경과 의사들은 반드시 그 임상양상을 이해하여야 한다. 전정 및 비전정 어지럼의 감별진단에 있어 증상-중심접근(symptomoriented approach, 즉 어지럼 혹은 현훈)의 진단적 가치는 낮은 것으로 알려져 있다. 기립못견딤증후군은 기립어지럼을 주 증상으로 하는 기립 시 불편한 증상을 총괄하는 용어로, 기립저혈압과 기립빈맥증후군이 가장 흔한 원인이다. 기립저혈압 환자의 상당수에서 기립어지럼이 아닌 기립현훈을 호소한다. 따라서 모든 현훈 환자의 진단에 있어 전정기능검사가 우선적으로 실시되어야 한다는 개념에서 벗어나 기립현훈을 호소하는 경우는 기립저혈압의 가능성을 염두에 두고 기립경사테이블검사를 위시한 자율신경검사를 실시하여야 한다. 또한 기립테이블검사는 기립저혈압의 진단에 필수적인 검사지만, 기립저혈압의 원인을 파악하는 데는 도움을 주지 못하므로 기립어지럼이 있는 환자에서 기립경사테이블검사뿐 아니라 다른 자율신경검사를 같이 시행하여 자율신경병증 동반 여부를 확인하고 신경성인지 비신경성인지를 확인하는 것이 중요하다. 기질적 전정장애 이후 나타나는 지속체위지각어지럼은 심인성 어지럼의 범주가 아닌 기능적 전정장애로 분류되며, 양성돌발체위현훈 다음으로 흔한 어지럼으로 생각되며 만성 전정증상의 가장 흔한 원인으로 알려져 있다. 지속체위지각어지럼은 대부분 기질적 전정장애 이후에 발생하므로 임상적으로 원발 병변인 기질적 전정장애의 재발 내지 불완전한 치료로 잘못 이해될 수 있으므로 각별한 주의를 요한다.
REFERENCES
1. Brandt T. Vertigo. 2nd ed. New York: Springer, 1999;1-21.
2. Lee TK, Sung KB. Overview and history taking of dizziness. Res Vestibul Sci 2005;4:67-73.
3. Lee H. Non-vestibular dizziness. Res Vestibul Sci 2012;11(suppl 1):S113-S117.
4. Bisdorff A, Von Brevern M, Lempert T, Newman-Toker DE. Classification of vestibular symptoms: towards an international classification of vestibular disorders. J Vestib Res 2009;19:1-13.

5. Kim HA, Yi HA, Lee H. Recent advances in orthostatic hypotension presenting orthostatic dizziness or vertigo. Neurol Sci 2015;36:1995-2002.


6. Radtke A, Lempert T, von Brevern M, Feldmann M, Lezius F, Neuhauser H. Prevalence and complications of orthostatic dizziness in the general population. Clin Auton Res 2011;21:161-168.


7. Newman-Toker DE, Dy FJ, Stanton VA, Zee DS, Calkins H, Robinson KA. How often is dizziness from primary cardiovascular disease true vertigo? A systematic review. J Gen Intern Med 2008;23:2087-2094.



8. Choi JH, Seo JD, Kim MJ, Choi BY, Choi YR, Cho BM, et al. Vertigo and nystagmus in orthostatic hypotension. Eur J Neurol 2015;22:648-665.


9. Seok JI, Lee HM, Yoo JH, Lee DK. Residual dizziness after successful repositioning treatment in patients with benign paroxysmal positional vertigo. J Clin Neurol 2008;4:107-110.



10. Kim HA, Lee H. Autonomic dysfunction as a possible cause of residual dizziness after successful treatment in benign paroxysmal positional vertigo. Clin Neurophysiol 2014;125:608-614.


11. Robertson D. The epidemic of orthostatic tachycardia and orthostatic intolerance. Am J Med Sci 1999;317:75-77.


12. Kim HA, Lee H, Park KJ, Lim JG. Autonomic dysfunction in patients with orthostatic dizziness: validation of orthostatic grading scale and comparison of Valsalva maneuver and head-up tilt testing results. J Neurol Sci 2013;325:61-66.


13. Lee H, Kim HA. Autonomic dysfunction in chronic persistent dizziness. J Neurol Sci 2014;344:165-170.


14. Freeman R, Wieling W, Axelrod FB, Benditt DG, Benarroch E, Biaggioni I, et al. Consensus statement on the definition of orthostatic hypotension, neurally mediated syncope and the postural tachycardia syndrome. Clin Auton Res 2011;21:69-72.


15. Gibbons CH, Freeman R. Delayed orthostatic hypotension: a frequent cause of orthostatic intolerance. Neurology 2006;67:28-32.


16. Wieling W, Krediet CT, van Dijk N, Linzer M, Tschakovsky ME. Initial orthostatic hypotension: review of a forgotten condition. Clin Sci (Lond) 2007;112:157-165.


17. Kim HA, Yi HA, Lee H. Spectrum of autonomic dysfunction in orthostatic dizziness. Clin Neurophysiol 2014;125:1248-1254.


18. Gupta V, Lipsitz LA. Orthostatic hypotension in the elderly: diagnosis and treatment. Am J Med 2007;120:841-847.


19. Kim HA, Yi HA, Hong JH, Lee H. Detailed relationship between the pattern of blood pressure change during the valsalva maneuver and the degree of orthostatic hypotension during the head-up tilt test in patients with orthostatic intolerance: a retrospective case-control study. Medicine (Baltimore) 2016;95:e3608.



20. Kim DU. Orthostatic Dizziness. Res Vestib Sci 2011;10(suppl 1):S150-S154.
21. Lee H, Kim HA. Orthostatic tachycardia with different onset time in patients with orthostatic intolerance. J Neurol Sci 2018;390:166-171.


23. Thieben MJ, Sandroni P, Sletten DM, Benrud-Larson LM, Fealey RD, Vernino S, et al. Postural orthostatic tachycardia syndrome: the Mayo clinic experience. Mayo Clin Proc 2007;82:308-313.


24. Lee H, Kim HA. Orthostatic hypertension: an underestimated cause of orthostatic intolerance. Clin Neurophysiol 2016;127:2102-2107.


25. Ward C, Kenny RA. Reproducibility of orthostatic hypotension in symptomatic elderly. Am J Med 1996;100:418-422.


26. Low PA, Opfer-Gehrking TL, McPhee BR, Fealey RD, Benarroch EE, Willner CL, et al. Prospective evaluation of clinical characteristics of orthostatic hypotension. Mayo Clin Proc 1995;70:617-622.


27. Arbogast SD, Alshekhlee A, Hussain Z, McNeeley K, Chelimsky TC. Hypotension unawareness in profound orthostatic hypotension. Am J Med 2009;122:574-580.


28. Lee H, Low PA, Kim HA. Patients with orthostatic intolerance: relationship to autonomic function tests results and reproducibility of symptoms on tilt. Sci Rep 2017;7:5706.



30. Lee SH. Psychogenic dizziness. J Korean Bal Soc 2008;7:113-119.
31. Lee KK. Psychogenic vertigo. J Korean Bal Soc 2006;5:185-193.
33. Ruckenstein MJ, Staab JP. Chronic subjective dizziness. Otolaryngol Clin North Am 2009;42:71-77.


36. Jacob RG, Redfern MS, Furman JM. Space and motion discomfort and abnormal balance control in patients with anxiety disorders. J Neurol Neurosurg Psychiatry 2009;80:74-78.


37. Staab JP, Eckhardt-Henn A, Horii A, Jacob R, Strupp M, Brandt T, et al. Diagnostic criteria for persistent postural-perceptual dizziness (PPPD): consensus document of the committee for the classification of vestibular disorders of the Bárány society. J Vestib Res 2017;27:191-208.


38. Godemann F, Siefert K, Hantschke-Brüggemann M, Neu P, Seidl R, Ströhle A. What accounts for vertigo one year after neuritis vestibularis - anxiety or a dysfunctional vestibular organ? J Psychiatr Res 2005;39:529-534.


Figure 1.
Pattern of orthostatic intolerance syndrome causing dizziness/vertigo. OH; orthostatic hypotension, POTS; postural tachycardia syndrome.
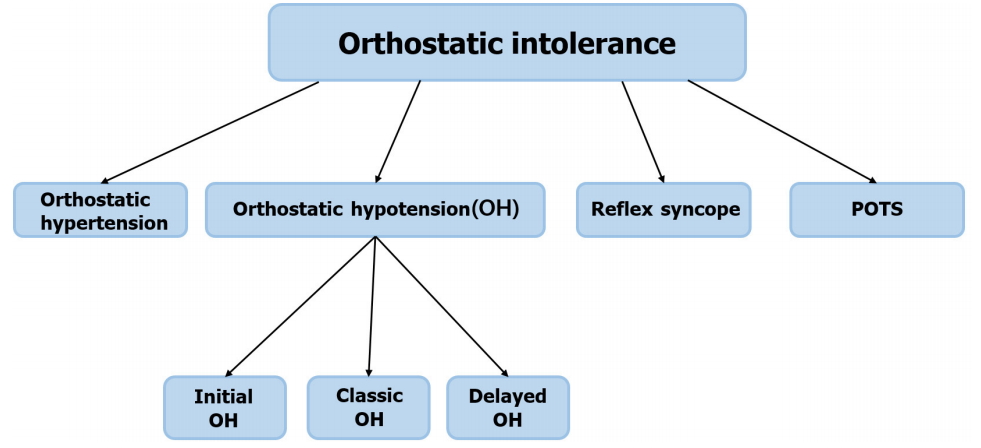
Figure 2.
Different patterns of OH in patients with orthostatic dizziness. Beat-to-beat blood pressure in mmHg and heart rate response in beats per minutes in a representative subject with classic OH (A), delayed OH (B), early OH (C), and transient OH (D). BP; blood pressure, HR; heart rate, OH; orthostatic hypotension.
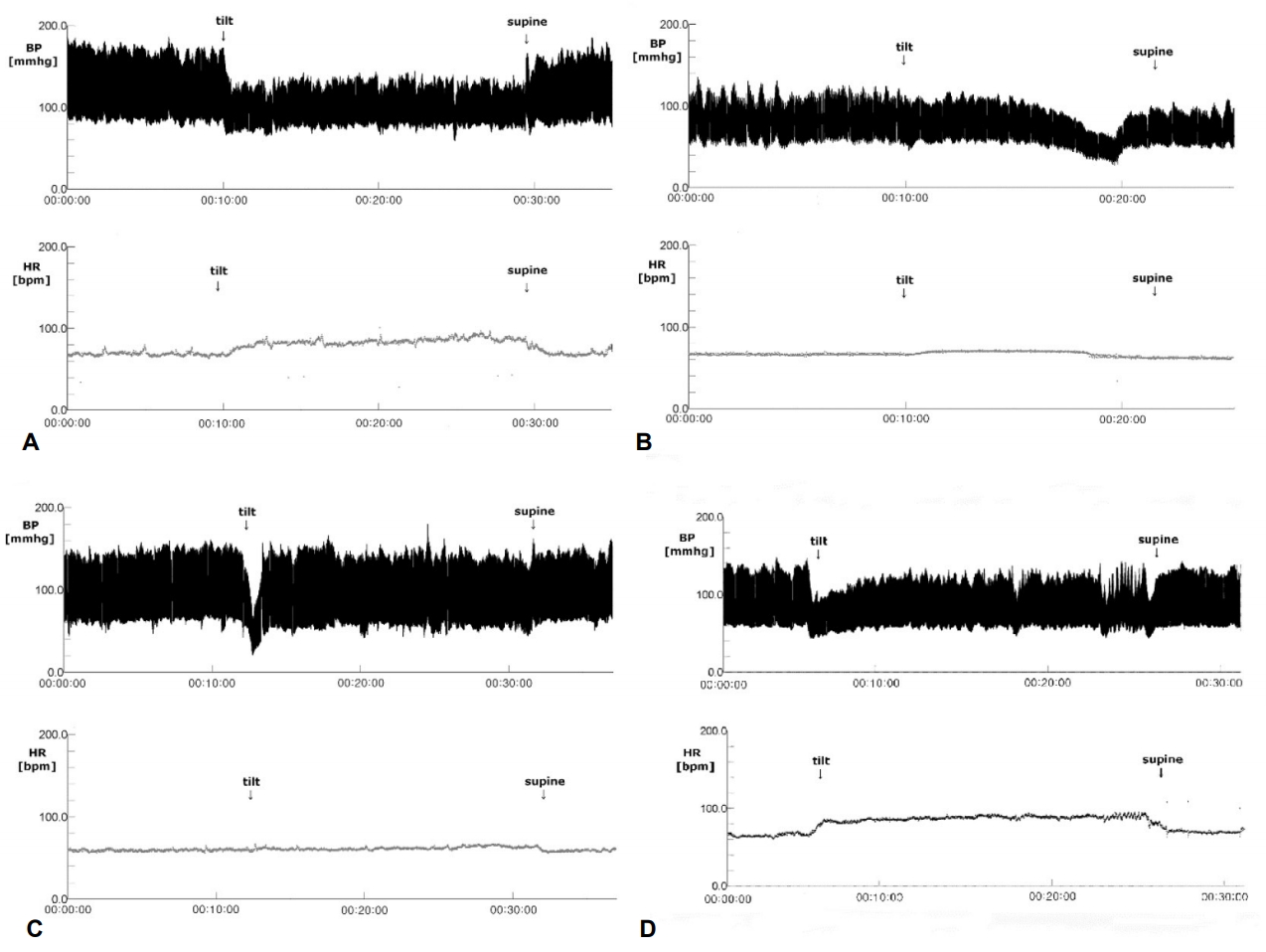
Figure 3.
An increased heart rate over 30 beats within 10 minutes without any change of blood pressure during the head-up tilt test is consistent with postural orthostatic tachycardia syndrome. BP; blood pressure, HR; heart rate.
Table 1.
Frequenciesa of autonomic dysfunctions in 217 patients with orthostatic dizziness
| Frequency (n=217) | |
|---|---|
| Generalized autonomic failure with sympathetic adrenergic and parasympathetic cardiovagal dysfunctions | 27.7% (60/217) |
| Pan-autonomic failureb | 16.6% (36/217) |
| Sympathetic adrenergic failure with abnormal VM only | 7.4% (16/217) |
| Sympathetic adrenergic failure with OH and abnormal VM only | 6.5% (14/217) |
| Sympathetic adrenergic failure with OH only | 5.1% (11/217) |
| Generalized autonomic failure with sympathetic adrenergic and cholinergic dysfunctions | 4.6% (10/217) |
| Parasympathetic cardiovagal failure with abnormal HRDB only | 4.6% (10/217) |
| Sympathetic cholinergic failure with abnormal QSART only | 3.7% (8/217) |
| Generalized autonomic failure with parasympathetic cardiovagal and sympathetic cholinergic dysfunctions | 3.2% (7/217) |
| Parasympathetic cardiovagal failure with abnormal VR and HRDB | 2.8% (6/217) |
| Parasympathetic cardiovagal failure with abnormal VR only | 0.9% (2/217) |
Table 2.
Differentiating points between neurogenic and non-neurogenic cause of orthostatic hypotension
Table 3.
Representative psychiatric and functional vestibular disorders
| Panic attack |
| Generalized anxiety disorder |
| Phobic postural vertigo |
| Visual vertigo |
| Space and motion discomfort |
| Chronic subjective dizziness |
| Persistent postural-perceptual dizziness |
Table 4.
Criteria for the diagnosis of persistent postural-perceptual dizziness
- TOOLS
-
METRICS

-
- 4 Crossref
- 0 Scopus
- 7,758 View
- 368 Download
- Related articles
-
Treatment and Diagnosis of Osteoporosis2017 November;35(4 suppl)
The Advantage of MRI in the Diagnosis of Neurocysticercosis1992 ;10(1)



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



