경부인성두통(cervicogenic headache)은 경부의 통각수용구조물로부터 유래하는 두통으로, 질환이라기보다는 하나의 이차두통증후군이다. 경추의 퇴행변화는 40세 이상의 거의 모든 사람에게서 발견할 수 있으나 두통의 유무와 관계없는 것으로 알려져 척추증이나 뼈연골증으로는 확실하게 두통을 설명할 수 없다[1]. 전형적인 경부인성두통의 양상에 대한 기술이 있으나 진단 시에는 증상 만으로는 충분하지 않고 경부구조물의 질환과 두통의 인과관계 확인이 중요하다. 저자들은 혈청음성류마티스관절염에 의한 경부인성두통으로 진단된 환자를 경험하였기에 보고하는 바이다.
증 례
80세 남자환자가 3개월 전부터 서서히 발생하고 지속되는 후두부 통증을 주소로 내원하였다. 후두부로부터 시작하여 머리 전체로 짓누르는 듯한 통증이었고 양측성이었으며 구역, 구토, 빛공포증 등의 특이한 동반증상은 없었다. 발병 초기에는 간헐적 두통이었으나 발생 한 달 후에는 지속적으로 나타나게 되어 인근 지역병원에서 뇌영상검사를 시행 후 단순진통제를 복용하였다. 발생 두 달 후부터는 진통제에 대한 약물반응도 점차로 약해지고 통증의 강도가 심해져 일상생활이 어려운 수준으로 진행되어 본원에 내원하게 되었다. 내원 당시 신경학적진찰에서 특이 소견은 없었으며 타 병원에서 시행한 뇌MRI에서 특이 소견은 없었다. C반응단백의 상승(5.4 mg/L) 외에 일반혈액검사, 일반화학검사, 적혈구침강속도 등 입원 시 시행한 혈액검사는 모두 정상이었다.
두통이 서 있거나 앉아있으면 심해지고 누워서 쉬면 경감되는 양상이 보여 타 병원에서 뇌척수액감소증후군의 가능성을 언급 받고 내원하였다. 기타 기질적 원인을 감별할 필요가 있어 시행한 뇌척수액검사에서 개방압은 140 mmH2O였으며 뇌척수액단백질의 상승(50.2 mg/dL) 외에 다른 이상 소견은 없었다. 기립두통(orthostatic headache)의 양상은 보이나 전형적인 뇌영상소견도 보이지 않았다. 개방압이 정상범위이며 체위변화 시에 두통의 발생하는 데 10분 이상이 소요되고, 누울 때 완화되나 두통이 완전히 소실되는 형태는 아니어서 뇌척수액감소증후군은 배제하였다.
후두부에서 시작되는 통증으로 인해 목운동의 제한을 보였고, 머리를 지긋이 내리 누르면 증상이 심해지고 머리를 위로 들어올려 당겨주면 뚜렷한 호전을 보여 경추MRI를 시행하였다.
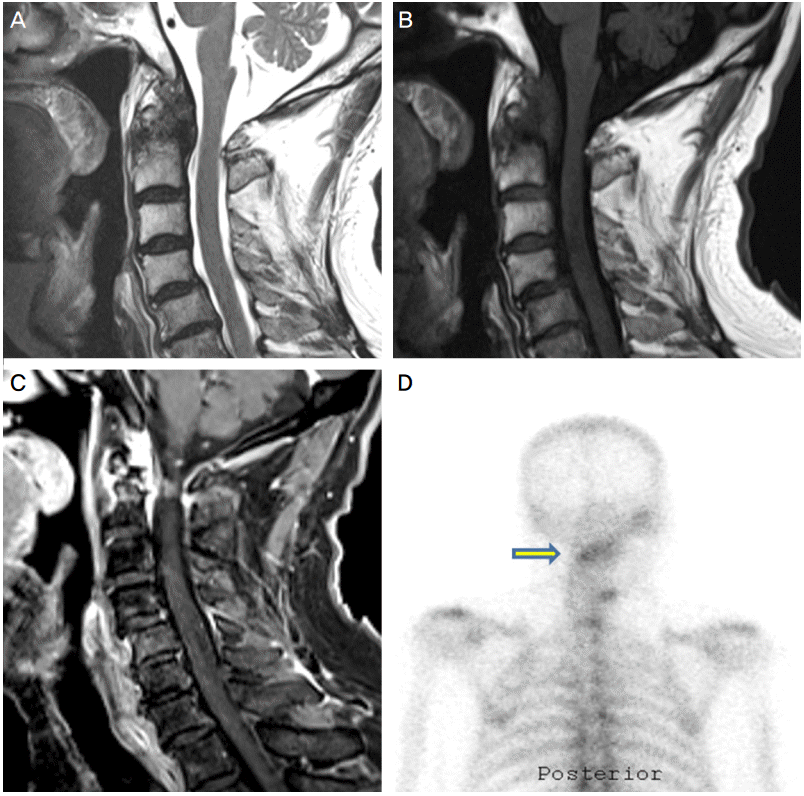
검사상 C2척추의 치아돌기(odontoid process)의 골 미란성(bony erosive) 병변 및 주변 연부조직에 팽윤성(buldging) 병변이 보였으며(Fig. A, B), 고리중쇄관절(atlantoaxial joint) 주변 연부조직의 조영증강 소견이 보였다(Fig. C). 검사 직후 경추부와 후두부의 신경차단술을 시행하였으나 부분적인 호전만 보였으며, 유발수기에 의해 심한 두통이 유발되는 양상은 지속되었다.
골스캔(Bone scan)에서 상부 경추(Fig. D) 요추, 좌측 어깨와 양측 손목관절 등에서 섭취증가가 보였다. 류마티스관절염 가능성을 평가하기 위해 류마티스내과 협진 후 류마티스인자와 각종 단백질 등에(RNP, Sm, SS-A, SS-B, Scl-70, Jo-1, ds DNA, nucleosome, histone, rib P-protein, CCP) 대한 이상항체 및 HLA B27 중합효소연쇄반응검사를 하였으나 결과는 모두 음성이었다. 직접적인 통증호소는 없었으나 x선검사에서는 양측 주관절, 견관절, 손허리손가락관절(metacarpophalangeal, MCP) 사이 공간이 좁아져 있었으며 원위부 손가락뼈사이관절(distal interphalangeal, DIP)의 굴곡변형(flexion deformity)이 관찰되었다. 류마티스내과 협진 후에 초기단계의 혈청음성류마티스관절염(early seronegative rheumatoid arthritis)으로 진단하였다[2].
스테로이드(prednisolone 10 mg/d)와 메토트렉세이트(methotrexate 7.5 mg/week)를 복용한 지 2주 후 통증의 현저한 호전을 보였고 C반응단백은 정상화되었다. 3주째부터는 유발수기에 의해도 통증이 유발되지 않았다. 이후 4주째부터 스테로이드와 메토트렉세이트는 복용을 중단하고 외래를 통해 설파살라진(sulfasalazine 2,000 mg/day)만 유지하면서 4개월째 두통은 재발이 없는 상태로 일상생활을 지속하고 있다.
고 찰
경부인성두통은 아직 많은 연구가 이루어지지 않은 상태이며 경부인성두통의 유병률은 0.7-13.8%로 저자들마다 매우 다양하게 보고하고 있으나 정확한 역학조사 자료는 없다[3]. 경부인성두통이라는 용어는 1983년 처음 사용되었고, 1998년 경부인성두통국제연구회에서 진단기준을 제시하였다[4]. 진단은 주로 3가지 주된 범주 즉, 경부를 포함한 증상과 징후를 갖고, 진단적 국소마취 차단에 의해 증상의 호전이 확인되어야 하며, 반대측으로 이동하지 않는 일측성 두통이어야 한다고 제시하였다. 그러나 이에 대한 전문가들의 의견이 일치하지 않아 널리 받아들여 지지 못하였다. 특히 경부인성두통의 상당수가 양측성 증상을 보인다는 것과, 신경차단의 진단적 가치에 있어 민감도가 낮은 문제가 있었다.
국제두통학회의 두통분류(International Classification of Headache Disorder, ICHD)에서는 1988년의 제1판에서는 인정하지 않았으나, 2004년의 제2판에서 비로소 경부인성두통이라는 용어를 인정하였으며 두통의 증상이나 양상에 따른 진단기준보다는 경추질환과 두통의 연관성을 입증하기 위한 진단기준을 제시하였다[5]. 국제두통질환분류 제3판 베타판(ICHD-3 beta)에서는 두통을 유발할 수 있다고 알려진 경추 또는 경부연조직 질환 또는 병소의 임상, 검사실 검사 그리고/또는 영상 증거가 확인되고 다음 중 최소한 두 가지로 인과관계가 입증되는 경우(1. 두통이 경부 질환의 시작 또는 병소의 발병과 시간연관성을 가지고 발생, 2. 경부 질환 또는 병소의 호전 또는 소실과 동시에 두통이 현저히 호전 또는 소실됨, 3. 경부운동 범위가 감소하고 유발수기에 따라 두통이 현저히 악화됨, 4. 경부구조물 또는 신경에 진단 목적의 마취를 했을 때 두통이 사라짐) 그리고 다른 ICHD-3 진단으로 더 잘 설명되지 않을 때 경부인성두통이라고 하였다[6].
우리 환자의 경우 기존에 알려진 전형적인 경부인성두통과 양상이 같지 않고, 경추의 병변이 언제부터 발생하였는지 확인되지 않으며 진단목적의 마취에 부분적인 반응을 보이기는 하였으나 유발수기에 의해 두통이 현저히 악화되는 것과 진단 이후 투약하며 증상의 소실일 보이는 것 그리고 다른 진단으로 더 잘 설명되지 않아 ICHD-3진단기준에 따라 경부인성두통으로 진단하였다.
진단기준의 해설에 의하면 상부 경추의 종양, 골절, 감염과 류마티스관절염은 확인된 두통의 원인은 아니지만 개인에서 그 인과 관계가 입증된 경우에는 받아들여질 수도 있다고 하였다[1,6].
류마치스관절염이 경추부를 침범하는 것은 매우 흔하여 보고에 따르면 경과 중 16%에서 많게는70% 이상 침범한다. 고리중쇄아탈구(atlanto-axial subluxation) 형태의 침범이 가장 흔하며, 가장 심한 형태인 치아돌기상방전위(superior migration of odontoid), 그 외 중쇄하아탈구(subaxial subluxation) 등이 있다. 경추불안정(Cervical instability)은 병의 초기보다는 후기에 나타나는 것이 일반적이다. 류마티스관절염 초기에 적절한 질병 조정 항류마티스약(disease modifying antirheumatoid drug) 치료를 통해 경추불안정으로의 진행을 예방할 수 있다는 보고도 있다[7].
우리 환자의 경우에 경추침범을 보였으나 관절의 불안정을 일으키는 정도는 아닌 초기 단계임에도 불구하고 심한 두통을 유발하였으며, 80세에 진단된 류마티스관절염의 첫 증상으로 환자가 다른 관절부위 통증이 아닌 두통이 첫 증상인 점은 드문 경우이다.
경부인성두통 양상이 다양할 수 있으므로 기질적 원인의 이차두통을 감별할 때 상황에 따라 감별해야 할 질환이라 하겠다.



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print




